En los últimos años ha habido un importante incremento en el número de tratamientos mediante cirugía conservadora del cáncer de mama,
que además en muchas ocasiones ha de ser completado con Radioterapia (RT).
El estudio por imagen de la mama en estas pacientes puede ser complejo y supone un reto diagnóstico para el radiólogo de mama.
Hay que saber diferenciar aquellos cambios normales secundarios al tratamiento de los que no lo son,
con el fin de evitar la realización de pruebas innecesarias.
La realización del primer control mamográfico tras cirugía y RT puede variar en base a la situación clínica de la paciente y los efectos secundarios al tratamiento.
En general se acepta realizarla a los seis meses de acabado el tratamiento,
momento en el que los cambios están al máximo nivel y la mama permite compresión.
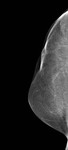
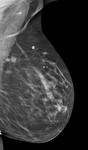
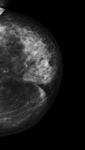
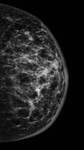
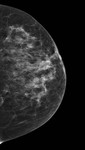
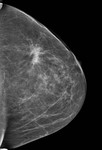
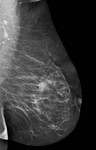
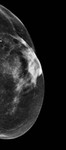
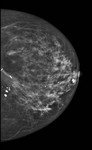
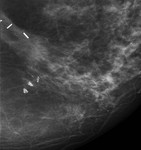
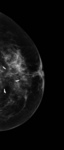
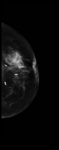
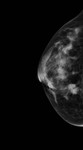
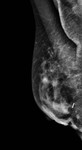
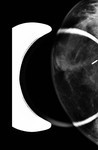
Debemos realizar mamografía del muñón de mastectomía cuando sea posible( Fig. 1 ),
ya que no siempre se extirpa todo el tejido mamario y es necesario seguir estudiando dicho tejido.
Dentro de los hallazgos secundarios al tratamiento podemos encontrar: nódulos o colecciones, edema secundario a cirugía y RT,
,
distorsión y calcificaciones que en general presentan hallazgos de imagen característicos pero que en ocasiones pueden obligarnos a realizar procedimientos intervencionistas para descartar recidiva local.
Estos cambios postoperatorios pueden ser inmediatos a la cirugía y RT ,
o tardíos.
Las pacientes pueden acudir por lesión palpable o ser asintomáticas .
A continuación se describen los hallazgos radiológicos más frecuentes en la mama operada:
*NÓDULO
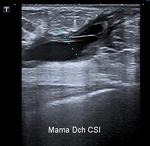
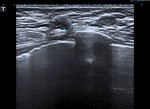
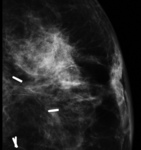
-Colecciones postoperatorias en relación a seroma-hematoma : en general disminuyen gradualmente en tamaño y normalmente desaparecen al año.
Mamográficamente se ven como áreas radiodensas de contornos imprecisos,
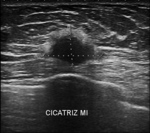
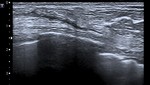
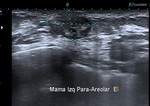
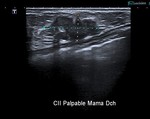
aunque algunas veces se presentan radiológicamente como masa o distorsión. La ecografía es esencial ya que permite visualizar las colecciones y sus características ( Fig. 2 ),
confirmando la benignidad del hallazgo y permitiendo en los casos necesarios el drenaje de la colección.
De esta manera podemos en el mismo acto diagnóstico aliviar los síntomas en caso de colecciones a tensión así como la angustia y miedo con que acude la paciente.
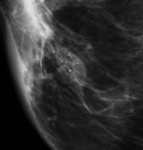
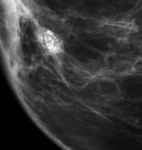
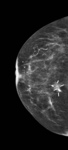
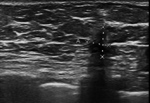
-La necrosis grasa: es un proceso inflamatorio no supurativo secundario a traumatismos o cirugía que tiene un periodo variable de desarrollo entre meses y años.
Generalmente es asintomático y menos frecuentemente puede presentarse como masa palpable.
En el estudio mamográfico los hallazgos más característicos son nódulos con densidad grasa (quiste oleosos) con o sin calcificación asociada ( Fig. 3 Fig. 4) .
Se trata de hallazgos BIRADS 2 que no precisan ningún tipo de actuación.
En otros casos el hallazgo mamográfico puede no cumplir criterios de benignidad y requerir la realización de biopsia percutánea para estudio histológico ( Fig. 5 Fig. 6 ).
-Las recidivas no aparecen antes de dos o tres años tras el tratamiento. El hallazgo mamográfico más común es el de un nódulo de nueva aparición,
palpable o no,
que se puede presentar en la mama con cirugía conservadora ( Fig. 7 Fig. 8) o en el lecho de mastectomía (Fig. 9 ).
Ecográficamente son nódulos hipoecogénicos mal delimitados que se deben biopsiar para estudio histológico.
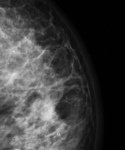
*ENGROSAMIENTO DE PIEL Y PATRÓN RETICULAR: Es característico en pacientes intervenidas o tratadas con RT y se debe a la ingurgitación de la dermis y de los linfáticos intramamarios.
Mamograficamente la mama aparece más densa por la fibrosis y edema,
además de por el hecho de que la inflamación dificulta la compresión (Fig. 10 Fig. 11 Fig. 12). Estos hallazgos deben ir disminuyendo en el tiempo (Fig. 13 Fig. 14 ),
aunque en algunos casos persisten convirtiéndose en fibrosis permanente.
Si existe progresión del edema debemos realizar una correcta valoración clínica para descartar recidiva o patología concomitante (insuficiencia cardiaca o infección).
*DISTORSIÓN: Puede ser debida a la cicatriz postquirúrgica o a recidiva.
-La distorsión por cicatriz en el lecho de cirugía es debida a la fibrosis que acompaña al proceso de curación,
pudiendo manifestarse clínicamente como induración o no.
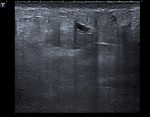
En el estudio mamográfico aparece como lesión espiculada con centro radiolúcido o área de aumento de densidad mal delimitada que se modifica en ambas proyecciones ( Fig. 15 Fig. 16) . Ecograficamente la fibrosis postquirúrgica se corresponde con áreas hipoecogénicas irregulares (Fig. 17) muchas veces indistinguibles de la recidiva (Fig. 18 Fig. 19 ).
En ocasiones advertimos un cambio de morfología de la lesión con la compresión del transductor,
lo que apoya el que se trate de fibrosis.
-Las distorsiones secundarias a las recidivas mantienen la misma apariencia sospechosa en las dos proyecciones del estudio mamográfico,
no tienen centro radiolúcido,
y las espículas son finas y rectas. Debemos sospechar recidiva cuando exista progresión de la distorsión respecto a estudios previos.
*CALCIFICACIONES: Son un hallazgo común en la mama operada.
Pueden ser debidas a necrosis grasa,
calcificación de suturas,
fibrosis o recidiva.
-Las calcificaciones de la necrosis grasa son característicamente benignas: redondeadas,
ovaladas,
curvilíneas en anillo,
groseras o con centro radiolúcido (Fig. 20 Fig. 21 ). Con el tiempo el proceso de calcificación puede continuar,
detenerse o incluso desaparecer.
Se trata de hallazgos BIRADS 2 que no requieren ningún tipo de actuación.
Sin embargo en ocasiones las calcificaciones de liponecrosis tienen apariencia sospechosa, y requieren confirmación histológica.
-Las calcificaciones sospechosas ante las que tenemos que descartar recidiva puede presentarse radiologicamente como microcalcificaciones pleomórficas y heterogéneas,
o lineales ramificadas de nueva aparición (Fig. 22 Fig. 23 Fig. 24 ),
por lo que es necesario la confirmación histológica de la mismas.
En todos los casos es imprescindible la revisión y valoración con estudios por imagen previos,
así como valoración clínica y correlación clínico-radiológica.
De esta manera realizaremos estudios adicionales y procedimientos intervencionistas,
sólo en los casos en los que esté indicado en base a probabilidad de sospecha (Fig. 25 Fig. 26 Fig. 27 Fig. 28).