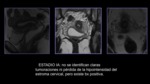
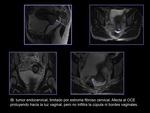
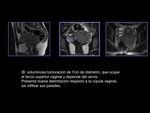
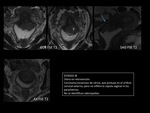
INTRODUCCIÓN
El cáncer de cérvix es el segundo cáncer más frecuente entre las mujeres en el mundo.
Su frecuencia varía según zonas geográficas: más del 80 % de los casos ocurren en países en vías de desarrollo.
En España la frecuencia y la mortalidad por cáncer de cuello de útero son de las más bajas de Europa y del mundo,
aunque es la segunda causa de cáncer más frecuente entre las mujeres menores de 45 años.
La mayoría de los casos ocurren en mujeres que,
por diversos motivos,
no realizan pruebas de detección precoz regularmente.
En países con cribado las tasas de cáncer de cérvix han disminuido de forma sostenida.
HISTOLOGÍA
- 85% carcinoma de células escamosas.
- 5-10% adenocarcinoma.
- carcinoma epitelial mixto.
- tumores raros: melanoma de cérvix,
coriocarcinoma y metástasis.
SÍNTOMAS
En etapas iniciales generalmente no causan síntomas.
Cuando el cáncer se desarrolla,
pueden aparecer uno o varios de los siguiente síntomas,
en general muy inespecíficos:
- Sangrado vaginal anormal – Sangrado que ocurre entre los períodos menstruales regulares-
- Sangrado después de relaciones sexuales,
de un lavado vaginal o del examen pélvico
- Períodos menstruales más prolongados y más abundantes que antes
- Sangrado después de la menopausia.
- Mayor secreción vaginal
- Dolor pélvico
- Dolor durante las relaciones sexuales
FACTORES DE RIESGO
- Actividad sexual en edad temprana,
especialmente con múltiples parejas
- Tabaco
- Immunosupresión
- Infección con los VPH 16 y18
FACTORES PRONÓSTICO:
- Afectación de ganglios linfáticos : el más importante
- Tamaño del tumor
- Profundidad de invasión
- Grado histológico
- Estadio: Supervivencia a los 5 años: varía del 92% en Estadio I al 17% en Estadio IV.
VÍAS DE DISEMINACIÓN
- Directa a estructuras vecinas: cuerpo uterino,
vagina y parametrios.
- Línfática .
- Hematógena (pulmón,
hígado…).
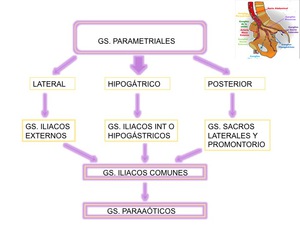
Fig. 1: VIAS DE DISEMINACIÓN.
ANATOMÍA DEL CÉRVIX
Tiene dos partes anatómicas delimitadas por el orificio cervical externo:
- El exocérvix anatómico o porción vaginal del cuello: recubierto por epitelio escamoso estratificado.
- El endocérvix anatómico o canal cervical: recubierto por epitelio tipo columnar (glandular).
- Zona de transición entre ambos: unión escamocolumnar.
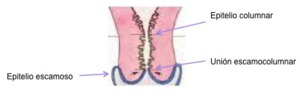
Fig. 2: ANATOMÍA CERVICAL.
References: pontificia universidad católica de chile.
La mayor parte de los carcinomas se originan en la transición entre el epitelio escamoso – glandular o zona de transición,
por lo que su patrón de crecimiento depende de la edad:
- Mayores de 35a:en las mujeres mayores su locallización es endocervical,
crecimiento endofítico.
- Menores de 35a:En mujeres jóvenes se localiza más externamente,
el tumor crece preferentemente exofítico,
hacia la luz vaginal.
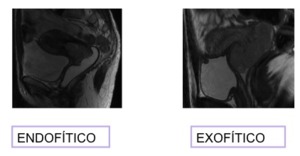
Fig. 4: PATRÓN DE CRECIMIENTO DEL CÁNCER DE CÉRVIX.
El parametrio es el tejido conjuntivo lateral al cuello,
entre las hojas del ligamento ancho.
Contiene grasa,
vasos,
nervios,
tejido fibroso y linfáticos,
y el uréter distal transcurre por el.
No existe ninguna barrera que dificulte la extensión tumoral a este espacio.
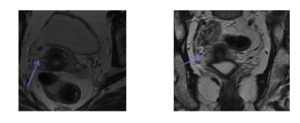
Fig. 3: ANATOMÍA.
DIAGNÓSTICO
El diagnóstico de la neoplasia cervical es clínico e histológico,
se realiza mediante el test de papanicolau.
Es obligatoria la confirmación a través de biopsia de las lesiones sospechosas por clínica o por citología.
El test de papanicolau ha disminuido la incidencia y mortalidad del carcinoma escamoso de cérvix,
pero como el adenocarcinoma es menos sensible al mismo está aumentando su incidencia.
ESTUDIO DE EXTENSIÓN
una vez diagnósticado histológicamente el cáncer de cérvix,
las técnicas de imágen evalúan la extensión local,
ganglionar y a distancia de la enfermedad,
para valorar su pronóstico y sobretodo para orientar su manejo terapeútico.
La estadificación se basa en los sistemas TNM y la clasificación de la Federación Internacional de Ginecología y Obstetricia (FIGO),
ésta última es la más utilizada mundialmente para determinar el pronóstico de las pacientes.
La clasificación de la FIGO,
es una clasificación puramente clínica ya que el acceso a las pruebas de imagen no es universal y se pretende uniformidad en la estadificación de las mujeres en todo el mundo.
Sin embargo la FIGO recomienda la utilización de pruebas de imagen para el manejo correcto individualizado de las pacientes.
Tradicionalmente la clasificación FIGO se basa en los hallazgos del examen clínico,
radiografía de tórax,
urografía intravenosa,
cistoscopia,
colposcopia,
proctosigmoidoscopia y los resultados de enema de bario.
Puede ser inexacto porque no contempla datos como la invasión local del tumor,
el volumen de la lesión o las metástasis ganglionares.
Aunque la RM no está oficialmente incorporada en el sistema de estadiaje de la FIGO,
está ampliamente aceptada como el método de imagen más fiable para el diagnóstico,
estadificación local,
planificación de tratamiento y seguimiento del cáncer de cérvix.
La RM ha demostrado ser superior a la TC y a la exploración física para valorar la infiltración del parametrio.
La precisión de la RM en la estadificación oscila entre 75-96%.
Comparando la RM,
la TC y la estadificación clínica de la FIGO en la valoración preterapeútica de carcinoma de cervix invasor en estadio precoz,
mediante múltiples estudios multicéntricos:
La RM tiene resultados similares respecto la TC en la estadificación prequirúrgica
La RM se ha mostrado superior para ver el tumor y para valorar el parametrio.
Lo más importante en la estadificación es diferenciar entre la enfermedad limitada (estadios I y IIA) cuyo tratamiento es quirúrgico,
o avanzada (estadios IIB o superior) que se trata con Radioterapia asociado o no a quimioterapia.
ESTADIFICACIÓN DE LA FIGO
ESTADIO I: tumor limitado al cérvix
- IA: carcinoma invasivo identificado solo por microscopía.
- IB: lesiones clínicamente visibles limitadas al cérvix uterino o cánceres preclínicos mayores IA.
ESTADIO II: tumor que se extiende fuera del cérvix y a la parte superior de la vagina (no a la zona inferior ni a la pared pélvica)
- IIA: extensión a vagina.
IIa1: lesión menor o igual a 4cm.
IIa2: lesión mayor 4cm.
- IIB: invasión del parametrio.
* Todas las lesiones macroscópicamente visibles,
aun con invasión superficial,
son asignadas al estadio IB.
ESTADIO III: tumor que afecta a la pared pélvica y/o involucra al tercio inferior de la vagina y/o causa hidronefrosis .
- IIIA: el tumor infiltra el tercio inferior de la vagina,
sin extensión a la pared pélvica.
- IIIB: extensión a la pared pélvica y/o hidronefrosis.
ESTADIO IV: el tumor se ha extendido más allá de la pelvis verdadera o ha involucrado (por biopsia) la mucosa de la vejiga o recto.
- IVA: diseminación que afecta a la vejiga y/o al recto (mucosa).
- IVB: metástasis a distancia.
RM EN EL CÁNCER DE CÉRVIX
INDICACIONES DE LA RM
- Pacientes en estadio clínico IB o superior cuando la lesión sea mayor de 2cm,
ya que existe elevada probabilidad afectación parametrio y metástasis ganglionares.
- En mujeres embarazadas.
- Pacientes con lesiones endocervicales.
HALLAZGOS POR RM
- Tumor isointenso en secuencias potenciadas en T1.
- Hiperintenso en secuencias potenciadas en T2.
Se distingue facilmente del estroma cervical normal que es hipointenso.
- Estudio dinámico con contraste: Los tumores pequeños realzan homogeneamente y antes que el estroma cervical. Los tumores más grandes suelen presentar necrosis,
realzando o no.
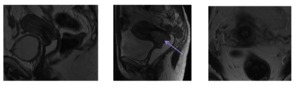
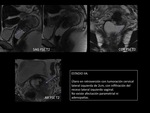
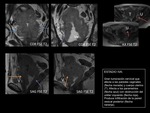
Fig. 5: Figura 1, secuencia potenciada en T2 en plano sagital, cervix normal.
Figura 2, secuencia potenciada en T2 en plano sagital, lesión tumoral cervical hiperintensa (flecha morada).
Figura 3, secuencia potenciada en T2 en plano axial.
PROTOCOLO DE RM
- No es necesario la administración de constraste iv ya que no mejora la precisión diagnóstica respecto a las secuencias potenciadas en T2.
Pero el estudio dinámico con contraste puede ayudar a diferenciar los cambios postquirúrgicos de la recidiva tumoral.
- Ayuno de 4-6h para evitar artefactos por peristaltismo intestinal o agente antiperistáltico (buscapina) antes de la exploración.
- Recomendable vejiga vacía para evitar artefactos de movimiento y de fase en secuencias potenciadas en T2.
- Para el estudio del cáncer de cérvix resulta conveniente realizar una distensión de las paredes de la vagina mediante su repleción con 60-100 cc de gel (puede emplearse gel de ecografía) previo al comienzo del estudio,
para una mejor valoración de la pared vaginal.
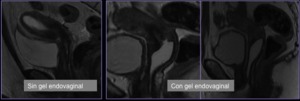
Fig. 6: PROTOCOLO RM.
- Los tumores de cérvix se valoran mejor en las secuencias potenciadas en T2,
donde el tumor se observa hiperintenso y fácilmente distinguible del estroma cervical normal que es hipointenso.
- Plano sagital para determinar la extensión tumoral hacia el cuerpo uterino y vagina.
- FSE potenciada en T2 en plano axial perpendicular al eje longitudinal del cérvix para valorar afectación del parametrio.
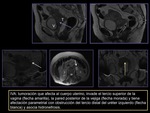
HALLAZGOS POR RM SEGÚN EL ESTADIO DE LA FIGO
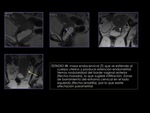
ESTADIO I (figuras 7,8,9 y 10)
La RM es una técnica precisa para valorar el grado de infiltración del miometrio.
Permite evaluar la relación entre el tumor y el orificio cervical interno con una sensibilidad del 100% y una especificidad del 96%.
- IA: tumor microinvasivo que no se puede detectar de forma fiable con las imágenes potenciadas en T2.
Lo más frecuente es no encontrar masa tumoral o mínimo ensanchamiento localizado del canal endocervical con masa tumoral pequeña.
- IB: el tumor es hiperintenso en T2 con respecto al estroma fibrocervical hipointenso adyacente.
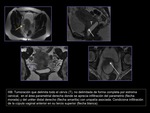
ESTADIO II (figuras 11 y 12)
La sensibilidad de la RM para valorar el parametrio es del 70% y la especificidad del 93%.
La visualización del estroma hipointenso intacto excluye la afectación del parametrio con un valor predictivo negativo proximo al 100%.
Cuando existe infiltración del parametrio se observará el plano entre el parametrio y el tumor como una línea espiculada.
Habrá extensión al parametrio de la intensidad de partes blandas del tejido tumoral o vasos periuterinos englobados por el tumor.
En imágenes potenciadas en T2 de tumores grandes se puede sobreestimar la afectación del parametrio ya que pueden provocar edema estromal por compresión o infiltración.
- IIA: interrupción en un segmento de la hipointensidad de los 2/3 superiores de la pared vaginal.
- IIB: interrupción de la hipointensidad del estroma fibroso con extensión tumoral parametrial.
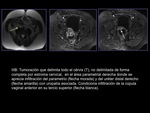
ESTADIO III (figuras 13 y 14)
- IIIA: interrupción del tercio inferior de la pared vaginal hipointensa.
- IIIB: interrupción del estroma fibroso hipointenso con extensión tumoral a la pared pélvica y/o ureterohidronefrosis.
Los criterios de invasión en RM son:
- tumor a menos de 3mm de la pared.
- englobamiento vascular.
- alteración de la señal de intensidad del músculo elevador del ano,
piriforme u obturador interno.
- dilatación del uréter por atrapamiento distal.
ESTADIO IV (figuras 15 y 16)
Hallazgos de RM que sugieren la afectación de la pared vesical:
- interrupción de la línea hipointensa de la pared posterior de la vejiga.
- engrosamiento nodular o irregular de la pared.
- masa que impronta en la luz vesical.
- presencia de edema bulloso.
La infiltración del recto es poco frecuente.
Se observa como un engrosamiento focal de la pared anterior del recto.
La sensibilidad de la RM para detectar la infiltración vesical o rectal es entre el 71-100% y la especificidad entre el 88-91%.
La preservación de éstas estructuras se establece de forma fiable con RM con lo que se evita realizar citoscopias o rectoscopias.
- IVA: tumor que afecta a la vejiga o al recto.
- IVB: masa tumoral en órganos o zonas anatómicas distantes.
También si existen ganglios metástasicos inguinales o paraaórticos
TRATAMIENTO
El gran interés de los estudios de RM en el cáncer de cérvix es la valoración de la infiltración del parametrio,
porque es el dato que más frecuentemente condiciona el tratamiento.
En estadios inferiores al IIB (tumores confinados al cérvix o que invadan los 2/3 proximales de la vagina) el tratamiento puede ser quirúrgico.
En estadios iguales o superiores al IIB el tratamiento es fundamentalemente radioterápico,
con o sin quimioterapia coadyuvante.
También se opta por el tratamiento radioterápico en tumores estadio IIA de más de 4 cm y tumores estadio IB de entre 2 y 4 cm.
IA:Cirugía o radioterapia pélvica con tratamiento intracavitario:
- IA1: Histerectomía simple (extirpación de útero,
preservando parametrios y ligamentos úterosacros).
- IA2: Histerectomía radical (resección de útero,
vagina superior,
parametrios y ganglios linfáticos pélvicos).
IB y IIA: Radioterapia o Cirugía:
- Factores de riesgo positivos (metástasis ganglionares,
márgen quirúrgico menor de 3 mm): radioterapia adyuvante.
- Factores pronóstico pobres (afectación ganglionar,
tumor mayor de 4cm o adenocarcinoma): Cirugía NO es el tratamiento de elección.
IB2,
IIB-IVA,
IB1 o IIA con factores pronóstico adversos: Radioterapia pélvica combinada con braquiterapia y quimioterapia.
La quimioterapia neoadyuvante antes de la radiación no ha demostrado aumento de la supervivencia en paciente con carcinoma de cérvix localmente avanzado.
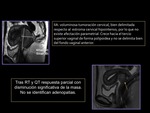
RESPUESTA TERAPEÚTICA (figura 17)
La respuesta de los tumores tratados con radioterapia se valora mediante la disminución de tamaño de la lesión o disminución de la intensidad de señal de la lesión en RM.
Puede ser inmediata (3-6meses) o en tumores grandes tardía (6-9 meses).
Es fundamental conocer el tiempo transcurrido tras la finalización del tratamiento.
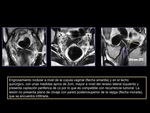
RECIDIVA DE LA ENFERMEDAD (figura 18)
TÍPICA
- Recurrencia en muñón vaginal y adenopatías.
- Pérdida de la línea hipointensa normal de la pared vaginal asociada a una masa de partes blandas hiperintensa en T2 (igual que el tumor primario).
- A otros órganos pélvicos.
- Hiperintensidad anormal en la pared de la vejiga o del recto en secuencias potenciadas en T2 sugiere infiltración.
ATÍPICA
Cada vez más frecuente por mayor RT.
Carcinomatosis peritoneal.
Metástasis a órganos sólidos (hígado,
suprarrenales,
pulmón o hueso).
La mayoría de las recidivas tras una histerectomía radical se localizan en la pelvis y eso hace que la técnica más utilizada en el control sea la RM.
El tratamiento recomendado para la recidiva pélvica suele ser la radioquimioterapia.
IMPORTANTE: DIAGNÓSTICO DIFERENCIAL RECIDIVA TUMORAL VS CAMBIOS POSTRADIOTERAPIA
- Recidiva tumoral: masa heterogénea en T2,
con aspecto similar a tumor inicial,
pero también puede verse así la inflamación o el edema.
- RM dinámica: la recidiva realza tras contraste iv,
pero cambios iniciales tras Radioterapia e infección también pueden captar.
Por lo tanto si existen dudas se recomienda control,
biopsia o PET.
BIBLIOGRAFÍA
- Capítulo 77: Lesiones malignas de la pelvis femenina.
Radiología esencial.
Volumen II.
- RM de los tumores malignos de endometrioy cérvix*.E.
Sala,
S.
Wakely,
E.
Senior y D.
LomasDepartment of Radiology.
Addenbrooke’s Hospital.
University of Cambridge.
Hills Rd.
Cambridge CB2 2QQ.
United Kingdom.
- Oncología ginecológica: diagnóstico,
estadificación y seguimiento de las neoplasias de origen ginecológico.
Servicio de radiología.
Instituto valenciano de oncología.
Valencia.
- Actualizaciones SERAM.
imagen genitourinaria.
Cáncer de útero ¿Cuándo y para qué se utilizan las técnicas de imágen?
- CT Evaluation of Cervical Cancer: Spectrum of Disease.
RadioGraphics 2001; 21:1155–1168.
- Cancer de cuello de útero y su prevención.
Consejería de salud y servicios sanitarios.
Gobierno del principado de asturias.