La patología genital en ambos sexos comprende una de las principales causas de atención en Urgencias que requiere un diagnostico rapido y éficaz ya que algunas de estas patologías necesitan un tratamiento quirúrgico inmediato.
La interpretación de hallazgos radiologicos en pacientes con dolor abdominal agudo pélvico o en región perineal esta muy influenciada asimismo por la historia clinica.
Anque la ecografia es la modalidad de elección para la evaluación inicial,
las enfermedades genitales son detectadas o sospechadas con frecuencia en el TC debido a la mayor disponibilidad y uso de esta técnica.
El dolor agudo en localización ginecologica constituye un sintoma frecuente que necesita una evaluación medica emergente.
La duración del dolor agudo varía desde algunas horas hasta incluso días,
y sus posibles causas abarcan desde una alteración fisiologica como puede constituir la rotura de un foliculo ovárica hasta una torsión anexial que requiere un manejo quirurgico urgente.
La mayoria de las patologías de caracter urgente que presentamos a continuación tiene lugar en mujeres premenopausicas y en varones adolescentes-jóvenes,
y por tanto necesitamos hacer hincapié en el diagnostico temprano de estas patologías para poder asegurar la supervivencia de los órganos implicados.
La evaluación clínica y los test de laboratorio son esenciales en estos casos.
Para caracterizar las lesiones que vamos a presentar ademas de conocer si existe un causante directo de los mismos: traumatismo o antecedente quirurgico,
tenemos que atender a la edad del/de la paciente ya que determinadas lesiones aparecen en determinados grupos de edad,
como por ejemplo las torsiones que son propias de prepuberes o la herniación ovárica típica de lactantes.
En casi todos los casos que presentamos será obligatorio conocer la vascularización de los tejidos y organos implicados,
principalmente en aquellos en los que exista riesgo de isquemia.
En nuestro trabajo expondremos ejemplos de distintas urgencias genitales clasificándolas según su etiología en infecciosa,
traumatica y vascular,
incluyendo un ultimo aparatado indeterminado para urgencias que no pueden ser clasificadas en ninguna de las tres anteriores como son la rotura de quiste hemorrágico y quistes foliculares así como la herniación ovárica.
PATOLOGIA INFECCIOSA
ABSCESOS OVÁRICOS (imágenes 1-3)
Los abscesos ováricos,
suelen presentarse en mujeres con antecedentes de enfermedad pélvica inflamatoria o manipulación ginecológica.
Pueden ser uni o bilaterales.
La imagen en el TC es la típica de cualquier absceso: una masa que realza en la periferia con contraste y que en su interior presenta componentes sólidos y quísticos.
El diagnóstico diferencial debe incluir las neoplasias ováricas,
así como otras patologías no ginecológicas como la apendicitis o la diverticulitis.
El tratamiento comienza con antibióticos sistémicos las primeras 48-72 horas.
En caso de mala evolución se debe realizar drenaje percutáneo o cirugía.
Presentamos el caso de una paciente de 41 años,
que fue intervenida hace 1 semana de quistes ováricos por laparoscopia.
Desde hace 48 horas presenta fiebre de 40º C,
diarrea y dolor abdominal principalmente en hipogastrio y flanco derecho.
En la analítica tiene leucocitosis y elevación de reactantes de fase aguda.
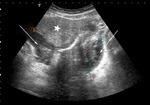
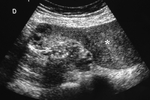
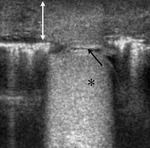
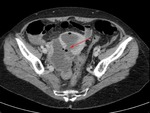
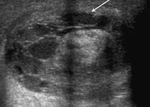
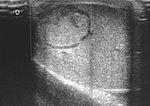
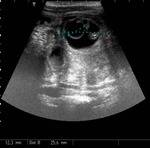
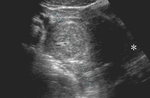
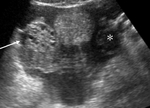
Se realiza una ecografía abdominal (figura 1),
donde observamos dos colecciones parauterinas (flechas blancas) de ecogenicidad heterogénea y que parecen depender de los ovarios.
Para completar el estudio,
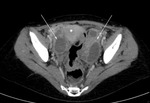
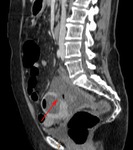
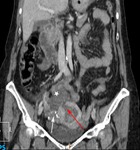
procedimos a la realización de un TC abdominal con contraste intravenoso,
en cortes axiales (imagen 2) con posterior reconstrucción en coronal (imagen 3) que confirmó la presencia de dos colecciones parauterinas (flechas blancas).
Dichas colecciones presentaban un interior de predominio hipodenso,
con algunas tabicaciones internas y una captación periférica de contraste.
Estos hallazgos son compatibles con abscesos ováricos.
SALPINGITIS ( Imágenes 4-5)
La enfermedad pélvica inflamatoria es una enfermedad frecuente en nuestro medio,
que puede constituir hasta el 25% de las urgencias ginecologica. Los síntomas con los que se presenta suelen ser poco específicos: fiebre,
leucorrea,
dolor abdominal o pélvico.
Los hallazgos ecográficos más frecuentes de esta entidad son la dilatación de las trompas ocupadas,
engrosamiento de la pared tubárica mayor de 5 mm,
presencia de septos en el interior de las trompas,
y en fases avanzadas,
líquido libre en pelvis y abscesos tubo-ováricos.
Cuando existen dudas diagnósticas,
o bien cuando se necesita valorar adecuadamente la extensión del proceso inflamatorio,
está indicada la realización de una TC o menos frecuentemente,una RM. Tanto en la TC como en la RM pueden observarse desde cambios inflamatorios inespecíficos (como trabeculación de la grasa pélvica y engrosamiento de los ligamentos uterosacros) como otros más específicos de esta entidad,
como la dilatación e hipercaptación de las trompas de Falopio y en fases más avanzadas,
la formación de abscesos .El diagnóstico diferencial debe establecerse con otras entidades que clínicamente cursan también con dolor pélvico como son la patología inflamatoria de la zona (como el apéndice),
los miomas uterinos con degeneración mixoide o hemorrágica y embarazo ectópico.
Se presenta un caso de una paciente de 35 años de edad que como antecedente presenta una cesarea hace menos de un mes y que acude al servicio de urgencias por dolor difuso en región pelvica y fiebre de unos 37º de tres días de evolución.
En la analítica se observa una discreta leucocitosis a expensas de neutrófilos.
A la palpación se evidencia un endurecimiento de la cicatriz abdominal donde se realizo la cesárea,
sin supuración ni otros signos de complicación.
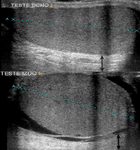
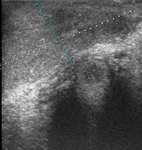
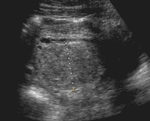
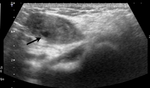
Se solicita una ecografia abdominal donde se observa un aumento de tamaño de la trompa de falopio derecha que alcanza unos 13 mm de diámetro y que presenta cierta heterogeneceidad de su contenido interno predominando zonas de baja atenuación (imágen 4).
Asimismo,
se acompaña de signos inflamatorios (imagen 5) como un aumento de la ecogenicidad del meso adyacente (fecha blanca)así como discreta cantidad de liquido libre de vecindad. Los ovarios presentan tamaño y morfologia normal,
sin imágenes que sugieran absceso ovárico.
ORQUIEPIDIMITIS ( Imágenes 6-7)
La epididimitis u orquiepididimitis es un proceso infeccioso que aparece fundamentalmente en pospuberes los cuales comienzan con clínica de dolor,
inflamación,
enrojecimiento y aumento de la sensibilidad testicular de forma gradual. La prueba de elección es la ecografia la cual muestra en etapas subagudas-crónicas una disminución de la ecogenicidad del parenquima testicular y un discreto aumento del tamaño testicular. Aunque el diagnostico certero se realiza mediante eco-doppler color que nos muestra una hiperemia focal o difusa del testiculo y/o epididimo afectado respecto al contralateral y que nos va a ayudar a hacer un diagnostico diferencial principalmente con la torsión testicular aguda,
la cual puede presentar una clínica similar. El tratamiento consiste en antibioterapia.
Presentamos a un paciente de 27 años,
con antecedentes de infecciones del tracto urinario de repetición y que acude a urgencias por dolor,
eritema y edema de dos días de evolución en el teste izquierdo que ha ido aumentando progresivamente .
La analítica cursó sin alteraciones.
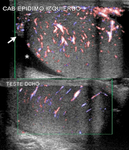
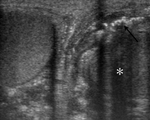
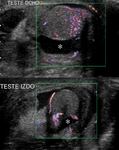
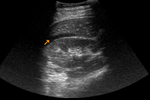
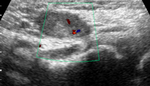
Se realiza una ecografía testicular donde observamos ambos testes de morfología y ecogenicidad normales con discreto aumento de tamaño del teste izquierdo (imagen 6) y un discreto aumento del grosor de la piel del escroto de forma bilateral (flechas negras).
Los epidídimos no mostraban alteraciones.
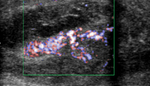
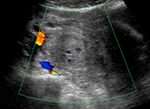
Mediante Doppler color,
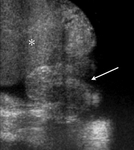
se observa un claro aumento de flujo (imágen 7) en el teste y cabeza del epididimo izquierdo (imagen 8,
flecha blanca) que se acompaña de moderada cantidad de hidrocele reactivo asociado (asterisco).
Éstos hallazgos son compatibles con orquiepididimitis aguda izquierda.
GANGRENA DE FOURNIER ( Imágenes 8-10)
La gangrena de Fournier o fascitis necrotizante del periné o área genital es un cuadro que presenta elevada mortalidad por lo que el diagnostico debe de ser precoz para llevar a cabo un tratamiento quirurgico efectivo. Existen diversos factores de riesgo que predisponen a esta patología como son el alcohol,
la edad avanzada,
la DM o la inmunosupresión. Como causantes directos de la invasión bacteriana citamos la manipulación genitourinaria,
la cirugía o los traumatismos.
El diagnostico es fundamentalmente clínico y las pruebas radiológicas deben realizarse cuando existen dudas en el diagnóstico o para valorar su extensión.
El estudio radiológico incluye la radiología simple de periné (que nos permite visualizar la existencia de enfisema subcutáneo),
la ecografia testicular (sirve para realizar un diagnostico diferencial con otros cuadros de escroto agudo) y el TC que nos aporta gran información cuando el cuadro este localmente avanzado para valorar la extensión.
El tratamiento consiste inicialmente en antibioterapia aunque casi siempre requiere de desbridación que obliga a la reintervención quirurgica y al apoyo de la cirugía plástica.
El caso que presentamos trata de un varón de 54 años de edad fumador y bebedor de moderada cuantía,
que debuta con un episodio infeccioso que se diagnosticó inicialmente como orquitis.
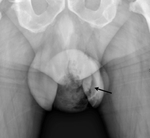
A los dos días del cuadro comienza con la aparición de un eritema en la región inguinoescrotal acompañado de engrosamiento e importante edema escrotal así como la supuración a través de piel de material purulento. Ante la sospecha de absceso escrotal se realiza una radiografia simple (imagen 8) en la que se observa la presencia de aire en la bolsa escrotal (flecha negra).
Ante estos hallazgos,
se completó el estudio con una ecografía testicular para asegurar la integridad de los testes y epididimos (imagen 9 y 10) en la que se visualizaron ambos testes integros con morfología,
tamaño y ecogenicidad normal.
A nivel del tejido celular subcutaneo se visualizo ademas de un marcado engrosamiento de la pared de la bolsa escrotal (flecha blanca),
la presencia de una lamina punteada hiperecogenica (flecha negra) con sombra acustica posterior sucia en forma de cola de cometa (asterisco) que correspondía a la presencia de enfisema subcutáneo.
Estos hallazgos son compatibles con fascitis necrotizante del periné o Gangrena de Fournier.
Debido a la urgencia vital del cuadro se intervino quirurgicamente de forma rápida con desbridación de tejidos necroticos y posteriormente,
reconstrucción mediante cirugia plastica.
PATOLOGÍA TRAUMÁTICA
PERFORACIÓN UTERINA (imágenes 11-15)
La perforación uterina es una complicación infrecuente que normalmente ocurre tras una manipulación del útero (1,
2).
El caso que exponemos es de una mujer de 64 años que ha sido sometida a una histeroscopia programada para una polipectomía uterina.
A los dos días comienza con fiebre,
anemización progresiva en la analítica y un abdomen doloroso a la palpación profunda.
En la ecografía transvaginal aparece una imagen de ecogenicidad heterogénea en fosa ilíaca derecha y escasa cantidad de líquido libre en Douglas.
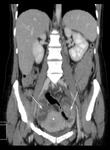
Se realizó TC abdominal directamente con contraste intravenoso,
en plano axial con posterior reconstrucción en coronal y sagital.
En los cortes más superiores,
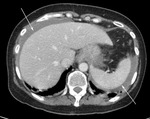
vemos líquido libre perihepático y periesplénico (imagen 11).
En los cortes de pelvis (imagen 12) se identifica una colección de contorno irregular,
hipodensa con realce periférico,
compatible con hematoma probablemente sobreinfectado (estrella blanca).
En esta imagen,
se aprecia también una burbuja de aire en el interior del útero (flecha blanca).
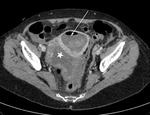
En un corte más caudal (imagen 13),
visualizamos una solución de continuidad de la pared uterina (flecha roja) que comunica con el hematoma.
Estos hallazgos se confirman tanto en el plano sagital (imagen 14) como coronal (imagen 15) en el que observamos como la colección se extiende cranealmente desde el útero y la solución de continuidad del mismo (flecha roja).
En ésta última imagen también observamos un mioma calcificado (flecha blanca).
El diagnóstico final fue de perforación uterina dependiente de la pared posterior derecha,
asociada a hematoma,
signos inflamatorios y líquido libre peritoneal asociado.
Se realizó una laparotomía urgente que presentó como hallazgos un hemoperitoneo de 1.000 cc y un orificio de 1 cm.
que comunica con la cavidad uterina.
Como hallazgo asociado,
el útero tenía varios miomas serosos en cara anterior y posterior derecha.
HEMATOMAS EXTRATESTICULAR ( Imágenes 16-18)
Los hematomas de la pared escrotal estan comunmente asociados a traumatismos penetrantes como arma blanca o iatrogénicos (como complicación de una orquiectomía o de una herniorrafia inguinal).
Dependiendo del tiempo transcurrido,
pueden visualizarse ecográficamente como un engrosamiento focal de la pared de aspecto hipoecoico o heterogeneo o como una colección fluida compleja dentro de la pared.
Se puede asociar a hematoceles extratesticulares o colecciones de sangre dentro de la tunica vaginalis,
que son los hallazgos mas comunes en el escroto tras un traumatismo penetrante.
La apariencia ecografica de los hematoceles también varía con el tiempo de evolución.
Mientras que en fase aguda presentan una apariencia ecogénica,
los crónicos tienden a ser anecogenicos y desarrollar septos y loculaciones que pueden mostrar niveles en el fluido interno y ecos débiles.
Es importante tratar de identificar si existe integridad de la albugínea,
ya que esto es criterio de tratamiento conservador.Los hematomas de la pared escrotal se resuelven espontaneamente o con manejo conservador aunque aquellos que tengan una extensión y una cuantía importante requieren evaluación quirurgica.
Presentamos el caso de un paciente de 3 años de edad recientemente intervenido de un hidrocele en teste izquierdo,
que acude por dolor y aumento de la temperatura local que se asocia a la existencia de febricula.
A la palpación de ambos testes se encuentran de consistencia dura.
Se realiza una ecografia testicular se visualizan ambos testes de tamaño,
morfologia y ecogenicidad normal (imágen 16).
En doppler color se detectan registros arteriales y venosos conservados y simétricos.
Se observa un discreto hidrocele reactivo de forma bilateral (asterisco).
Llama la atención un importante engrosamiento de la pared del saco escrotal (imágen 17) que se acompaña de una colección de densidad heterogenea predominantemente de baja atenuación de forma difusa con presencia de tabique internos (flecha blanca).
Asimismo existe un aumento de vascularización importante a nivel de la pared del saco escrotal de forma bilateral (imágen 18).
Éstos hallazgos estan en relación con hematoma de pared escrotal.
LACERACIÓN TESTICULAR CON HEMATOMA ( IMAGENES 19-21).
Los traumatismos escrotales tipicamente resultan de accidentes de trafico,
actividades deportivas o caídas.
Clínicamente se presentan con tumefacción y dolor en la exploración física.
La prueba radiológica de elección es la ecografía.
Los hallazgos ecográficos oscilan desde hematoma extratesticular hasta rotura testicular.
Los hematomas intratesticulares son un hallazgo común en el escroto traumatizado,
variando de apariencia según el tiempo de evolución.
Los hematomas hiperagudos y agudos son a veces dificiles de identificar,
ya que pueden ser isoecoicos respecto al parenquima testicular o puede tener una ecoestructura heterogenea de forma difusa.
Los hematomas crónicos se visualizan hipoecoicos o anecoicos y tiende a disminuir de tamaño cuando se resuelven.
El doppler color ayuda a diferenciar los hematomas de los tumores,
los cuales están incluidos en el diagnostico de las lesiones focales intratesticulares.
Los hematomas muestran una ausencia de vascularización interna pero cuando existe sobreinfección hay incremento de la vascularización periferica.
Menos frecuente es la rotura testicular,
que debería tenerse en cuenta cuando los margenes del testiculo estan pobremente definidos o se visualiza sangrado extracapsular / disrupción de la misma.
La RM ayuda a asegurar el diagnostico y es útil en el preoperatorio de la ruptura testicular.
El tratamiento de los hematomas pequeños es conservador.
El seguimiento ecografico de los hematomas intratesticular por ecografia hasta su resolución es esencial debido a la alta incidencia (40%) de infección y necrosis,
la cual puede necesitar una orquiectomia.
El caso que presentamos se trata de un varón de 26 años de edad que tras un accidente de trafico sufre dolor del teste derecho con aumento de tamaño del mismo y cambio de coloración tornandose violaceo.
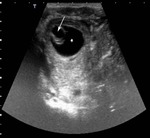
Se realiza una ecografia (imágen 19) ante la sospecha de ruptura testicular,
observandose un aumento del testiculo derecho respecto al contralateral (asterisco).
Presenta una ecoestructura homogenea apreciandose en el polo superior una imagen irregular (flecha negra) de bordes hipoecogenicos de 16 x 16 mm (imágen 20) que presenta en su interior un aumento de la ecogenicidad y flujo muy lento apenas perceptible mediante eco doppler (imágen 21). Se visualiza asimismo una disrupción de la cortical del teste derecho a nivel del polo superior (imagen 19,
flecha blanca) Éstos hallazgos están en relación con laceración testicular con hematoma en su interior.
TRAUMATISMO PENEANO NO PENETRANTE (22-23)
El traumatismo peneano no penetrante tiene lugar en varones jovenes (erección y coito fundamentalmente).
Puede presentarse como un hematoma de localización extra o intraalbugineo,
en cuyo caso deberíamos de descartar la presencia de fractura de cuerpos cavernosos (solución de continuidad focal de la linea hiperecogenica de la albuginea del cuerpo cavernoso o presencia de aire en el cuerpo cavernoso).
Nuestro caso trata de un varón de 50 años que no presenta antecedentes de interés.
El motivo de consulta a urgencias consiste en un cuadro de molestias en el pene que debutaron a raiz del coito y que progresaron a un dolor punzante en la región perineal junto con la presencia de un hematoma circunferencial en pene y posterior aparición de áreas de equimosis.
Se solicita una ecografia peneana para descartar una fractura de cuerpos cavernosos (imágen 22),
realizándose la exploración a través de la cara dorsal del pene.
En ésta,
se aprecia una colección que se localiza entre la piel y la fascia de Buck (flecha blanca) siendo por tanto de localización extraalbuginea y que asegura la integridad de los cuerpos cavernosos y esponjoso (asteriscos). La colección presenta unos diametros de 1,7 x 3,7 cm (imágen 23),
ecogenicidad heterogenea con zonas parcheadas de menor atenuación.
Éstos hallazgos estan en relación con traumatismo peneano no penetrante. El tratamiento se realizo de forma conservadora mediante antiinflamatorios y analgesicos dando lugar a la total resolución del cuadro.
PATOLOGÍA VASCULAR
TORSIÓN OVÁRICA ( Imágenes 24-26)
El diagnóstico radiológico de la torsión ovárica se realiza normalmente con ecografía,
Los hallazgos ecográficos varían con la edad del paciente y también dependen de si se asientan sobre un ovario patológico o normal.
Normalmente,
los ovarios torsionados están marcadamente dilatados y pueden ser cinco o seis veces más grandes que el ovario normal.
Ecográficamente,
además de existir un aumento del tamaño del ovario,
el único signo considerado relativamente específico es la aparición de múltiples quistes de pequeño tamaño (entre 8 y 12 mms.) localizados periféricamente.
Estos cambios quísticos se atribuyen al trasudado del líquido en los folículos como efecto secundario de la congestión vascular y ha sido encontrado en más del 75% de los ovarios torsionados.
La imagen Doppler color puede sustentar el diagnóstico de torsión no pudiendo mostrar señal de color en el ovario aumentado.
Sin embargo,
la ausencia de flujo no es un criterio fiable.
Desgraciadamente la presencia de señal arterial no excluye la torsión.
El diagnóstico diferencial (3-6) puede incluir el teratoma benigno ovárico los cuales suelen ser de masas de mayor tamaño,
más complejas y de ecogenicidad heterogénea.
En muchos casos existen áreas con refuerzo posterior en relación con calcio o la mezcla de grasa y pelo.
Otra entidad que habría que considerar son las masas ováricas malignas. Los tumores estromales (Sertoli-Leydig o teca-granulosa) representan el 10% de las masas pediátricas malignas y los carcinomas epiteliales el 5%.
Suelen ser también más complejas,
peor delimitadas,
más agresivas y con ecogenicidad más herogénea.
Nuestro caso es de una niña de 2 años de edad,
que acude a Urgencias por dolor abdominal,
junto con irritabilidad y anorexia.
A la exploración física se encuentra afebril,
presentando a la palpación signos de defensa abdominal generalizada,
pero sobre todo a nivel de fosa ilíaca derecha.
La analítica y la radiografía abdominal no presentaban alteraciones significativas.
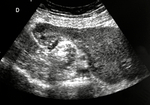
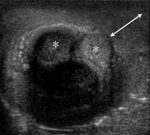
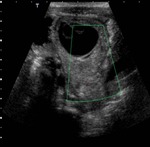
Se solicita ecografía abdominal donde se aprecia un ovario derecho aumentado de tamaño,
con unas medidas aproximadas en plano longitudinal de 4 cms.
de diámetro (imagen 24).
En su interior,
identificamos una imagen redondeada,
bien definida,
quística (estrella blanca) en que tiene alojada en su interior otras estructuras quísticas de menor tamaño (flecha blanca),
algunas con nivel líquido-líquido (imágenes 24 y 25).
No se identificaban calcificaciones.
Mediante Doppler,
no se observa vascularización en su interior (imagen 26).
TORSIÓN TESTICULAR (27-28)
La torsión testicular es la causa de dolor escrotal agudo más temida entre los púberes debido a las consecuencias que acarrea.
Se aconseja una evaluación quirurgica inmediata para realizar una destorsión testicular precoz y recuperar la vascularización del teste evitando así la isquemia parenquimatosa.
La viabilidad testicular va a depender de las horas de evolución del proceso avascular,
de forma que una evolución de más de 12 horas de evolución tendra una viabilidad menor al 20%.
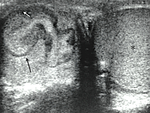
El diagnostico definitivo de la torsión testicular completa se hace cuando el flujo sanguineo mediante eco-doppler es visualizado en el teste normal pero es ausente en el lado afecto. La imágen tipica de nudo de torsión o de torbellino nos representa el cordon espermatico edematoso y rotado respecto a su eje normal y es por tanto la causa directa del sufrimiento del parenquima testicular.
Presentamos a un paciente de 13 años de edad que acude por dolor testicular derecho de dos días de evolución que aparecio de forma repentina.
A la exploración el testiculo se encuentra inflamado y caliente.
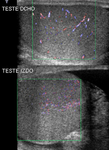
Se realiza una ecografia testicular donde se observa el testiculo izquierdo (imágen 27) aumentado de tamaño respecto al contralateral y rotado horizontalmente.
Presenta una ecoestructura homogenea.
El epididimo se encuentra de tamaño y morfología normal .
Tras doppler color no se objetiva flujo en parenquima testicular izquierdo aunque sí en los tejidos paratesticulares, llamando la atención una masa supratesticular de morfología redondeada heterogenea que representa el cordón espermático edematoso (flecha blanca de imágen 28).
Éstos hallazgos son compatibles con torsión testicular.
TORSIÓN DEL APÉNDICE TESTICULAR
Los apéndices testiculares son remanentes de ductus embrionarios formados por tejido conectivo vascularizado,
siendo estructuras sesiles,
lo que las predisponen a la torsión.
La torsión de los apendices testiculares ocurren en prepuberes ( 7-14 años),
siendo más frecuente en el lado izquierdo y constituye una causa común de escroto agudo en este grupo.
Los pacientes afectados tipicamente presentan un dolor gradual o repentino intenso,
normalmente localizado en el polo superior de los testiculos.
En la ecografia,
un apéndice torsionado se muestra como una imágen nodular extratesticular de pequeño tamaño heterogenea o predominantemente hiperecogénica,
dependiendo del tiempo de evolución.
Se asocian otros hallazgos como son un aumento de tamaño de la cabeza del epididimo,
hidrocele reactivo y engrosamiento de la piel escrotal. No existe vascularización mediante doppler color en los apendices torsionados,
mientras que la túnica escrotal y los epididimos se encuentran hipervascularizados.
El manejo consiste en el reposo y agentes anti-inflamatorios no esteroideos.
Al cabo de unos días,
el apéndice torsionado puede calcificarse y separarse de las estructuras adyacentes,
observandose una calcificación escrotal conocida como escrotolito ( cálculos o perlas escrotales).
OTROS
QUISTE HEMORRAGICO (29-31)
La hemorragia de quistes foliculares puede presentarse con dolor pélvico que incluso en ocasiones transcurre de forma emergente.
Hay una considerable similitud en la apariencia de las imágenes radiologicas de la hemorragia folicular con la rotura de quistes del cuerpo lúteo,
y su diferenciación depende de la historia clinica principalmente.
El patrón ecografico varia dependiendo de la cronología de la hemorragia y del grado de formación de coágulos.
La apariencia tipica consiste en una masa compleja con ecos internos y moderado grado de transmisión acustica posterior.
Aunque la sangre fresca puede ser anecogenica incialmente,
un hemorragia quistica es definida por un área de bajo grado de ecogenicidad que presenta un fino patrón reticular de “encaje” durante las primeras 24 horas (hallazgo de alta especificidad). Cuándo tiene lugar la retracción de los coagulos,
la ecografia puede representar áreas ecogenicas triangulares o curvilineas en la pared quistica.
En el TC se pueden observar niveles fluido-fluido y hemoperitoneo tras la ruptura.
Cuando los quistes ovaricos hemorrágicos son visualizados en el TC,
necesitan ser evaluados inmediatamente por ecografia,
a menos que exista un importante hemoperitoneo.
El seguimiento ecografico debe de realizarse dentro de 1 o 2 ciclos menstraules para determinar la resolución del cuadro.
Presentamos el caso de una paciente de 26 años fumadora de 4 cigarros al día,
nuligesta que acude por dolor abdominal difuso de predominio hipogastrio,
de caracter cólico de 5 horas de evolución que se acompaña de náuseas. A la exploración fisica se palpa una masa en fosa iliaca derecha.
Se realiza una ecografia abdominal (imágen 29) en la que se observa una masa heterogenea compleja con ecos internos de unos 4 cm de diámetro (imágen 30) que parece depender de ovario derecho.
Se asocia a discreta cantidad de liquido libre en fondo de saco de Douglas (asterisco).
Esta lesión mediante eco doppler no se encontraba apenas vascularizada (imágen 31).
El utero se encontraba de tamaño normal asi como el anejo izquierdo.
El anejo derecho no fue identificado. Éstos hallazgos fueron compatibles con quiste hemorragico.
En la cirugia se visualizo ovario derecho estallado,
con varios colgajos y un gran hematoma central,
junto con la presencia de importante hemoperitoneo.
ROTURA DE QUISTES FOLICULARES (32-33)
Los foliculos ováricos son estrogeno-dependientes.
Durante la primera mitad del ciclo menstrual,
la estimulación folicular ovarica conduce a un aumento en torno a 2 mm por día hasta que un foliculo dominante emerge.
Cuando un foliculo dominante no se libera,
este puede dar lugar a una formación quistica.
Los quistes foliculares pueden medir desde 3-8 cm,
siendo la mayoria asintomaticos y descubriendose de forma incidental mediante una prueba de imágen.
Por lo tanto,
el dolor pelvico se desarrolla a raiz de un aumento rápido del quiste,
de su ruptura o de la hemorragia del mismo.
Los quistes foliculares son la causa mas comun de masa anexial bien definida.
Mediante ecografia,
los quistes foliculares son uniloculares,
con contenido anecoico y producen transmisión ascustica posterior,
si observamos que se acompañan de dolor abdominal agudo e importante cantidad de liquido libre,
debemos de sospechar la rotua de quistes foliculares.
Presentamos a una paciente de 19 años de edad sin antecedentes de interés que presenta dolor abdominal focalizado en FID con fiebre de 39º de menos de 24 horas de evolución.
En la analitica presentó elevación de reactantes de fase aguda.
Se realiza una ecografia abdominal observandose marcada presencia de liquido libre intraperitoneal en multiples localizaciones (imágen 32) (subhepática,
parietocolica derecha y fundamentalmente en fosa iliaca derecha) .
El utero y el ovario izquierdo (asterisco.
imágen 33) son de morfologia y tamaño normales.
El ovario derecho presenta tamaño normal con presencia de imagenes quisticas anecoicas de pequeño tamaño en su interior algunos de ellas se encuentran peor definidas (flecha blanca) que se encuentran rodeadas de tejido parenquimatoso ovarico y que se acompañan de moderada cantidad de liquido libre en fondo de saco de Douglas y pelvis menor.
Hallazgos compatibles compatible con rotura de quistes foliculares.
HERNIACIÓN OVÁRICA (34-35)
La herniación ovarica es una patología poco frecuente ocurriendo casi exclusivamente en en recien nacidos.
El diagnostico se basa en la demostración ecografica de los foliculos anecoicos en una estructura encontrada en el canal inguinal.
Se debe realizar un estudio mediante doppler color en los casos de hernia inguinal ovárica no reducible por el alto riesgo de torsión asociada.
Presentamos un caso de una lactante de 5 meses que acude al servicio de urgencias pediatricas por presencia de hernia inguinal derecha.
Tras la exploración fisica se confirma la presencia de hernia inguinal la cual es reducida persistiendo una pequeña tumoración en dicha localización,
por lo que se solicita una ecografia abdominal
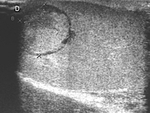
Se visualiza a nivel del canal inguinal derecho una estructura ovalada ( imágen 34 ) de 20 x 9,6 mm de ecoestructura heterogenea con pequeñas formaciones quisticas en su periferia (flecha negra) ,
compatible con ovario derecho.
Se visualiza mínima cantidad de liquido libre peritoneal.
Mediante eco doppler color y pulsado se observaban registros arteriales,
compatibles con vascularización conservada (imágen 35) .
Éstos hallazgos son compatibles con hernia ovárica.