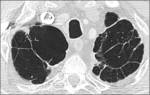
Las lesiones quísticas en el pulmón no son infrecuentes y pueden encontrarse en una gran variedad de entidades.
Un quiste se define como un espacio parenquimatoso pulmonar anormal,
habitualmente redondeado,
circunscrito,
que está rodeado por un epitelio o pared fibrosa de grosor variable (generalmente inferior a 2 mm) y que contiene aire o en ocasiones líquido.
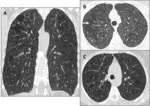
Fig.
1
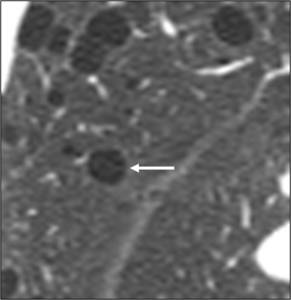
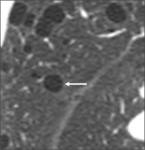
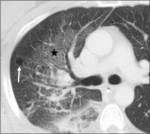
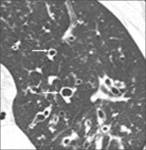
Fig. 1: Quiste pulmonar en TC. Lesión parenquimatosa redondeada, circunscrita, con pared fina y que contiene aire en su interior (flecha).
En las radiografías convencionales los quistes suelen ser muy difíciles de visualizar,
pudiendo observarse lucencias u opacidades lineales o curvilíneas que conforman un patrón reticular fino.
Fig.
2
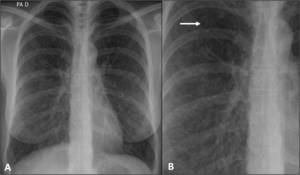
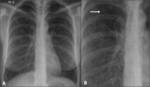
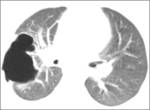
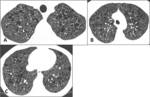
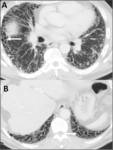
Fig. 2: Quistes pulmonares en Rx convencional. Rx de tórax de una paciente con linfangioleiomiomatosis pulmonar. Se observa un patrón reticular fino difuso en el que se delimitan algunas pequeñas áreas lucentes que corresponden a quistes (flecha).
La TCAR y sobre todo la TCMD son técnicas mucho más sensibles que la radiografía convencional para la detección de los cambios estructurales y la valoración del patrón de afectación de las diferentes enfermedades quísticas pulmonares.
Aunque la TC desempeña un papel esencial en la valoración de las enfermedades quísticas pulmonares siempre han de tenerse en cuenta aspectos clínicos,
funcionales y analíticos para establecer el diagnóstico final.
Revisamos e ilustramos los hallazgos clínicos y radiológicos de las principales entidades que cursan con lesiones quísticas pulmonares,
ya sean únicas o múltiples.
Enfermedades quísticas pulmonares:
- Malformación adenomatoidea quística
- Secuestro pulmonar
- Neumatoceles
- Papilomatosis laringo-traqueo-bronquial
- Metástasis
- Histiocitosis de células de Langerhans
- Linfangioleiomiomatosis/complejo esclerosis tuberosa
- Neumonía intersticial linfocítica
- Neurofibromatosis tipo 1
- Enfermedad de Birth-Hogg-Dubé
- Enfermedad pulmonar quística relacionada con el depósito de cadenas ligeras
- Bullas
- Panalización
Describimos también las características de algunas entidades,
entre las que destacan el enfisema y las bronquiectasias,
que se manifiestan con lesiones pseudoquísticas pulmonares y pueden simular enfermedades quísticas verdaderas.
Los procesos cavitarios,
a diferencia de las lesiones quísticas,
tienen paredes gruesas e irregulares,
representando espacios llenos de aire en el interior de un área de mayor atenuación (consolidación,
masa o nódulo).
Las lesiones cavitarias no son objetivo de nuestra revisión.
ENFERMEDADES QUÍSTICAS PULMONARES
1. MALFORMACIÓN ADENOMATOIDEA QUÍSTICA
Representa un grupo de anomalías que se caracteriza por la presencia de masas con tejido pulmonar desorganizado.
Suelen verse como masas quísticas complejas de hasta 12 cm.
Los quistes presentan una pared fina y pueden contener aire,
líquido o ambos.
Pueden ocurrir en lóbulos superiores pero son más frecuentes en los inferiores.
En el 15% de los casos son bilaterales.
A diferencia del secuestro pulmonar el aporte arterial es pulmonar,
no sistémico.
Normalmente se diagnostican en la infancia por infecciones de repetición,
aunque pueden descubrirse en edad adulta.
Existe riesgo de transformación maligna,
por lo que el tratamiento recomendado es la resección quirúrgica.
Existen 3 tipos:
- Tipo 1: la más frecuente (50%).
Suele diagnosticarse en edad adulta y se presenta con múltiples quistes de 2 o más cm.
Fig.
3
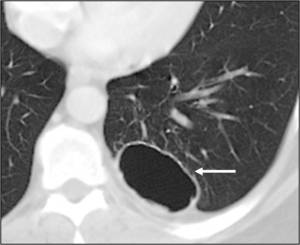
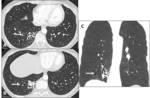
Fig. 3: Malformación adenomatoidea quística tipo 1. Paciente adulto con infecciones respiratorias de repetición. En la TCMD se identifica una masa multiquística con un quiste dominante de más de 3 cm (flecha) y aporte vascular por arterias pulmonares.
- Tipo 2: Múltiples quistes menores de 2 cm
- Tipo 3: Numerosos quistes microscópicos que dan apariencia sólida a la masa.
Es la forma menos frecuente y de peor pronóstico.
2. SECUESTRO PULMONAR
Es una de las malformaciones pulmonares más frecuentes.
Clínicamente se manifiestan por infecciones repetidas o hemoptisis. Pueden ser intra o extralobares.
Los secuestros intralobares son los más frecuentes.
Están contenidos dentro del pulmón,
habitualmente en lóbulos inferiores,
sin una cubierta pleural visceral separada.
Sus características fundamentales son que no comunican con el árbol bronquial normal y presentan aporte arterial sistémico.
El drenaje es casi siempre a través de las venas pulmonares normales.
Pueden presentarse como masas sólidas o complejas,
con uno o varios quistes que pueden contener aire y/o líquido en su interior.
Son frecuentes los cambios enfisematosos adyacentes.
Fig.
4
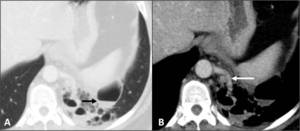
Fig. 4: Secuestro pulmonar intralobar. A. Masa multiquística con múltiples niveles hidroaéreos (flecha negra) en lóbulo inferior izquierdo. B. Aporte arterial a través de una rama anómala que se origina en la aorta torácica descendente (flecha blanca).
Los secuestros extralobares casi siempre se encuentran en recién nacidos y niños pequeños.
La lesión tiene su propia cubierta pleural visceral separada,
fuera del pulmón normal y casi nunca contiene aire.
La vascularización arterial procede de la aorta y el drenaje puede dirigirse hacia la vena cava inferior,
la vena ácigos o la vena porta.
3. NEUMATOCELES
Son quistes aéreos secundarios fundamentalmente a neumonía o traumatismo.
En la fase aguda pueden tener una pared gruesa que se va adelgazando con el paso del tiempo.
Los organismos bacterianos que más frecuentemente los producen son Pneumococcus species,
Escherichia coli,
Klebsiella species y Staphylococcus species.
Estos neumatoceles suelen ser transitorios y se resuelven espontáneamente.
Fig.
5
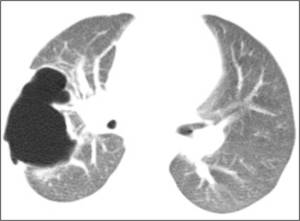
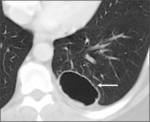
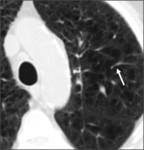
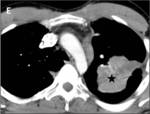
Fig. 5: Neumatocele secundario a neumonía. Gran lesión quística de pared fina en el hemitórax derecho de una paciente pediátrica secundario a una neumonía necrotizante.
Dentro de los no bacterianos,
la neumonía por Pneumocystis jirovecii es la más importante.
Es una infección fúngica que se produce generalmente en pacientes inmunodeprimidos,
especialmente en SIDA con un recuento de CD4 < 200/mm3. Puede progresar rápidamente a insuficiencia respiratoria y muerte.
Suelen verse opacidades en vidrio deslustrado bilaterales y simétricas,
perihiliares y bibasales o más raramente consolidaciones multifocales.
Los quistes suelen aparecer tras múltiples infecciones,
con predominio en los lóbulos superiores,
de predominio subpleural y tamaño de entre 1 y 5 cm.
Fig.
6
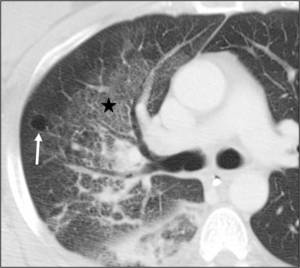
Fig. 6: Neumonía por Pneumocystis jirovecii. Paciente VIH con pérdida de peso, disnea y fiebre. Se observa un infiltrado en vidrio deslustrado perihiliar derecho (asterisco), pequeñas consolidaciones parcheadas en los lóbulos superior e inferior derechos y un quiste pulmonar periférico de pared fina (flecha).
Los neumatoceles post-traumáticos aparecen en áreas pulmonares previamente afectadas por laceraciones o contusiones pulmonares y pueden tardar semanas o meses en desaparecer.
4.
PAPILOMATOSIS LARINGO-TRAQUEO-BRONQUIAL
Es el resultado de la infección de la vía aérea superior por el virus del papiloma humano.
Es más frecuente en niños pero puede producirse en adultos.
La infección se produce frecuentemente en el momento del parto al pasar el recién nacido a través de un canal infectado.
La mayoría de los casos son limitados a la región laríngea y subglótica,
aunque puede extenderse la enfermedad a la tráquea,
los bronquios o incluso alveolos,
probablemente por diseminación aérea de la enfermedad laríngea.
Los hallazgos clínicos más frecuentes son disnea,
hemoptisis y neumonía obstructiva.
Radiológicamente se caracteriza por la presencia de nódulos con crecimiento intraluminal en laringe,
tráquea y bronquios principales.
Las lesiones pulmonares son vistas en menos del 1% de los pacientes afectados y pueden ocurrir tras 10 años de afectación laríngea.
Se manifiesta con formación de nódulos bien delimitados,
únicos o múltiples,
que suelen cavitar dando lugar a quistes de paredes gruesas o finas.
Suelen tener predominancia posterior.
A diferencia de la papilomatosis laríngea no complicada,
las lesiones pulmonares no regresan espontáneamente.
Se ha descrito progresión a carcinoma de células escamosas en un 2% de pacientes con afectación pulmonar.
El pronóstico de estos enfermos es pobre.
La progresión de la enfermedad suele llevar a insuficiencia respiratoria y muerte.
Fig.
7
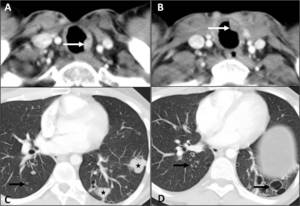
Fig. 7: A, B, C y D. Papilomatosis laringo-traqueo-bronquial con afectación pulmonar. En la TCMD se identifican varios nódulos de densidad partes blandas y crecimiento endoluminal en la pared de la tráquea (flechas blancas), así como múltiples nódulos pulmonares sólidos (asteriscos) y quistes (flechas negras) en ambos lóbulos inferiores.
Fig.
8
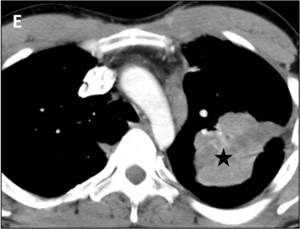
Fig. 8: E. Papilomatosis laringo-traqueo-bronquial con afectación pulmonar. Mismo paciente varios años después con una masa en el lóbulo superior izquierdo que resultó ser un carcinoma de pulmón.
5.
METÁSTASIS QUÍSTICAS
Las metástasis quísticas de pared fina son infrecuentes pero pueden darse en múltiples tumores,
entre ellos sarcomas,
carcinomas de células escamosas,
carcinomas de células transicionales de vejiga,
melanomas,
etc.
Suelen ser lesiones de diferentes tamaños y con predominio en bases pulmonares.
Tras la administración de quimioterapia no es infrecuente observar degeneración quística de metástasis sólidas.
Fig.
9
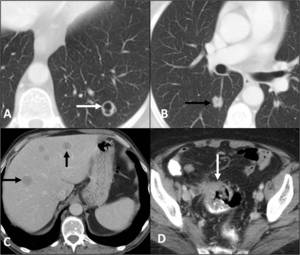
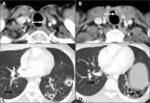
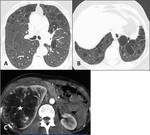
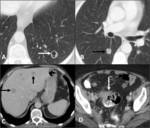
Fig. 9: Metástasis pulmonares quísticas. Paciente con carcinoma de sigma (flecha blanca en D), con múltiples metástasis hepáticas (flechas negras en C) y metástasis pulmonares sólidas (flecha negra en B) y quísticas (flecha blanca en A).
6.
LINFANGIOLEIOMIOMATOSIS
Es una enfermedad causada por una proliferación anormal de células musculares lisas atípicas a nivel pulmonar y del sistema linfático torácico y retroperitoneal,
que conduce a la obstrucción de linfáticos,
vasos sanguíneos y bronquiolos.
Se produce únicamente en mujeres en edad fértil o post-menopáusicas a tratamiento con estrógenos.
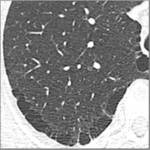
Los quistes pulmonares están invariablemente presentes.
Normalmente son redondeados con una pared fina,
generalmente menores de 2 cm y de tamaño y forma uniforme.
Presentan una distribución difusa y a diferencia de la histiocitosis no respetan los ángulos costofrénicos.
El parénquima pulmonar entre los quistes es de características normales.
Los volúmenes pulmonares típicamente son normales,
aunque puede haber hiperinsuflación en estadios avanzados.
Fig.
10
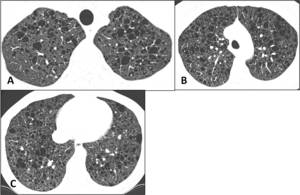
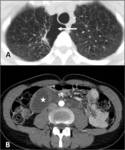
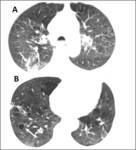
Fig. 10: Linfangioleiomiomatosis pulmonar. Mujer joven con múltiples quistes pulmonares de distribución difusa que no respetan los ángulos costofrénicos.
Los hallazgos intraabdominales más frecuentes son angiomiolipomas renales,
linfangioleiomiomas y adenopatías.
Fig.
11
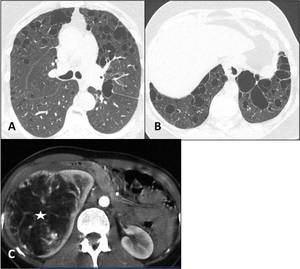
Fig. 11: Linfangioleiomiomatosis pulmonar y angiomiolipoma renal. A y B. Mujer de mediana edad con múltiples quistes pulmonares de pared fina y distribución difusa que no respetan los ángulos costofrénicos. El parénquima pulmonar entre los quistes presenta características normales. C. Gran masa renal derecha con atenuación heterogénea de predominio graso, en relación con angiomiolipoma.
Es frecuente la complicación con neumotórax (80% a lo largo del curso de la enfermedad) y derrames pleurales,
típicamente quilosos.
Fig.
12
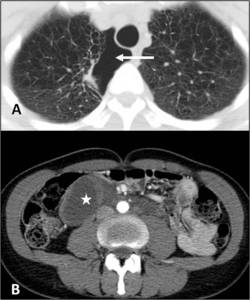
Fig. 12: Linfangioleiomiomatosis pulmonar con neumotórax y linfangioleiomioma retroperitoneal. A. Mujer joven con linfangioleiomiomatosis pulmonar evolucionada, con múltiples quistes de pared fina y un neumotórax apical derecho. B. Masa hipodensa de densidad líquido con pequeños septos que se extiende por el retroperitoneo perivascular, compatible con linfangioleiomioma.
El tratamiento mediante ooforectomía y/o progesterona puede mejorar el pronóstico de algunas pacientes.
El tratamiento de elección es el trasplante pulmonar,
aunque puede recurrir.
COMPLEJO ESCLEROSIS TUBEROSA
Es un síndrome neurocutáneo de herencia autosómica dominante. Se caracteriza clásicamente por la tríada de retraso mental,
epilepsia y adenoma sebáceo en la infancia pero incluye una gran variedad de lesiones hamartomatosas en varios órganos (fibromas ungueales,
manchas hipomelanóticas,
hamartomas retinianos,
nódulos subependimarios,
rabdomiomas cardíacos,
etc).
El diagnóstico se establece en base a una combinación de criterios clínicos y hallazgos radiológicos.
Los hallazgos torácicos son indistinguibles de la afectación pulmonar de linfangioleiomiomatosis,
enfermedad que se considera en algunos casos una forma frustrada de la esclerosis tuberosa,
aunque esta última puede ocurrir también en hombres.
7.
HISTIOCITOSIS DE CÉLULAS DE LANGERHANS
Es una enfermedad granulomatosa que afecta predominantemente a pacientes en la 3ª o 4ª década de la vida,
un 90% de ellos fumadores.
No hay predilección por ningún género.
Los hallazgos clínicos más frecuentes son tos,
disnea y dolor torácico.
El neumotórax es la manifestación inicial en el 15% de los pacientes y suele estar casi siempre presente a lo largo del curso de la enfermedad.
Se produce una inflamación granulomatosa bronquiolocéntrica con abundantes células de Langerhans y eosinófilos que resulta en la formación de nódulos centrolobulillares,
de predominio en campos superiores y medios.
Miden entre 1 y 15 mm y en estadios evolucionados cavitan dando lugar a quistes de paredes gruesas o finas. Los quistes presentan forma y tamaño variable.
En fases iniciales miden en torno a 10 mm pero con el tiempo pueden coalescer,
adquirir formas irregulares y alcanzar los 80 mm.
Predominan en lóbulos superiores,
aunque en ocasiones tienen una distribución difusa peribroncovascular.
Es característico que respeten los ángulos costofrénicos,
a diferencia de la linfangioleiomiomatosis.
Fig.
13
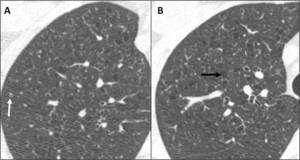
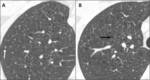
Fig. 13: Histiocitosis X. Varón joven fumador que presenta en lóbulos superiores múltiples pequeñas lesiones quísticas de pared fina (flecha negra) y micronódulos (flecha blanca).
Los volúmenes pulmonares son normales o pueden estar aumentados.
Pueden observarse también líneas septales u opacidades en vidrio deslustrado,
que representan evolución hacia fibrosis pulmonar.
La presencia de quistes difusos que respetan los ángulos costofrénicos y micronódulos centrolobulillares en un paciente fumador es virtualmente diagnóstica.
Fig.
14
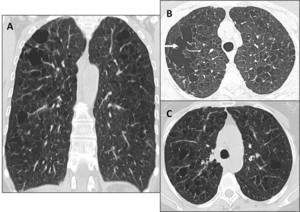
Fig. 14: Histiocitosis X evolucionada. Paciente con diagnóstico anátomo-patológico de histiocitosis X de unos 10 años de evolución, que presenta múltiples quistes de predominio en campos superiores y medios, con morfologías irregulares y algunos coalescentes (flecha blanca en B).
Fig.
15
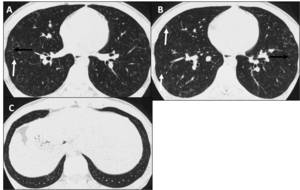
Fig. 15: Histiocitosis X. Varón fumador con una combinación de pequeños quistes (flechas negras) y micronódulos centrolobulillares (flechas blancas) en campos superiores y medios, con preservación de los inferiores.
El diagnóstico definitivo se consigue mediante los hallazgos tomográficos,
la biopsia transbronquial y el lavado broncoalveolar (células CD1+ > 5% de las células de estirpe macrofágica).
El tratamiento con corticoides y abandonar el hábito tabáquico puede resolver o estabilizar la enfermedad.
8.
NEUMONÍA INTERSTICIAL LINFOCÍTICA
Es un trastorno linfoproliferativo benigno caracterizado por una infiltración intersticial difusa de células mononucleares,
predominantemente linfocitos policlonales y células plasmáticas.
Sus síntomas son inespecíficos,
siendo los más frecuentes tos y disnea.
Puede ser idiopática o asociada especialmente a síndrome de Sjögren y SIDA.
También se relaciona con enfermedad tiroidea autoinmune,
enfermedad de Castleman,
LES,
miastenia gravis,
anemia perniciosa y hepatitis crónica activa.
Algunos casos progresan a fibrosis pulmonar o a linfoma.
Los hallazgos radiológicos más frecuentes son la presencia de áreas multifocales de afectación en vidrio deslustrado,
nódulos centrolobulillares mal definidos y quistes.
Los quistes son menos numerosos y menos uniformes en tamaño que en el resto de enfermedades quísticas difusas,
midiendo entre 1 y 30 mm.
Tienen una distribución predominantemente subpleural,
aunque en ocasiones pueden presentarse de forma difusa.
Menos frecuentemente podemos encontrar engrosamiento septal,
consolidaciones parcheadas o adenopatías.
Se trata con esteroides,
que pueden resolver las opacidades,
pero los quistes suelen persistir. Fig.
16
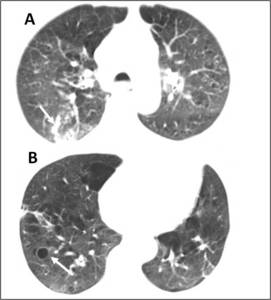
Fig. 16: Neumonía intersticial linfocítica. Paciente con síndrome de Sjögren que presenta extensos infiltrados en vidrio deslustrado, pequeñas consolidaciones (flecha en A) y varios quistes de pared fina (flecha en B).
9.
NEUROFIBROMATOSIS TIPO 1
También se conoce como enfermedad de von Recklinghausen.
Es el síndrome neurocutáneo más frecuente (1:2000 – 1:3000),
de herencia autosómica dominante.
Los hallazgos clínicos más frecuentes son manchas café con leche y neurofibromas subcutáneos.
El sistema nervioso suele estar afectado por la presencia de una amplia variedad de tumores,
siendo el más frecuente el glioma del nervio óptico.
Aunque es infrecuente,
puede observarse afectación pulmonar con quistes múltiples de predominio en lóbulos superiores.
Otras manifestaciones torácicas son neurofibromas subcutáneos o intercostales,
meningoceles,
escoliosis,
anomalías costales o fibrosis pulmonar.
10.
SÍNDROME DE BIRTH-HOGG-DUBÉ
Es una genodermatosis poco frecuente,
de herencia autosómica dominante,
que se caracteriza por la presencia de fibrofoliculomas y/o tricodiscomas cutáneos,
tumores renales multifocales y bilaterales,
quistes pulmonares múltiples y neumotórax.
Los quistes suelen medir entre 10 y 50 mm,
tienen pared fina y muestran predominio en lóbulos inferiores,
generalmente subpleurales.
Los tumores renales pueden ser oncocitomas o carcinomas de células renales.
11.
ENFERMEDAD PULMONAR QUÍSTICA RELACIONADA CON EL DEPÓSITO DE CADENAS LIGERAS
El 75% de los casos se asocia a mieloma múltiple o macroglobulinemia.
Ocurre en pacientes de edad media,
a menudo con afectación renal.
La afectación pulmonar es infrecuente y se manifiesta con nódulos,
adenopatías y quistes de distribución difusa,
generalmente de entre 1 y 30 mm.
12.
BULLAS
Son quistes aéreos de pared muy fina,
que miden más de 1 cm,
pudiendo llegar a ocupar todo un lóbulo pulmonar.
Suelen tener localización subpleural en lóbulos superiores y coexistir con enfisema centrolobulillar y paraseptal.
En casos de neumotórax recurrente puede ser necesaria la bullectomía.
Fig.
17
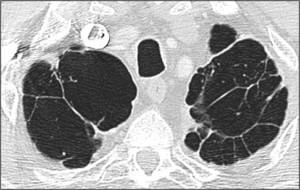
Fig. 17: Bullas. Múltiples grandes quistes subpleurales de pared fina en ambos ápex pulmonares.
13.
PANALIZACIÓN
Es una manifestación de fibrosis pulmonar y representa el estadio final de múltiples entidades,
fundamentalmente la neumonía intersticial usual pero también neumonía intersticial inespecífica,
sarcoidosis,
neumonía por hipersensibilidad crónica,
asbestosis,
fibrosis post-radiación,
etc.
Se produce una destrucción y desorganización de la estructura pulmonar normal,
con coalescencia de espacios aéreos debido a la rotura de las paredes alveolares y la formación de lesiones quísticas de paredes gruesas.
En la TC se visualiza un patrón reticular con múltiples quistes de tamaño similar,
normalmente entre 3 y 10 mm,
que comparten sus paredes y se disponen en 2 o más filas contiguas confiriendo un aspecto en panal de abeja.
Generalmente tienen una localización subpleural,
parcheada,
de predominio en bases y bilateral.
Los quistes disminuyen de tamaño en la espiración forzada,
lo que indica su conexión con la vía respiratoria.
La panalización suele acompañarse de otros signos de fibrosis,
como pérdida de volumen,
engrosamiento septal subpleural,
bronquiectasias o bronquiolectasias por tracción y opacidades en vidrio deslustrado. Fig.
18
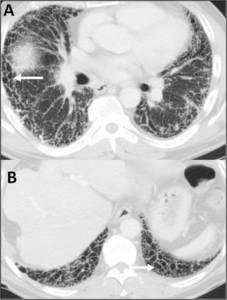
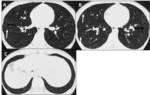
Fig. 18: Panalización. Paciente con neumonía intersticial usual que presenta múltiples pequeños quistes subpleurales que se disponen en 2 o más filas contiguas, de predominio periférico y en bases.
Tabla resumen de las enfermedades quísticas pulmonares: Tabla 1.
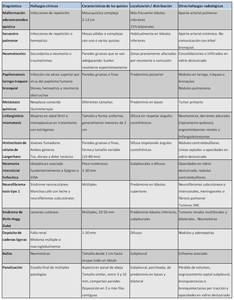
Table 1: Tabla resumen de las enfermedades quísticas pulmonares.
LESIONES PSEUDOQUÍSTICAS PULMONARES
1. ENFISEMA
Se caracteriza por una sobredistensión permanente del espacio aéreo distal al bronquiolo terminal,
con destrucción de las paredes alveolares y sin fibrosis evidente.
Esto da lugar a una pérdida del retroceso elástico pulmonar que produce obstrucción al flujo aéreo,
hiperinsuflación y atrapamiento aéreo.
La Rx convencional muestra el enfisema en estadios relativamente avanzados,
cuando hay signos de atrapamiento aéreo e hiperinsuflación.
La TC es mucho más sensible e identifica directamente la destrucción del tejido pulmonar.
Se clasifica en función del área del lobulillo secundario afectada:
Es el más frecuente y habitualmente se asocia al tabaco.
Afecta a la porción central del lobulillo pulmonar secundario y predomina en lóbulos superiores.
Se identifican múltiples áreas redondeadas de hiperclaridad de escasos milímetros,
sin paredes visibles,
lo que lo diferencia de las lesiones quísticas verdaderas.
Puede identificarse la arteriola lobulillar en el centro de la hiperclaridad.
En el enfisema los vasos pueden atravesar los espacios quísticos,
mientras que en los quistes verdaderos los vasos los bordean o son independientes de ellos.
Fig.
19
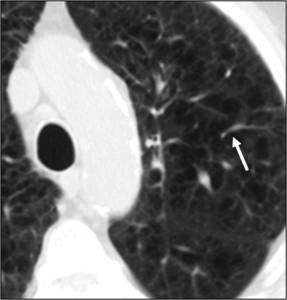
Fig. 19: Enfisema centrolobulillar. En la TCMD se identifican múltiples lesiones lucentes sin pared definida. En alguna de ellas podemos ver en su interior la arteriola lobulillar (flecha).
Es mucho menos frecuente,
asociándose a menudo a un déficit de α-1-antitripsina.
Afecta uniformemente al pulmón aunque predomina en lóbulos inferiores,
provocando una destrucción extensa que se manifiesta como una disminución generalizada de la atenuación pulmonar y distorsión vascular difusa.
La afectación se centra en la periferia del lobulillo pulmonar secundario.
Afecta al pulmón adyacente a la pleura visceral y los tabiques interlobulillares.
A diferencia de la panalización,
los espacios quísticos subpleurales se disponen en 1 sola hilera.
Cuando los quistes miden más de 1 cm se denominan bullas.
Puede coexistir con otros tipos de enfisema.
Fig.
20
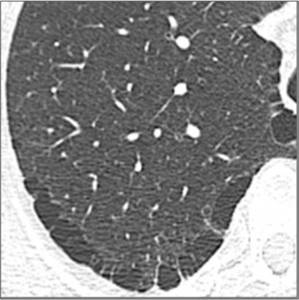
Fig. 20: Enfisema paraseptal. Múltiples quistes subpleurales de pared fina dispuestos en una sola hilera.
2.
BRONQUIECTASIAS
Representan una dilatación bronquial irreversible.
La patogenia de las bronquiectasias es compleja,
con un gran número de etiologías y asociaciones reconocidas,
entre las que destacan:
- Postinfecciosas (bacterias,
micobacterias,
hongos o virus)
- Congénitas (fibrosis quística,
discinesia ciliar,
déficit de α-1-antitripsina…)
- Obstrucción (neoplasia,
broncolito,
etc.)
- Inmunodeficiencias
- Alergia (aspergilosis broncopulmonar alérgica…)
- Aspiración o inhalación de tóxicos
- Enfermedades reumáticas
- Fibrosis pulmonar
Según su morfología pueden dividirse en cilíndricas,
varicosas o quísticas (dilatación sacular del bronquio).
Estas últimas son las que más frecuentemente pueden simular lesiones quísticas.
Los reformateos multiplanares pueden ayudar a demostrar la continuidad de la estructura aérea con el árbol traqueobronquial,
lo que las diferencia de una verdadera lesión quística.
Fig.
21
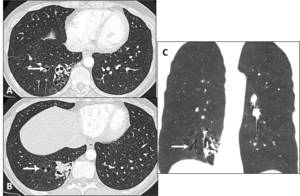
Fig. 21: Bronquiectasias cilíndricas. Múltiples lesiones lucentes redondeadas de pared fina en lóbulo inferior derecho (flechas en A y B). En la reconstrucción coronal MinIP se demuestra la continuidad de las lesiones con el árbol bronquial normal (flecha en C).
Otros signos característicos de las bronquiectasias son:
- Signo del “anillo de sello”,
donde el bronquio dilatado en un corte transversal representaría el anillo y la arteria bronquial acompañante la piedra del anillo.
Fig.
22
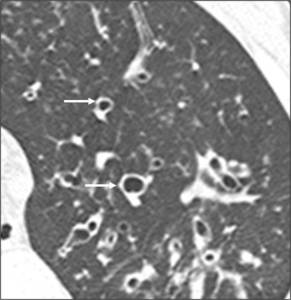
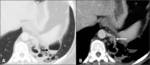
Fig. 22: Bronquiectasias cilíndricas en paciente con fibrosis quística. Signo del anillo de sello (flechas negras).
- Signo del “raíl de tren”,
que corresponden a las paredes bronquiales engrosadas con pérdida del afilamiento distal en un corte longitudinal del bronquio.