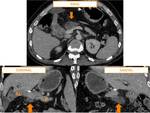
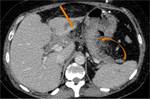
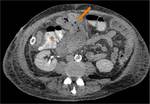
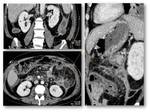
La duodenopancreatectomía cefálica (DPC) es un procedimiento quirúrgico empleado en el tratamiento de múltiples patologías benignas y malignas de la cabeza pancreática y región periampular,
con una morbilidad asociada del 30 al 50%.
La TC permite evaluar los cambios anatómicos tras la cirugía y posibles complicaciones postoperatorias.
Este póster repasa los hallazgos radiológicos tras las diferentes variantes técnicas de DPC diferenciando entre los hallazgos normales y las complicaciones más frecuentes,
excluyendo el seguimiento a largo plazo.
En 2010,
se realizaron 73 DPC en nuestro centro.
El 50% de los pacientes (37 casos) presentó algún tipo de complicación postquirúrgica que fue evaluada en la mayoría de los casos mediante TC.
El protocolo de TC tras DPC incluye una fase portal con un grosor de corte de 5 mm.
Las fases pancreática o arterial deben considerarse en casos de sospecha de patología vascular o dehiscencia de anastomosis.
Siempre que sea posible,
además del contraste intravenoso,
se debe administrar contraste oral (positivo o negativo).
En primer lugar revisaremos la técnica quirúrgica y todos aquellos puntos a evaluar en una TC tras DPC.
A continuación,
repasaremos las características radiológicas de las complicaciones más frecuentes.
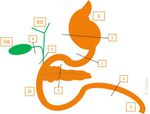
TÉCNICA QUIRÚRGICA:
Entre los diferentes tipos de DPC,
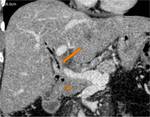
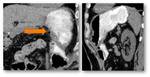
la técnica de Whipple es la más empleada.
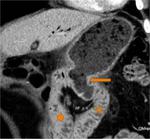
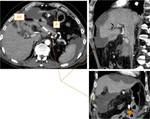
Incluye la resección de la cabeza pancreática,
duodeno,
antro gástrico y generalmente vesícula biliar (Fig.
1).
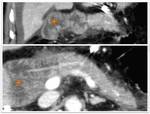
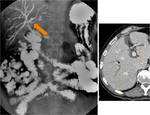
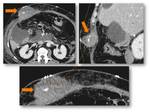
Cuando no existe afectación gástrica ni adenopatías en las cadenas de las curvaturas gástricas,
se puede realizar una DPC con preservación pilórica (PP) (Fig.
2).
Múltiples ensayos clínicos y metaanálisis han demostrado que presentan cifras de morbilidad y supervivencia similares a la técnica clásica.
El retraso en el vaciamiento gástrico es la complicación más frecuentemente asociada a las DPC con PP debido a la denervación y/o mala vascularización del anillo pilórico.
Recientemente se ha desarrollado una nueva variante técnica en la que se reseca sólo el anillo pilórico,
preservando casi la totalidad de la cámara gástrica.
Esta técnica ha mostrado una incidencia de retraso en el vaciamiento gástrico significativamente inferior a la DPC con PP.
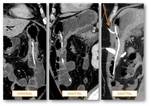
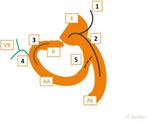
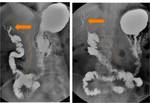
Existen varias alternativas de reconstrucción del tránsito (Fig.
3),
pero radiológicamente siempre hay que evaluar tres anastomosis:
1.
Anastomosis pancreática,
existen dos alternativas:
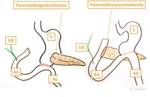
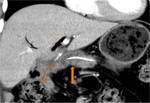
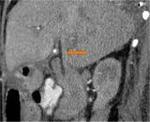
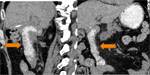
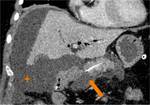
-Pancreaticoyeyunostomía (PY): Páncreas anastomosado al asa aferente (Fig.
4 y 5)
-Pancreaticogastrostomía (PG): Páncreas anastomosado al estómago (Fig.
6).
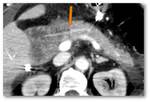
La elección de la técnica depende de las características de la glándula y de la localización del conducto de Wirsung (Fig.
7).
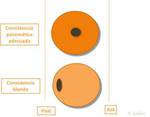
- Si el páncreas es poco consistente y el Wirsung tiene un trayecto dorsal,
es preferible realizar una PG (Fig.
6).
- Si el páncreas tiene buena consistencia y el Wirsung tiene un trayecto central,
se realiza una PY (Fig.
4 and 5).
2.
Anastomosis gastroyeyunal (GY)
-Remanente gástrico o píloro (si DPC con PP) anastomosado al asa eferente (Fig. 8 y 9).
El asa aferente se extiende desde el lado derecho del abdomen,
recogiendo las secreciones biliares.
También recoge las secreciones pancreáticas en el caso de una PY,
si no,
dichas secreciones son vertidas directamente al estómago (PG).
En casos con PP,
el asa aferente se continúa con el asa eferente,
anastomosando el bucle entre ambas al estómago.
La conservación del esfínter evita el reflujo del contenido gastrointestinal hacia el asa aferente y de las secreciones biliopancreáticas hacia el estómago.
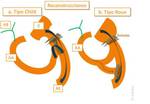
Es una reconstrucción a lo Child (Fig.
10a).
En casos sin PP,
se emplea un pie de asa yeyunal para comunicar el asa aferente con la eferente a distancia de la unión GY.
De esta manera se intenta evitar el reflujo hacia y desde el asa aferente.
Es una reconstrucción tipo Roux (Fig.
10b).
3.
Anastomosis biliar
-Vía biliar anastomosada al asa aferente (Fig.
11).
Se produce un reflujo de gas intestinal hacia la vía biliar,
siendo por tanto la aerobilia un hallazgo normal.
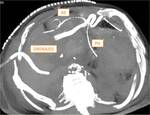
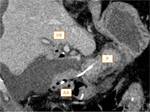
Drenajes y catéteres a comprobar en una TC post DPC (Fig.
12):
Tras una DPC se colocan múltiples drenajes y catéteres (Fig. 13).
Hay que evaluar su correcta colocación (Fig.
14) y descartar complicaciones asociadas (Fig.15).
- Sonda de alimentación nasogastroyeyunal (Fig.
16).
Permite reiniciar la alimentación enteral a partir del tercer día postoperatorio,
descomprime la cámara gástrica hasta que se recupera el tránsito intestinal normal y permite administrar octeotrido para inhibir las secreciones pancreáticas.
- En ocasiones la sonda de alimentación se introduce a través de una gastrostomía que se puede retirar de manera ambulatoria tras el alta (Fig.
16).
- Tutor pancreaticoyeyunal.
Guía la cicatrización y evita estenosis del conducto de Wirsung (Fig.
17).
- Catéter biliar (Fig.
18).
- Drenajes: Próximos a las anastomosis con salida a través de los flancos (Fig.
13).
En ausencia de evidencia clínica o bioquímica de fístula,
la alimentación oral puede reintroducirse a partir del séptimo día postoperatorio y posteriormente retirar de manera progresiva los drenajes.
Para concluir este apartado,
resumimos los hallazgos normales y puntos a analizar en una TC post DPC:
-Anastomosis: Tipo,
localización y ausencia de complicaciones (fístula,
colección…)
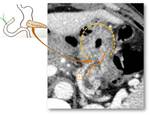
-Asa aferente: Puede parecer una colección.
Hay que buscar válvulas conniventes y en caso de dudas repetir la TC tras unos días,
ya que el asa cambiará de aspecto (Fig.
19).
-Drenajes y catéteres: Comprobar su colocación y descartar complicaciones.
-Aerobilia: Reflujo normal de aire del asa aferente anastomosada con la vía biliar.
-Neumoperitoneo: Normal en el periodo postoperatorio temprano.
Debe reducirse de manera progresiva.
-Engrosamiento de las fascias: Reacción inflamatoria postquirúrgica normal.
-Pequeñas adenopatías: Seguimiento evolutivo.
Si son reactivas disminuirán progresivamente en tamaño y número.
-“Perivascular cuffing”: Reacción inflamatoria perivascular que suele afectar a los vasos mesentéricos y del tronco celiaco.
COMPLICACIONES:
El 50% de los pacientes de nuestra muestra,
presentaron complicaciones tras la DPC.
Las más frecuentes fueron: hemorragias (28%),
abscesos (23%),
fístulas pancreáticas (19%),
infección de la herida quirúrgica (13%),
retraso en el vaciamiento gástrico (6%),
pancreatitis aguda (12%) y fístulas biliares (5%).
Al enfrentarnos a la evaluación radiológica de las complicaciones post DPC es fundamental entender la diferente traducción fisiopatológica que pueden tener las colecciones en el periodo postoperatorio.
La evaluación de las colecciones debe incluir:
-Número de colecciones.
-Localización: peripancreáticas (adyacentes a la anastomosis) o en recesos peritoneales.
-Características de imagen: Forma,
tamaño,
atenuación,
homogeneidad,
realce de la pared,
presencia de burbujas de gas.
Las pequeñas colecciones en el lecho quirúrgico son normales en el periodo postoperatorio y suelen resolverse espontáneamente.
A pesar de ello,
pueden drenarse siempre que exista sospecha de sobreinfección o sus características radiológicas sean dudosas.
Existen muchas complicaciones frecuentes tras una DPC que cursan con colecciones líquidas,
por lo que diferenciar entre ellas dependerá de algunas características radiológicas,
pero sobretodo de la forma de presentación clínica.
En los casos en los que persistan dudas diagnósticas,
se recomienda la punción y drenaje de las colecciones.
La aparición colecciones en el contexto de un postoperatorio tórpido suele estar relacionada con (Fig.
20):
-Dehiscencia de la anastomosis
Fístula pancreática (lo más frecuente)
Fístula biliar
Dehiscencia de la anastomosis gastroyeyunal (infrecuente)
-Sobreinfección de las colecciones
-Hemorragia
-Pancreatitis
Tanto las fístulas como las colecciones sobreinfectadas presentan burbujas aéreas.
Una densidad heterogénea y la presencia de realce parietal,
sugiere abscesificación,
pero será la clínica quien dirija nuestros diagnósticos en este tipo de pacientes (Fig.
21 y 22).
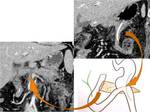
Las colecciones de cualquiera de los orígenes mencionados pueden extenderse a través de los recesos intra y retroperitoneales (Fig.
23).
Fístula pancreática (FP):
Su definición clínica se basa en la presencia de amilasa en el líquido drenado,
que debe ser tres veces superior a la cantidad de amilasa en sangre.
Los criterios bioquímicos tienen una elevada sensibilidad,
por lo que cuando se realiza la TC,
la sospecha de FP suele estar ya presente.
De lo contrario,
es fundamental la correlación clínica.
Algunas FP son clínicamente silentes y diagnosticadas al reiniciar la alimentación oral con complicaciones devastadoras.
Por este motivo,
la sospecha radiológica de FP debe tenerse en cuenta,
especialmente en páncreas de consistencia blanda,
ya que presentan mayor riesgo de desarrollar FP,
y una mayor proporción de FP silentes.
Los hallazgos radiológicos más importantes en casos de FP son (Fig.
24 y 25):
- Colección perianastomótica pasado el séptimo día postoperatorio.
No es un diagnóstico definitivo por lo que es fundamental correlacionar con la clínica.
- Presencia de burbujas en la colección provenientes de la luz intestinal.
Las FP se sobreinfectan con facilidad,
siendo el absceso la complicación más frecuentemente asociada a la FP.
Diferenciar entre FP y absceso es muchas veces complicado,
pero hacerlo tiene importantes implicaciones terapéuticas.
El 80% de las FP se resuelven con tratamiento conservador (Fig.25),
mientras que los abscesos requieren drenaje quirúrgico o percutáneo.
Dada una imagen característica de absceso,
la presencia de un nivel hidroaéreo debe hacernos sospechar que sea secundario a una fuga anastomótica,
en ocasiones no demostrable por la compresión ejercida por el propio absceso.
Por otro lado,
no se puede descartar una infección considerando las burbujas un hallazgo normal en el contexto de una FP.
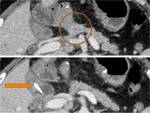
Fístula Biliar (Biloma):
Colección característicamente voluminosa e hipodensa,
en contacto con la anastomosis biliar (Fig.
26,
27 y 28).
Puede requerir el reposicionamiento de los drenajes o la colocación de nuevos dispositivos,
los cuales no deben retirarse hasta que se confirme el cierre de la fuga.
Se infectan con facilidad.
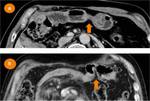
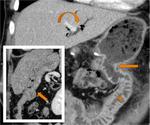
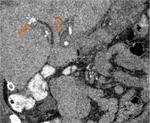
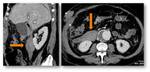
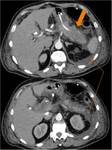
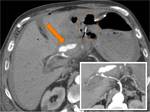
Complicaciones hemorrágicas:
La TC es una herramienta excelente para detectar y guiar el tratamiento de los sangrados postquirúrgicos.
Tras una DPC,
el sangrado puede provenir de la dehiscencia de una anastomosis (Fig.
29) o de la lesión de algún vaso (Fig.
30).
En ambos casos la TC muestra una hiperdensidad en la fase arterial,
no vista en la fase sin contraste y que aumenta en fases tardías.
Estos hallazgos traducen un sangrado activo.
Pancreatitis:
El diagnóstico es clínico,
y requiere unas cifras de amilasa y lipasa en suero elevadas varios días después de la intervención.
Los hallazgos radiológicos no hacen sino confirmar la sospecha clínica,
mostrando un remanente pancreático aumentado de tamaño con bordes mal definidos y disminución del realce glandular (Fig.
31).
El aumento de la densidad de la grasa peripancreática y la presencia de colecciones adyacentes son,
per se,
hallazgos inespecíficos,
dado que son normales en el periodo postoperatorio.
Otras complicaciones no relacionadas con la presencia de colecciones:
Retraso en el vaciamiento gástrico:
Diagnóstico clínico definido por la imposibilidad de retirar la sonda nasogástrica pasado el décimo día postoperatorio.
Algunos autores han descrito una marcada distensión gástrica,
pero este hallazgo radiológico ha demostrado una pobre correlación clínica (Fig.
32).
Por lo tanto,
el objetivo de la TC no es diagnosticar esta complicación,
sino descartar otras complicaciones intrabdominales que son la principal causa de retraso en el vaciamiento gástrico.
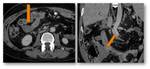
Asa aferente corta:
Cuando el asa aferente es demasiado corta el contenido gastrointestinal refluye hacia ella con facilidad (Fig.33) y en algunos casos puede alcanzar la vía biliar (Fig.34 and 35).
Estos hallazgos son infrecuentes y no siempre tienen una traducción patológica,
por lo que una vez más,
la clínica será la clave.
En caso de presentar colangitis repetidas podría requerir reintervención.
Complicaciones relacionadas con la herida quirúrgica:
La infección de la herida quirúrgica es una de las complicaciones más frecuentes.
A pesar de que no suelen requerir estudios radiológicos,
los hallazgos más frecuentes son la presencia de colecciones adyacentes a la herida con realce heterogéneo.
La dehiscencia de la herida,
el desarrollo de seromas o el hematoma (con/sin sangrado activo (Fig.36)) son otras posibles complicaciones.