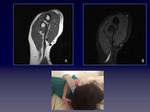
DEFINICIÓN:
Equipos de bajo campo electromagnético,
son aquellos cuya potencia electromagnética no supera las 0.5 T.
En nuestro centro llevamos trabajando durante 2 años y 6 meses con un equipo de 0.4 T.
( Fig. 2 )
VENTAJAS:
Las principales ventajas que ofrecen los equipos de bajo campo electromagnético respecto a los de alto campo son:
-Económicas.
-Pacientes claustrofóbicos y obesos.
Durante un año,
del total de pacientes que acudieron a nuestro centro para practicarse una RM,
el 0.72% no se la pudieron practicar por presentar un episodio de claustrofobia,
y el 0.36% por obesidad (la mayoría de ellos con "tórax en tonel").
(Fig. 3) Para comprobar que pacientes claustrofóbicos podían practicarse una RM en nuestro equipo,
durante un período corto de tiempo (1 mes) estuvimos estudiando paciente por paciente la variable dicotómica (claustrofóbico sí/no),
de forma que el 18% de los pacientes explicaban episodios de claustrofobia previos,
y de estos pacientes autoproclamados claustrofóbicos,
el 95% pudieron realizarse la prueba.
( Fig. 4 y Fig. 5 )
-Adecuado centraje de las articulaciones,
estos equipos permiten una mayor movilidad del paciente.
-Menos artefactos de susceptibilidad magnética,
pulsatilidad y desplazamiento químico.
LIMITACIONES:
-Baja relación señal-ruido
-Pobre resolución espacial
-Las inhomogeneidades del campo dificultan la correcta saturación de la grasa.
(Fig. 6) La saturación grasa es una técnica muy útil en músculo-esquelético porque potencia el edema óseo y el contraste entre tejidos realzados con gadolinio y tejido graso adyacente.
El STIR nos ayuda mucho a potenciar el edema óseo,
pero es incompatible con estudios con contraste.
Por tanto,
en general la realización de artroRMs y RM convencional con contraste ev,
no son óptimos en equipos de bajo campo.
-Exploraciones largas->artefactos de movimiento. (Fig. 7)
Unas son consecuencia de las otras.
(Fig. 8)
POSIBLES SOLUCIONES:
- Relación señal-ruido (RSR): de ello depende la nitidez de una imagen.
La señal RM es la energía que emiten los protones de hidrógeno al relajarse,
si hay energías de diferentes características en el objeto a estudiar la señal será poco nítida,
habrá mucho ruido.
Depende de muchos factores: tamaño del vóxel (cuanto mayor sea la unidad a estudiar más protones estarán emitiendo señal,
pero ¡CUIDADO!,
dado que se trata de un campo inhomogéneo,
más protones emitirán señal en diferentes fases),
FOV (tamaño del campo a estudiar),
NSA (parámetro que permite obtener la señal RM de un mismo objeto en varias ocasiones y obtener la media),
tipo de secuencias (las GE son más susceptibles a las inhomogeneidades del campo),
TR y TE,
tipo de bobina,
fuerza del campo electromagnético,
ancho de banda ( a mayor ancho mayor ruido) e imagen 3D.
Actuando sobre estos diferentes parámetros podemos mejorar la relación señal-ruido,
pero siempre siguiendo un equilibrio. En el dia a dia,
para que la RSR sea alta acabamos penalizando sobre todo los tiempos de adquisición,
y evitamos sacrificar la resolución espacial.
- Inhomogeneidades del campo,
para controlar dicha limitación las empresas de electromedicina están mejorando los equipos,
las bobinas y las secuencias que se utillizan en estas exploraciones.
Vigilar la temperatura de la sala donde se encuentre el equipo.
NUESTRA EXPERIENCIA:
Una vez introducidos en las limitaciones técnicas que suponen estos equipos,
os queremos mostrar nuestra experiencia.
Clasificaremos la fiabilidad de las imágenes obtenidas mediante nuestro equipo RM 0.4T,
según la patología más frecuente en cada articulación.
En general,
la valoración del cartílago es limitada.
EXTREMIDAD SUPERIOR
HOMBRO:
| |
BUENA |
REGULAR |
MALA |
| LABRUM |
|
|
X |
| CARTILAGO ARTICULAR |
|
|
X |
| TENDINOPATÍA |
|
X |
|
| MUSCULATURA |
X |
|
|
Fiabilidad de la RM de bajo campo en diferentes aspectos del estudio del hombro.
El labrum es de difícil valoración.
En la literatura existen varios estudios en los que se evidencia que la RM convencional de bajo campo es menos fiable que la artro-RM,
para el diagnóstico de patología labral.
Alteraciones de señal de resonancia en el labrum pueden atribuirse a la presencia de tejido fibrovascular y mucoide o degeneración eosinofílica.
(Fig. 9) Para confirmar que la causa es una lesión labral es necesario apreciar cómo el contraste en una artro-RM se extiende a través de la lesión.
La tendinopatía es una patología que en general no hemos tenido problemas para diagnosticar en nuestro centro (Fig. 10),
si bien en ocasiones cuando una rotura parcial queda sustituida por tejido fibroso es difícil de diagnosticar.
CODO
| |
BUENA |
REGULAR |
MALA |
| LIGAMENTOS |
|
|
X |
| ARTROPATÍA |
|
X |
|
| TENDINOPATÍA |
X |
|
|
| NEUROPATÍA |
X |
|
|
Fiabilidad de la RM de bajo campo en diferentes aspectos del estudio del codo.
Aunque no podamos valorar de forma óptima el recubrimiento condral de las carillas articulares,
sí podemos valorar signos de artropatía como cambios de señal subcondrales,
incluso erosiones (de significativo tamaño) y sinovitis.
(Fig. 11)
Mediante la posición FABS (Fig. 12) (Flexión del hombro,
ABducción del codo y Supinación del antebrazo) podemos estudiar con facilidad la porción insercional de los tendones braquial y bíceps.
A parte,
una patología que frecuentemente estudiamos en esta articulación es la epicondilitis y epitrocleitis.
En ocasiones nos resulta difícil identificar una rotura parcial de los tendones extensor o flexor común.
Si apreciamos una significativa hiperseñal intrasustancia y alteración de la estructura tendinosa,
lo podemos sugerir.
Otra patología que solemos estudiar es la neuropatía.
Podemos identificar con alta fiabilidad el trayecto nervioso afectado y la causa. (Fig. 13 y Fig. 14)
MUÑECA:
| |
BUENA |
REGULAR |
MALA |
| FIBROCARTÍLAGO TRIANGULAR PORCIÓN CUBITAL |
|
|
X |
| FIBROCARTÍLAGO TRIANGULAR PORCIÓN RADIAL |
X |
|
|
| TENDINOPATÍA |
X |
|
|
| OSTEONECROSIS ESCAFOIDES |
|
X |
|
| TÚNEL CARPIANO |
X |
|
|
| GANGLIONES PARTES BLANDAS |
X |
|
|
Fiabilidad de la RM de bajo campo en diferentes aspectos de la muñeca.
Mediante las secuencias T2* y 3DT1 FS coronal podemos estudiar correctamente el aspecto radial del fibrocartílago triangular (Fig. 15).
El problema lo tenemos con el aspecto cubital,
donde no podemos distinguir los diferentes componentes que conforman el complejo de dicho fibrocartílago.
Para valorar la osteonecrosis del escafoides,
administramos contraste endovenoso,
y por tanto,
necesitamos una buena saturación grasa.
Durante estos 2 años y medio de experiencia hemos practicado una decena de casos,
de los cuales 2 casos tuvimos que derivarlos a nuestro equipo de alto campo de referencia,
dado que no pudimos valorar correctamente el realce óseo por falta de una correcta saturación grasa.
Podemos diferenciar gangliones de partes blandas y recesos periarticulares fisiológicos distendidos.
Mediante la secuencia T2 sagital distinguimos los ligamentos carpales y dependiendo de si la colección queda por dentro o por fuera de los mismos,
podemos realizar el diagnóstico de forma adecuada.
(Fig. 16)
MANO:
| |
BUENA |
REGULAR |
MALA |
| TENDINOPATÍA |
X |
|
|
| LIGAMENTOS |
|
X |
|
| TUMORACIONES |
X |
|
|
Fiabilidad de la RM de bajo campo en diferentes aspectos de la mano.
Los ligamentos y las poleas tendinosas no los delimitamos de forma óptima,
pero sí podemos identificar signos indirectos como infiltración edematosa del tejido graso o engrosamiento de la estructura ligamentosa,
que nos hace sospechar lesión. (Fig. 17)
Practicamos numerosos estudios de tumoraciones de partes blandas de los dedos,
no podemos practicar secuencias angio para poder valorar vasos nutrientes,
pero sí podemos realizar un estudio dinámico con administración de contraste endovenoso.
(Fig. 18)
EXTREMIDAD INFERIOR
CADERA:
| |
BUENA |
REGULAR |
MALA |
| FAI |
|
X |
|
| NECROSIS CABEZA FEMORAL (Fig. 19) |
X |
|
|
| TROCANTERITIS |
X |
|
|
| ARTROPATÍAS |
|
X |
|
| LABRUM |
|
|
X |
Fiabilidad de la RM de bajo campo en diferentes aspectos de la cadera
Practicamos estudios de coxalgia secundaria a impingement fémoro-acetabular; podemos valorar deformidades anatómicas (Fig. 20),
el ángulo alpha y cambios fibroquísticos secundarios.
Lo que nos resulta más dificil de valorar es la repercusión sobre el recubrimiento condral de la articulación,
así como la posible lesión labral.
En la valoración de artropatías mediante las secuencias T2*,
T1 SE y STIR podemos valorar la línea articular,
lesiones óseas subcondrales,
focos de edematización intraósea y sinovitis,
con gran fiabilidad.
(Fig. 21 )
RODILLA:
| |
BUENA |
REGULAR |
MALA |
| LIGAMENTOS |
X |
|
|
| ARTROPATÍA |
|
X |
|
| TENDINOPATÍA |
X |
|
|
| MENISCOS(Fig. 22) |
X |
|
|
Fiabilidad de la RM de bajo campo en diferentes aspectos del estudio de la rodilla.
El único punto débil de esta prueba es la valoración de pequeñas ulceraciones superficiales del recubrimiento condral de las articulaciones fémoro-patelar y fémoro-tibiales.
TOBILLO:
| |
BUENA |
REGULAR |
MALA |
| LESIÓN OSTEOCONDRAL Fig. 23) |
X |
|
|
| TENDINOPATÍA |
X |
|
|
| LIGAMENTOS |
X |
|
|
Fiabilidad de la RM de bajo campo en diferentes aspectos del tobillo.
PIE:
| |
BUENA |
REGULAR |
MALA |
| NEUROMA MORTON Fig. 24) |
X |
|
|
| FRACTURAS POR ESTRÉS |
X |
|
|
| FIBROMATOSIS |
X |
|
|
Fiabilidad de la RM de bajo campo en diferentes aspectos del pie.
COLUMNA
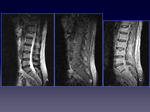
LUMBAR Y DORSAL:
En general el estudio de la columna lumbar es óptimo en este equipo.
(Fig. 25)
Cuando practicamos RM de columna dorsal no conseguimos unas imágenes axiales óptimas de los niveles discales,
por un lado porque el tamaño discal es pequeño,
y por otro el significativo artefacto por movimientos respiratorios del tórax.
Pero en nuestra experiencia no hemos tenido que derivar ningún caso de columna dorsal a un equipo de alto campo.
CERVICAL:
No podemos valorar correctamente la señal del cordón medular,
la calidad de la imagen es muy subóptima.
Por tanto,
ante sospecha de mielopatía no es recomendable practicar una exploración con este equipo.
(Fig. 26)
En ocasiones,
y de hecho también ocurre en RMs practicadas mediante equipos de alto campo,
no podemos diferenciar con alta fiabilidad componente osteofitario de componente discal,
por lo que en ocasiones utilizamos el término complejo disco-osteofitario para definir anomalías discales.
SACROILÍACAS:
Podemos valorar si hay "sacroileítis activa",
concepto que tiene un papel primordial en el algoritmo diagnóstico propuesto recientemente en la nueva clasificación ASAS (Assessment of SpondyloArthritis International Society) para el diagnóstico de pacientes con espondiloartropatía axial. En nuestro equipo mediante la secuencia STIR podemos valorar la presencia de edema intraóseo,
signo de actividad. (Fig. 27)
MÉDULA ÓSEA
Mediante las secuencias T1 podemos definir bien las estructuras óseas.
En el caso de los estudios de columna para poder valorar la médula ósea se puede coger como referencia la señal del disco intervertebral,
de forma que la médula ósea vertebral normal no debe mostrar una señal más hipointensa.
(Fig. 28)
Mediante las secuencias STIR identificamos bien el patrón de edematización intraósea.
(Fig. 29)