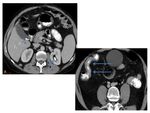
ANATOMÍA:
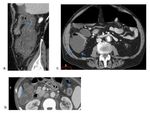
El colon forma un marco externo en el abdomen,
se divide en ciego,
colon ascendente o derecho,
colon transverso,
colon descendente o izquierdo,
colon sigmoide y recto,
y mide unos 1,5 metros.
Fig. 2
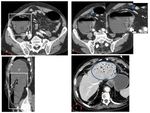
Diámetro: alcanza su máximo en el ciego (hasta 9 cm),
el colon transverso tiene un diámetro máximo de hasta 6 cm y el colon distal a este debe ser de menor calibre.
El grosor de la pared: depende del grado de distensión del asa.
Debe ser de 1-2 mm de espesor cuando está distendida,
mientras que cuando está colapsada suele ser de 3-4mm.
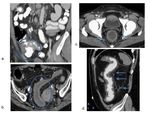
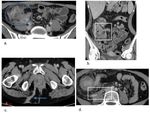
Irrigación arterial del colon:
Arteria mesentérica superior (AMS) da:
- Art ileocólica que irriga al ciego,
apéndice y colon derecho proximal.
- Art cólica derecha que irriga el resto del colon derecho
- Art cólica media que irriga la mitad proximal del colon transverso.
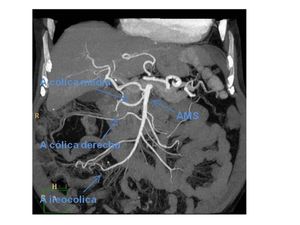
Fig. 3
Arteria mesentérica inferior (AMI) da:
- Art cólica izquierda que irriga el colon izquierdo
- Art.
sigmoidea que irriga el sigma
- Art.
rectal superior que irriga el recto proximal
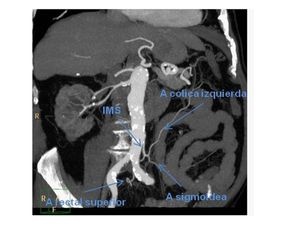
Fig. 6
El drenaje venoso,
desde las arterias hacia las venas mesentérica inferior y superior sigue la misma dirección que las arterias pero en sentido contrario.
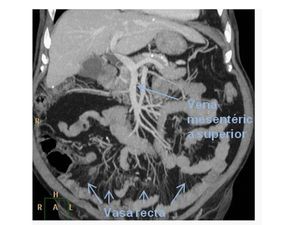
Fig. 4
A continuación analizaremos los puntos indicados en los objetivos uno a uno que nos proporcionarán las claves diagnósticas de la colitis en la TC
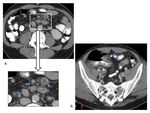
1- DISTRIBUCIÓN
Por motivos docentes dividimos la distribución de las colitis en (líneas discontinuas en el resumen Fig.
1 ):
- ciego e íleon
- colon derecho
- colon izquierdo
- recto
- pancolitis
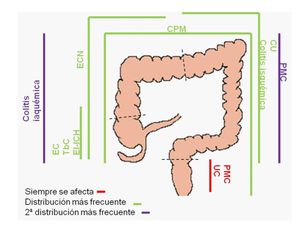
Fig. 5
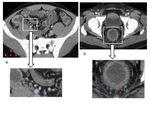
- COLON DERECHO E ÍLEON TERMINAL
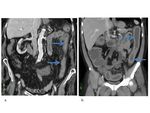
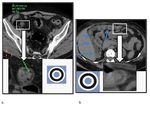
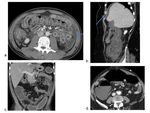
En la EC la cecoileitis es la presentación más frecuente aunque puede verse afectado cualquier parte del tracto gastrointestinal de forma característicamente discontinua. ( Fig. 7 imagen a.)
La cecoileitis también es la presentación más frecuente en la TbC ya que es donde asienta mayor cantidad de tejido linfoide,
seguida del resto del colon ascendente. ( Fig. 7 imagen b.
)
La ECN, también llamada colitis neutropénica o tiflitis ("typhlon"= "ciego" en griego),
afecta casi invariablemente al ciego,
seguido del resto del colon derecho y del íleon terminal. ( Fig. 7 imagen c.
)
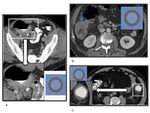
La EI-ICH afecta difusamente al tracto gastrointestinal,
siempre incluyendo el intestino delgado y con afectación más prologada del íleon terminal.
Se desarrolla entre 10 y 40 días tras el trasplante alogénico de médula ósea.
La distribución en el colon no es característica. ( Fig. 8 imagen a.
)
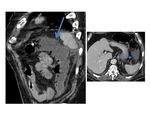
La afectación en la colitis isquémica del colon derecho es menos común que la del izquierdo,
pero se da típicamente en pacientes con insuficiencia renal crónica en hemodiálisis.
( Fig. 8 imagen b.
)
Esta es la 1ª o 2ª distribución más frecuente de la CPM dependiendo de la literatura.
( Fig. 9 imagen a.
)
En la CU la inflamación comienza típicamente en el recto y progresa retrógradamente y de forma continua.
( Fig. 9 imagen b.
)
Colitis isquémica: La isquemia no oclusiva (la más frecuente) presenta dos puntos de mayor riesgo:
- Punto de Griffiths,
en el ángulo esplénico (territorio entre las A.
mesentérica superior e inferior) Fig. 10
- Punto de Südeck,
en la unión rectosigmoidea (entre las A.
mesentérica superior e hipogástrica)
Es la estructura que más frecuentemente se afecta en la CPM y siempre está afectado en la CU (salvo tratamiento con enemas) Fig. 11
Clásicamente,
es la presentación más frecuente de la CPM Fig. 12
También se puede dar en la EC Fig. 13 ,
CU y colitis isquémica.
2- SIGNO DEL HALO
Este siempre manifiesta daño se la pared intestinal y cosiste en visualizar la pared del asa estratificada en un corte axial.
La imagen más característica del signo del halo es cuando la pared consta de tres capas,
denominándose entonces el "signo de la diana" o "target sign" * y consiste en:
-capa externa hiperdensa --> la muscularis propia
-anillo interno hiperdenso --> la mucosa hiperhémica
-capa intermedia hipodensa --> submucosa: de densidad intermedia cuando está causada por edema y de densidad baja (<-10UH) cuando es por infiltración grasa.
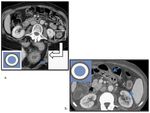
Esa diferencia nos ayuda a dividir el signo del halo en dos grandes grupos como muestra la tabla resumen a continuación:
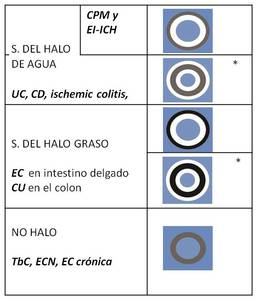
Fig. 14: Resumen de los diferentes parones de halo y de las colitis que se asocian a cada uno de ellos.
Indica la presencia de un proceso agudo
La CU,
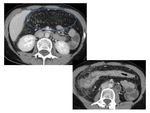
EC y colitis isquémica pueden presentar tanto doble halo como signo de la diana. ( Fig. 15 imagen a.
)
La CPSM y la EI-ICH suelen mostrar doble halo.
( Fig. 15 imagen b.
)
Evidencia patología crónica
Este signo se observa en el intestino delgado en la EC crónica ( Fig. 16 imagen a.
) ,
mientras que en la CU crónica ( Fig. 16 imagen b.
) se observa en el colon.
La ausencia de S.
del halo en la TbC ( Fig. 17 imagen a.
) ayuda a distinguirla de la EC.
La ECN ( Fig. 17 imagen b.
) muestra densidad homogénea,
isodensa con el resto de asa intestinales.
En los pacientes con EC de larga evolución ( Fig. 17 imagen c.
) ,
el signo del halo desaparece dando lugar a fibrosis transmural.
MORFOLOGÍA DE LA PARED DEL COLON
El engrosamiento mural del colon es el hallazgo más frecuente en la patología del colon,
pero este engrosamiento puede tener diferentes morfologías que nos pueden ayudar a hacer una aproximación diagnóstica.
- ENGROSAMIENTO MURAL SIMÉTRICO
La ECN se suele manifestar con un engrosamiento simétrico de la pared,
al igual que la CU ( Fig. 18 imagen a.)y la EI-ICH ( Fig. 18 imagen b.) aunque el engrosamiento en el caso de la ECN suele ser de mayor magnitud.
La colitis isquémica tiene diferentes estadios,
en algunos de los cuales observaremos engrosamiento simétrico de la pared del colon como ocurre en la isquemia arterial avanzada y en la isquemia venosa en general ( Fig. 19 )
- ENGROSAMIENTO MURAL ASIMÉTRICO
En el caso de la EC el engrosamiento mural es asimétrico,
siendo mayor en la vertiente mesentérica de la pared colónica,
lo que da lugar a la formación de pseudodivertículos y saculaciones en la pared anti-mesentérica ( Fig. 20 imagen a.
y b.)
Por otro lado,
la CPM se caracteriza por producir el engrosamiento de la pared del colon más marcado de todas las colitis. La morfología parietal es típicamente asimétrica,
irregular y de aspecto polipoideo ( Fig. 20 imagen c. ) lo que da lugar al signo del acordeón que veremos más adelante.
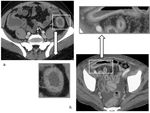
En el ciego podemos distinguir tres patrones de engrosamiento mural: simétrico,
asimétrico y fibrosis.
Los tres se dan en la TbC pero en diferentes estadios de la enfermedad.
Inicialmente,
el engrosamiento es simétrico ( Fig. 21 imagen a. ),
cuando progresa la TbC se produce la imagen característica de engrosamiento asimétrico de la pared medial del ciego e hipertrofia de la válvula íleo-cecal que envuelve el íleon terminal ( Fig. 21 imagen b. ),
y finalmente se produce la fibrosis que acorta y asciende el ciego (signo de Sterlin).
LA MUCOSA
La sensibilidad de la TC para valorar la mucosa es inferior a la de los estudios de bario o la colonoscopia pero aun así podemos identificar ciertos hallazgos como la presencia de úlceras,
la irregularidad y el realce.
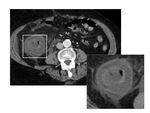
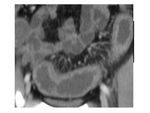
Una mucosa irregular es frecuente en la EC y sobre todo en la CPM ( Fig. 22 )
Podemos encontrarnos úlceras en la TbC,
ECN,
CU o EC.
Las de mayor envergadura se dan en la forma ulcerosa de la EC ( Fig. 23 ),
son lineales o estrelladas y siguen el trayecto del tejido linfático.
En el caso de la CU las ulceras pueden dar lugar a la formación de pseudopólipos inflamatorios.
Por otro lado la mucosa puede tener aumento del realce en los estadios precoces de isquemia ( Fig. 24 imagen a.),
en la ECN y en la EI-ICH ( Fig. 24 imagen b. ) Mientras que vemos disminución del realce mucoso cuando el infarto se instaura en la colitis isquémica ( Fig. 24 imagen c. )
GRASA PERICOLÓNICA
Una de las grandes ventajas de la TC en el diagnóstico de las colitis es la posibilidad de valorar el borde externo de la pared colónica y la grasa mesentérica.
Dividimos los hallazgos en dos: contornos nítidos o estriación de la grasa pericolónica.
Si en nuestro caso observamos contornos nítidos, es más probable que se trate de una CU,
una TbC ( Fig. 25 imagen a. ) o una CPM ( Fig. 25 imagen b. )
Mientras que si identificamos estriación de la grasa puede tratarse de una EC,
ECN, EI-ICH o también de una CU si la estriación es peri-rectal ( Fig. 25 imagen c. ).
En la EC la afectación del borde mesentérico del asa ( Fig. 25 imagen d. ) es típica,
llegando incluso a perderse la interfase entre la pared del colon y grasa mesentérica.
ADENOMEGALIAS
El aumento del tamaño de las adenopatías es muy característico en la TbC.
Suelen presentar centro hipodenso,
debido a la necrosis caseosa,
realce en anillo,
debido a la inflamación,
y pueden calcificar.
Se localizan característicamente en el mesenterio respetando el retroperitoneo.
Estos hallazgos son prácticamente diagnósticos de por sí.
( Fig. 26 )
En la EC se ven pequeñas adenopatías mesentéricas regionales ( Fig. 27 imagen a. )y en la CU aparecen los típicos pequeños nódulos en la grasa peri-rectal ( Fig. 27 imagen b. )
ASCITIS
La presencia de ascitis es un dato fácil de determinar que puede ser muy útil.
La mayoría de las colitis asocian algún grado de ascitis,
en cambio es muy raro ver ascitis en los casos de EC,
CU o colitis isquémica arterial
OTROS HALLAZGOS
Nos podemos encontrar con ciertos hallazgos específicos que son muy característicos de algunas colitis,
como explicamos a continuación.
La proliferación mesentérica fibrograsa,
característica de la EC,
produce separación de las asas ( Fig. 29 ).
El signo del acordeón es el signo más específico de CPM y se produce al quedar el contraste oral o rectal (alta densidad) atrapado entre las austras edematosas y engrosadas (baja densidad),
aunque también puede verse sin contraste oral o rectal ( Fig. 30 ).
A pesar de la especificidad de este signo,
puede haber otras patologías que lo produzcan como colitis isquémica o infecciosa.
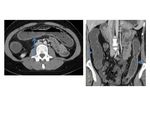
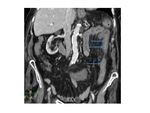
El signo del peine fue descrito en los pacientes de EC al verse en la TC con contraste los vasa recta ingurgitados y tortuosos debido a la hiperemia intestinal conformando una imagen de “peine” ( Fig. 31 ).
Es un indicador de actividad y enfermedad avanzada y se ha visto también en otras patologías como la CU y la trombosis mesentérica.
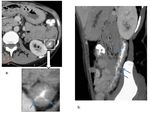
La nefrolitiasis,
colelitiasis y sacroileitis son manifestaciones de la EC ( Fig. 32 )
La presencia de pneumatosis debe alertarnos siempre de la posibilidad de isquemia ( Fig. 33 ) aunque también se puede dar en otras patologías como en la ECN donde se produce pneumatosis del ciego.
Y ante la sospecha de isquemia,
debemos buscar una oclusión vascular.
La ECN se asocia a hepato- esplenomegalia.
Abscesos,
flemones,
tractos sinusales y fístulas son hallazgos que nos encontramos en la TbC y,
más frecuentemente,
en la EC ( Fig. 34 )
ALGUNA COMPLICACIONES ATÍPICAS…
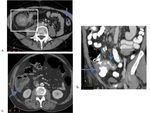
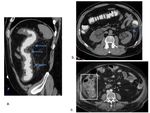
Paciente que en el tercer día post-trasplante renal desarrolla una CPM.
Cinco días más tarde empeora,
evidenciándose una importante caída de la hemoglobina.
Ante la sospecha de sangrado activo se decide realizar una TC con contraste intravenoso en fase arterial,
portal y tardía.
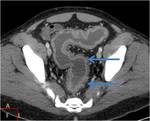
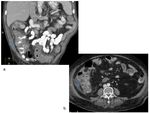
En el estudio identificamos sangrado activo en el colon izquierdo (flechas).
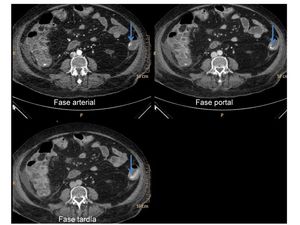
Fig. 36
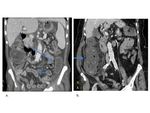
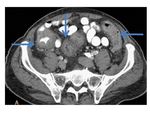
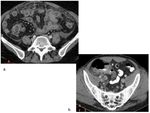
Paciente con cirugía urgente de trasplante cardíaco hace 15 días que debuta con abdomen agudo y diarrea.
Le realizamos el siguiente estudio de TC objetivando abundante pneumoperitoneo (flechas) y marcada dilatación de asas.
El paciente es operado tras el estudio y en las muestras de ciego tomadas durante la cirugía se produjo crecimiento de Clostridium difficile por lo que el diagnóstico fue de CPM complicada con megacolon tóxico con perforación del ciego.
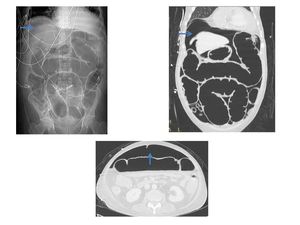
Fig. 35
Y NUNCA OLVIDAR LA HISTORIA CLÍNICA...
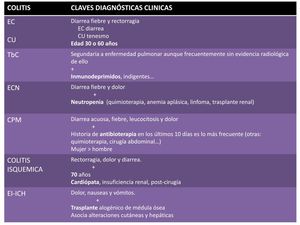
Fig. 37