La Enfermedad de Creutzfeldt-Jakob fue descrita en 1920 por los dos autores que le dan nombre.
Es una enfermedad rara,
neurodegenerativa,
de mal pronóstico,
sin tratamiento efectivo.
Esta causada por una proteína infecciosa denominada prión (partícula proteica con capacidad infecciosa) que induce muerte neuronal,
cambios espongiformes y gliosis astrocitaria en el tejido cerebral.
En los seres humanos es la enfermedad priónica más frecuente.
Pertenece al grupo de las encefalopatías espongiformes humanas.
Cuatro formas conocidas de CJD:
Forma esporádica (sCJD).
Forma genética.
Forma iatrogénica.
Forma variante (vCJD).
sCJD (forma esporádica)
Es el subtipo más común de CJD.
1-1,5/millón por año.
Etiología desconocida y aparición más frecuente entre 60-70 años.
Nuestro estudio se centra en esta patología.
Clínica.
El paciente presenta una demencia progresiva y signos neurológicos focales: ataxia,
mioclonias,
afectación piramidal y extrapiramidal y alteraciones visuales.
El deterioro clínico suele ser rápido.
Es difícil el diagnóstico diferencial con la Enfermedad de Alzheimer rápidamente progresiva y con otras entidades neurológicas (Fig. 1).
La duración media de la enfermedad es de 6 meses.
Diagnóstico.
El registro característico en EEG,
y fundamentalmente la detección de la proteína 14-3-3 (liberada durante la destrucción neuronal) en el LCR,
con una sensibilidad del 94% y una especificidad del 84%,
permiten el diagnóstico clínico de 'probable' sCJD.
Solamente el estudio anatomopatológico (necropsia) permite el diagnóstico de 'certeza' de la forma esporádica.
Hallazgos Radiológicos.
Tomografía Computerizada.
Atrofia cerebral en los casos avanzados.
Es un hallazgo poco específico.
Resonancia Magnética.
Es la prueba diagnóstica que mejor nos encamina hacia el diagnóstico de 'probable' en los pacientes con sospecha clínica.
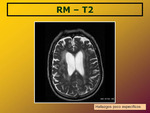
Las imágenes en T1 son generalmente anodinas.
Cambios en DP,
T2 y T2 FLAIR (en forma de hiperintensidades) en ganglios de la base (cabeza del núcleo caudado y pulvinar) y corteza son los hallazgos radiológicos mas reconocidos en la bibliografía (Fig. 2).
Actualmente,
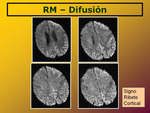
cambios en la corteza cerebral en forma de hiperintensidades giriformes corticales,
'Signo del ribete',
en más de tres giros,
que se identifican en la secuencia en difusión,
constituyen el hallazgo radiológico más específico en RM (Fig. 3).
No se produce realce tras la administración de contraste,
dado que no existe alteración de la barrera hematoencefálica.
El 'Signo del ribete' obtenido en la secuencia de difusión es el hallazgo radiológico mas validado en nuestra experiencia.
Estos cambios de señal en la cortical cerebral son fácilmente detectables,
por tanto la variabilidad interobservador es baja.
Además,
aparecen antes que los cambios en FLAIR o T2.
En nuestro hospital,
durante los últimos 7 años,
hemos estudiado,
4 pacientes con diagnóstico de 'certeza' y otro 'probable',
de sCJD.
Todos ellos presentaban sutiles e inespecíficos cambios en T2,
mientras en la secuencia en difusión de RM,
todos muestran claros cambios en la sustancia gris cortical en 'forma de ribete'.
A los citados hallazgos radiológicos en la enfermedad priónica esporádica,
hemos añadido la evaluación sistemática del Coeficiente de Difusión Aparente,
CDA,
en el parénquima cerebral.
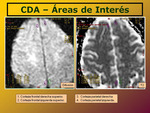
Definimos 14 áreas de interés de sustancia gris y en estas medimos el CDA:
Por encima de los ventrículos laterales (Fig. 4).
Corteza frontal superior derecha
Corteza frontal superior izquierda
Corteza parietal derecha
Corteza parietal izquierda
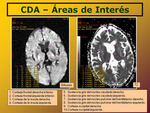
Medialmente a los ventrículos laterales (Fig. 5).
Corteza frontal inferior derecha
Corteza frontal inferior izquierda
Corteza occipital derecha
Corteza occipital izquierda
Corteza de la ínsula derecha
Corteza de la ínsula izquierda
Sustancia gris del núcleo caudado derecho
Sustancia gris del núcleo caudado izquierdo
Sustancia gris del núcleo pulvinar del hemitálamo derecho
Sustancia gris del núcleo pulvinar del hemitálamo izquierdo
El vóxel del ROI debe conformar su morfología (redonda o elíptica) a la sustancia gris a valorar,
fundamentalmente en las áreas de la corteza cerebral,
donde debemos adaptarlo para incluir solamente sustancia gris sin LCR.
El volumen del vóxel,
en cada caso,
tiene aproximadamente una superficie de 20 mm2 y un espesor del corte de 5 mm.
Por regla general,
el ROI se colocará en las zonas de mayor señal en difusión y menor nivel de gris en mapa de CDA.
Medido el CDA en las diversas áreas de interés,
calculamos la media de los valores de CDA en cada ROI 'con ribete' y 'sin imagen de ribete' en difusión (Fig. 6).
En pacientes con sCJD,
que presentan en la secuencia potenciada en difusión de RM hiperintensidades giriformes en la sustancia gris,
cuantificamos en estas mismas áreas,
una disminución ostensible del CDA (aproximadamente del 25%) respecto al CDA de aquellas otras áreas de sustancia gris no afectada por el 'ribete cortical'.
En la comparación entre las distintas áreas medidas,
la más discriminante es la corteza parietal (Fig. 7,
Fig. 8,
Fig. 9 y Fig. 10).
Comparamos asimismo la media del CDA de aquellas zonas 'sin alteraciones radiológicas' en difusión de nuestros pacientes de sCJD con la media del CDA valorada en otros pacientes con edades similares sin enfermedad.
Observamos también una disminución media del CDA del 13% entre pacientes con y sin enfermedad.
En definitiva,
queda patente una disminución significativa del CDA en la sustancia gris de las áreas afectadas por el 'ribete' respecto a la sustancia gris de las áreas 'sin alteraciones radiológicas'. Además se presenta una disminución generalizada del CDA en la sustancia gris en nuestros pacientes con sCJD.