Prevalencia,
Etiología y Patogénesis
La EC tiene una prevalencia de aproximadamente 100-200 casos/100.000 habitantes en Norteamérica y Europa,
con aproximadamente 400.000-600.000 personas afectadas en Norteamérica.
La etiología es multifactorial encontrándose como factores contribuyentes: factores genéticos,
inmunológicos,
microvasculares y posiblemente factores medioambientales y del estilo de vida.
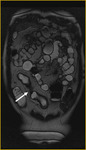
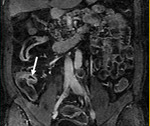
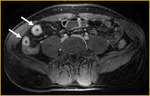
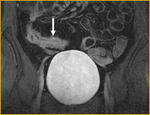
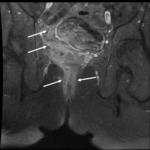
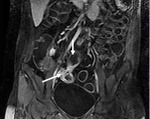
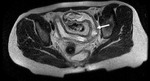
El intestino delgado es la región más frecuentemente afectada (fig.
1),
siendo también la menos accesible a las exploraciones endoscópicas.
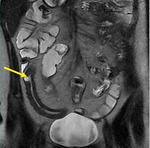
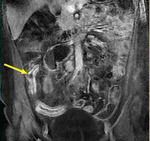
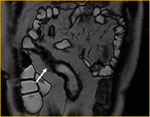
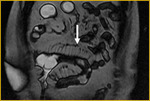
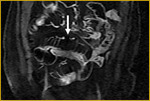
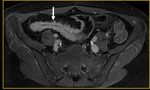
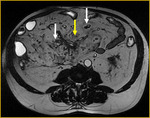
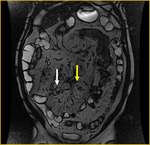
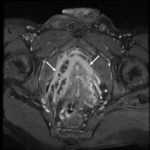
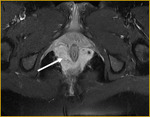
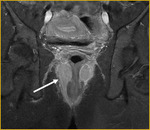
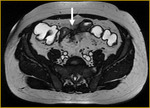
Generalmente,
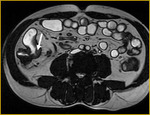
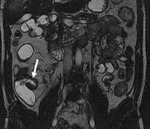
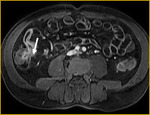
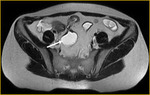
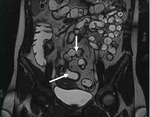
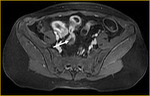
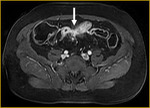
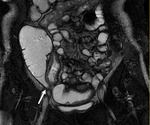
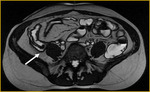
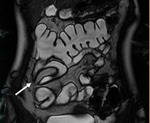
el íleon terminal está afectado en el momento del diagnóstico (figs.
2-5).
Complicaciones frecuentes incluyen la obstrucción intestinal,
formación de fístulas y abscesos.
Suele afectar a pacientes jóvenes que son los más vulnerables a los efectos adversos de la exposición repetida a las radiaciones ionizantes.
Papel de la ERM
La ERM es una prueba segura y no invasiva que nos va a proporcionar una información muy valiosa de la afectación mural y extramural por EC sin la utilización de radiaciones ionizantes.
La ERM presenta mejor contraste de los tejidos blandos y mejor diferenciación del edema y colecciones que la tomografía computerizada.
Las secuencias CINE de RM nos van a dar gran información sobre la motilidad intestinal permitiéndonos distinguir segmentos o estenosis fijas,
aperistálticas afectadas por la EC.
Los valores de sensibilidad y especificidad de la ERM para la detección de EC oscilan en un rango del 88 al 98% y del 78 al 100 % respectivamente en diferentes estudios.
RM Enterografía vs RM Enteroclisis
La RM enterografía combina la resolución espacial y temporal de la RM con la ingesta de grandes volúmenes de contraste oral para obtener una adecuada distensión de las asas intestinales.
La administración oral del medio de contraste evita la intubación nasoyeyunal haciendo que la prueba sea menos desagradable para los pacientes,
y mejor aceptada,
pero condiciona que la distensión de asas intestinales sea menor que la obtenida mediante la RM enteroclisis.
No obstante,
múltiples estudios han demostrado que la RM enterografía aporta una precisión diagnóstica similar a la obtenida con la RM enteroclisis.
Preparación del paciente
Para obtener una adecuada distensión de las asas intestinales se pueden utilizar varios tipos de contrastes enterales incluyendo: agua,
metilcelulosa,
manitol o etilenglicol.
Estos agentes actúan impidiendo la resorción de agua por el intestino.
Nuestro protocolo específico de ERM requiere que el paciente haga un ayuno de 6 horas antes de la prueba.
El ayuno va a disminuir la cantidad de residuos intestinales los cuales nos van a impedir la correcta visualización de pólipos o pequeñas masas intestinales.
Nuestro protocolo no incluye una dieta baja en residuos en los días previos a la realización de la prueba.
Una vez en el Servicio de Radiología el paciente ingiere entre 1200-1500 ml de una solución de manitol diluido al 1% en agua.
- Inicialmente nosotros utilizábamos una solución de manitol al 10% pero era mal tolerada por los pacientes que presentaban náuseas,
vómitos,
dolor abdominal y despeños diarreicos.
Con la solución de manitol al 1% no presentan habitualmente mala tolerancia y obtenemos un correcto contraste y distensión de las asas intestinales.
El contraste oral es dividido en alícuotas de 250 ml ingiriendo dos de ellas cada 25-30 minutos.
Debido a que el colon es muy accesible a la colonoscopía no administramos rutinariamente enemas de contraste por vía rectal.
Secuencias de la ERM
Utilizamos un equipo de 1,5 Tesla con bobinas torso array.
Comenzamos consecuencias coronal (figs.
1 y 3) y axial (fig.
2) potenciadas en T2 single-shot-fast espín-echo de todo el abdomen y pelvis para localizar las zonas afectadas y para tener una visión general.
Estas secuencias también permiten valorar estenosis,
engrosamientos murales,
edema,
dilataciones,
adenopatías y cambios inflamatorios en la grasa mesentérica.
La siguiente secuencia que realizamos es una secuencia multifase-multisección coronal SSFP o secuencia CINE de todo el intestino delgado y colon.
Generalmente adquirimos entre 15-20 fases por sección sin apnea.
Estas secuencias permiten valorar la motilidad intestinal para confirmar o descartar estenosis fijas,
segmentos dilatados o adherencias.
Finalmente,
tras la administración de bromuro de hioscina (Buscapina®) intravenoso,
se adquieren secuencias axial (fig.
4) y coronal (fig.
5) en tres dimensiones (3D) con saturación grasa de todo el abdomen y pelvis 25 segundos después de la administración de contraste intravenoso.
En la siguiente tabla se muestran los detalles técnicos de las secuencias del protocolo de ERM que realizamos en nuestras institución.
|
Protocolo de ERM para la Evaluación de la Enfermedad de Crohn
|
|
Secuencia
|
Plano de Imagen
|
TE(msec)
|
TR
(msec)
|
FOV(cm)
|
Grosor de Corte/
Intervalo (mm)
|
Matriz Frecuencia x Fase
|
NEX
|
|
Coronal T2-weighted single-shot fast
spin-echo
|
Coronal
|
1.6
|
3.61
|
48
|
5/1
|
192 x 288
|
1
|
|
Axial T2-weighted single-shot fast
spin-echo
|
Axial
|
1.6
|
3.6
|
47
|
5/1
|
192 x 288
|
1
|
|
Multiphase multisection coronal SSFP
|
Coronal
|
1.4
|
3.3
|
48
|
7/1
|
224 x 224
|
1
|
|
Axial
fat-suppressed three-dimensional (3D)
T1-weighted breath-hold gradient-echo
|
Axial
|
2
|
4
|
48
|
3.2/-
|
320 x 160
|
1
|
|
Coronal fat-suppressed three-dimensional (3D)
T1-weighted breath-hold gradient-echo
|
Coronal
|
2
|
4
|
48
|
3/-
|
320 x 160
|
1
|
Hallazgos de imagen de la ERM
Maglinte y colaboradores propusieron una clasificación basada en la imagen de la EC en cuatro grupos:
Enfermedad inflamatoria activa. Se caracteriza por la presencia de:
- Edema submucoso en la pared intestinal que aparece como un engrosamiento de la pared con aumento de la señal en las secuencias potenciadas en T2.
- Úlceras intestinales que se subdividen en:
-
- Úlceras aftosas: pueden visualizarse como un nidus de alta intensidad de señal rodeado por un anillo de moderada intensidad de señal en la pared intestinal.
- Patrón en empedrado: por coalescencia de úlceras profundas en estadios más avanzados.
- Úlceras transmurales profundas: se manifiestan como lesiones lineales de alta intensidad de señal que protruyen en la pared intestinal (figs.
6 y 7).
- Engrosamiento de la pares intestinal (> de 3 mm) (fig.
8)
- Hiperemia intestinal: se demuestra como intenso realce de la mucosa tras la administración de contraste.
Signo de la diana: se denomina a un realce en capas de la pared intestinal con un realce interno en anillo por hiperemia de la mucosa,
una zona externa de alta intensidad de señal por el realce externo de la capa muscular y la serosa y una zona intermedia de baja intensidad de señal producida por el edema de la submucosa (fig.
9).
- Cambios en el mesenterio:
-
- Signo del peine: se produce por un incremento de la vascularización mesentérica adyacente al asa intestinal (figs.
10-13).
- Proliferación y engrosamiento de la grasa mesentérica alrededor del asa inflamada que separa las asas intestinales (figs.
14 y 15).
Enfermedad perforante. Caracterizada por:
- Ulceras transmurales y fístulas (fig
-
- Las fístulas se localiza más frecuentemente la región perianal (figs.
16 y 17) pero pueden producirse también entre asas intestinales o entre asas intestinales y órganos internos (colon,
estómago,
vejiga,
vagina) (figs.
18-21).
- Las fístulas presentan intenso realce en las secuencias potenciadas en T1 con supresión grasa tras la administración de contraste intravenoso.
- Formación de abscesos (figs.
22 y 23).
- Reacción desmoplática o fibrótica: se produce una formación de una compleja red fibrosa en el mesenterio adyacente al asa inflamada dando una apariencia en estrella (figs.
24 y 25)
Enfermedad fibroestenótica:
Se caracteriza por la obstrucción intestinal debido a la presencia de fibrosis mural.
- El hallazgo más característico es la presencia de una estenosis fija del segmento afecto sin engrosamiento de la pared y signos de inflamación.
Puede visualizarse también dilatación intestinal proximal ha dicha estenosis (fig.
26).
- Los segmentos con fibrosis crónica mostrarán típicamente una baja intensidad de señal en las secuencias potenciadas en T1 y en T2.
- Puede existir:
-
- Pseudodiverticulos en el borde mesentérico de las asas.
- Adherencias peritoneales: asas anguladas con transición abrupta a una zona dilatada sin engrosamiento mural (fig 27 y 28).
Enfermedad reparativa o regenerativa (fig.
29)
Se caracteriza por:
- Atrofia de la mucosa y presencia de pólipos regenerativos.
- Estenosis sin signos de obstrucción.
- Denudación de la mucosa