Actualmente los tumores malignos de la mama se tratan siempre que es posible mediante mastectomía parcial o lumpectomía,
con la consiguiente asimetría o deformidad de la mama.
Las técnicas de cirugía mamaria reconstructiva se continúan desarrollando en la búsqueda de mejorar los resultados estéticos.
Con este objetivo,
se están realizando diferentes estudios basados en la reconstrucción del volumen y las deformidades mamarias postlumpectomías con inyección de células madres o regenerativas derivadas de tejido adiposo autólogo.
En 1987 la sociedad americana de cirugía plástica y reconstructiva recomendó la prohibición de la inyección de células grasas autólogas en la mama por la relativa frecuencia de complicaciones que comprometen el screening del cáncer de mama,
con lo cual la mayor parte de los cirujanos plásticos dejaron de utilizar la técnica.
Sin embargo,
recientemente,
se han realizando estudios que sugieren que dicha técnica es efectiva en la reconstrucción del volumen mamario y que el conocimiento de sus potenciales complicaciones permite mantener una buena sensibilidad de las pruebas de imagen para el screening del cáncer de mama.
A pesar de esto,
una de las principales preocupaciones con la técnica continúa siendo la complejidad del seguimiento radiológico.
Dado el empleo de esta técnica en algunos centros,
entre ellos el nuestro,
hemos decidido hacer una revisión de las diferentes complicaciones que hemos observado y su apariencia radiológica.
Dichas alteraciones incluyen la necrosis grasa,
cicatrices postquirúrgicas,
hematomas/seromas,
y la recidiva tumoral local.
Necrosis grasa:
Los reportes de la incidencia de necrosis grasa tras el injerto de células grasas varían ampliamente,
presentándose generalmente en más del 20% de los casos.
La necrosis grasa resulta de un insulto vascular a las células grasas.
Una cascada de eventos celulares comienza con el daño inicial y resulta en una apariencia variable en pruebas de imagen.
Inicialmente se desarrolla un área de hemorragia en la grasa con infiltración de células inflamatorias.
Subsecuentemente las células grasas sufren necrosis y licuefacción y hay aumento de la vascularización e infiltración por fibroblastos,
linfocitos e histiocitos en la pared del foco de necrosis.
Finalmente el foco de necrosis puede ser reemplazado con una cicatriz o persistir como un quiste oleoso rodeado de tejido fibroso.
Es muy frecuente la calcificación de la pared de los quistes oleosos.
La necrosis grasa suele ser clínicamente silente,
aunque puede palparse como uno o más nódulos lisos y móviles o incluso irregulares con retracción de la piel suprayacente.
La apariencia de la necrosis grasa en las diferentes pruebas de imagen se correlaciona con el grado de fibrosis.
Hallazgos en la mamografía:
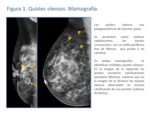
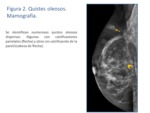
- Quistes oleosos: si hay mínima fibrosis la necrosis grasa aparece como un quiste oleoso.
En la mamografía se presentan como nódulos radiolucentes,
redondeados u ovales,
de bordes circunscritos,
con un anillo fino periférico de fibrosis que puede o no calcificar (Fig.
1 y 2). Ocasionalmente se puede ver un nivel líquido - grasa en el interior del quiste.
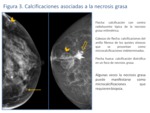
- Calcificaciones: la necrosis grasa suele mostrar calcificaciones curvilíneas en las paredes de los quistes oleosos o calcificaciones de centro radiolucente en la necrosis grasa milimétrica,
por lo que la apariencia mamográfica de los quistes oleoso suele ser inequívocamente benigna,
sin embargo,
las calcificaciones precoces del anillo fibroso o el colapso de un quiste parcialmente calcificado pueden producir una apariencia radiológicamente indeterminada.
Así de forma infrecuente la necrosis grasa se manifiesta como microcalcificaciones pleomórficas agrupadas indiferenciables de malignidad.
También puede presentarse como calcificaciones distróficas (Fig.
3)
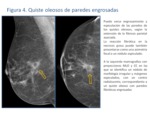
- Asimetrías focales y nódulos focales espiculados: cuando predomina la fibrosis,
la necrosis grasa puede verse como una asimetría focal o como un nódulo espiculado con o sin micro o macrocalcificaciones asociadas.
(Fig.
4)
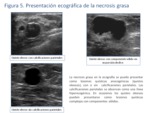
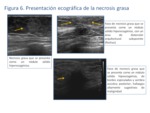
Hallazgos en la ecografía (US):
La apariencia ecográfica de la necrosis grasa depende también del grado de fibrosis asociada.
Así la necrosis grasa se puede presentar como nódulos quísticos anecogénicos con refuerzo posterior,
masas sólidas hiperecogénicas,
lesiones complejas con nódulos murales o contenido ecogénico.
Las lesiones en las que predomina la fibrosis se presentan como nódulos sólidos de bordes espiculados (Fig.
5 y 6).
La ausencia de vascularización en la eco apoya el diagnostico de necrosis grasa pero no es excluyente de malignidad.
Hallazgos en la resonancia magnética (RM):
La apariencia depende,
al igual que en las demás pruebas de imagen,
del grado de fibrosis y de la respuesta inflamatoria asociada.
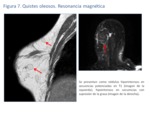
La apariencia variable en la RM incluye quistes oleosos con o sin nivel grasa – liquido y con una pared de grosor variable y nódulos sólidos de bordes mal definidos o espiculados.
La apariencia más común en la RM es la de quiste oleoso,
que se observa como un nódulo redondeado u oval,
hiperintenso en T1 con señal hipointensa en T1 en secuencias con supresión de la grasa (Fig.
7). Puede haber o no un nivel grasa – fluido (Fig.
8).
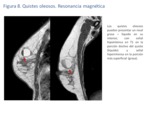
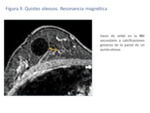
El grosor de la pared de los quistes oleosos depende también del grado de fibrosis asociada (Fig.
9).
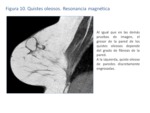
A veces las calcificaciones groseras en las paredes de los quistes pueden verse como áreas de vacío de señal (Fig.
10),
aunque las de pequeño tamaño no suelen identificarse.
Lesiones sin contenido graso macroscópico en las que predomina la fibrosis pueden verse como nódulos de contornos espiculados hipointensos en todas las secuencias.
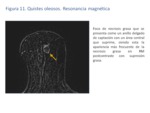
La pared de los quistes oleosos puede realzar en grado variable,
dependiendo del componente inflamatorio asociado,
siendo lo más frecuente un anillo delgado de realce,
siendo infrecuentes las paredes gruesas,
irregulares o espiculadas (Fig.
11 y 12).
El realce puede ser homogéneo o heterogéneo,
con patrón de realce inicial lento,
gradual o rápido,
y una fase tardía variable,
que a veces puede mostrar incluso curvas de lavado precoz (curvas tipo 3).
Generalmente la captación se reduce con el tiempo,
al disminuir el componente inflamatorio.
Cuando la necrosis grasa no puede ser establecida en base a los hallazgos de imagen se debe realizar biopsia con confirmación histológica.
Cicatrices postquirúrgicas:
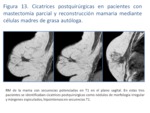
Las cicatrices postquirúrgicas se suelen ver como lesiones de morfología irregular y márgenes espiculados en todas las pruebas de imagen.
En la US pueden presentar sombra acústica posterior y en la RM suelen ser hipointensas en secuencias T1 (Fig.
13),
con una señal variable en T2,
y un realce también variable dependiendo del componente inflamatorio asociado.
En algunos casos deben ser biopsiadas para diferenciarlas de la patología tumoral.
Hematomas/seromas:
Tras la reconstrucción mamaria mediante células madre de grasa autóloga,
se pueden producir,
como tras cualquier procedimiento invasivo de la mama,
hematomas/seromas.
En la mamografía se presentan como masas de bordes circunscritos,
aunque algunas veces pueden mostrar bordes mal definidos.
En la US los hematomas agudos tienen una ecogenicidad elevada,
mientras que en las fases subaguda y crónica se presenta como colecciones complejas con septos y contenido ecogénico.
Los seromas pueden presentarse como colecciones anecogénicas,
en algunos casos con septos en su interior.
En la RM los hematomas varían de señal de acuerdo a su evolución y en la fase subaguda puede mostrar realce parietal secundario al componente inflamatorio asociado.
De forma características los hematomas/seromas disminuyen de tamaño con el tiempo.
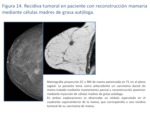
Recidiva tumoral:
Se suelen presentar como nódulos con los clásicos hallazgos en mamografía,
US y RM que resultan sospechosos de malignidad (bordes no circunscritos,
generalmente espiculados en todas las pruebas de imagen,
sombra acústica posterior y disposición antiparalela en la US y curvas de realce sospechosas en la RM) (Fig.
14).
Se deben diferenciar de las cicatrices postquirúrgicas y la necrosis grasa con predominio fibrótico.