La tuberculosis (TBC) es una infección que se transmite por vía aérea, causada por una micobacteria,
Micobacterium tuberculosis.
Es la causa más frecuente de mortalidad en el mundo por enfermedades infecciosas.
Según la OMS,
2 millones de personas mueren de TBC cada año y 6 millones desarrollan la enfermedad activa.
De hecho,
se considera portadora (enfermedad latente) a 1/3 de la población mundial.
La incidencia de esta enfermedad ha vuelto a resurgir en países no endémicos,
debido principalmente a la inmigración,
la epidemia HIV y la resistencia a fármacos antituberculosos.
Los órganos afectados por la infección son muy variados,
aunque la afectación más frecuente es pulmonar.
Podemos encontrarnos manifestaciones en el sistema nervioso central (meningitis),
sistema músculo-esquelético,
aparato genitourinario,
tracto gastrointestinal,
corazón (pericarditis,
miocardio),
sistema linfático (adenopatías),
etcétera.
Es más frecuente que encontremos esta diseminación extrapulmonar en población inmunodeprimida.
Hallazgos radiológicos en la TBC abdominal:
Es la localización extrapulmonar más frecuente.
Generalmente se produce mayor afectación de los órganos sólidos que de la víscera hueca.
En esta revisión veremos las manifestaciones en los siguientes aparatos/ sistemas:
- Genitourinario.
- Sistema linfático.
- Peritoneo.
- Tracto gastrointestinal.
- Hepatoesplénico.
- Glándulas adrenales.
1.- APARATO GENITOURINARIO
Es la manifestación clínica más frecuente de TBC extrapulmonar (20 %).
Puede producirse tanto por diseminación hematógena (a riñones,
próstata,
vesículas seminales) como por contigüidad (vejiga,
epidídimo).
Los síntomas más frecuentes que produce son disuria y polaquiuria.
El urocultivo puede ser normal.
Dentro del aparato genitourinario,
explicaremos la afectación del riñón,
uréter,
vejiga y el aparato genital tanto masculino como femenino.
- Riñón:
La infección desencadena la formación de pequeños granulomas corticales.
En pacientes con la inmunidad celular intacta hay una inhibición de la duplicación bacteriana,
que puede confinar el desarrollo de la enfermedad durante años,
hasta que se produzca un descenso de la inmunidad.
En el 75% de los casos la afectación es unilateral.
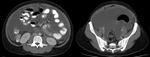
Hallazgos radiológicos:
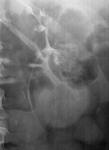
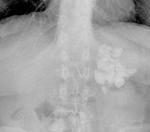
- En la urografía intravenosa veremos defectos de repleción en los sistemas colectores por la formación de detritus caseoso.
Constituye el hallazgo más precoz,
con cálices de aspecto “apolillado” secundario a la necrosis papilar,
con aparición de calcificaciones anulares en el sistema colector (Fig. 1).
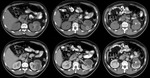
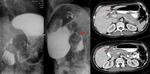
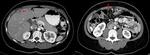
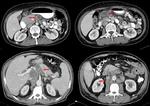
- En la tomografía computarizada (TC),
el hallazgo más frecuente es la calcificación renal (50 %) (Fig. 2,
Fig. 4).
En fases más avanzadas puede aparecer cavitación del parénquima,
que comunica con el sistema excretor,
formando en el estudio con contraste endovenoso colecciones del mismo de contornos mal definidos (Fig. 3,
Fig. 4).
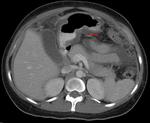
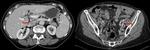
Las estenosis de los infundíbulos caliciales pueden aparecer de forma directa o por plegamiento de la pelvis,
ocasionando una opacificación incompleta del cáliz (“cáliz fantasma”), hidronefrosis de márgenes irregulares,
con defectos de repleción,
hidrocaliosis, cicatrices y adelgazamiento cortical (Fig. 3).
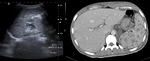
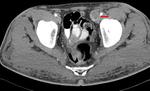
En una fase terminal,
aparecen grandes calcificaciones de distribución lobar,
(autonefrectomía tuberculosa),
y riñón mástic (anulado funcionalmente) (Fig. 5).
En resumen,
se puede definir una secuencia temporal que comienza con la formación del granuloma→ necrosis papilar caseosa → cavitación parenquimatosa→ cicatrización y calcificación→ disfunción.
Debemos hacer el diagnóstico diferencial con otras entidades: pielonefritis crónica, pielonefritis xantogranulomatosa,
necrosis papilar,
riñón en esponja,
divertículo calicial,
carcinoma de células renales y carcinoma urotelial.
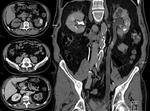
- Uréter:
Se encuentra afectado casi en el 50% de los pacientes con TBC renal.
Sobre todo en el tercio distal,
con preferencia por las zonas de estrecheces anatómicas.
Se produce un engrosamiento de sus paredes y realce mural con estenosis,
dando una imagen del uréter en “dientes de sierra”.
Si hay progresión,
se identifica el uréter en “sacacorchos”,
caracterizado por la alternancia de estenosis,
acortamientos,
defectos de repleción o calcificaciones parietales (Fig. 4).
El diagnóstico diferencial incluye litiasis,
ureteritis quística,
calcificaciones por esquistosomiasis,
uroteliomas múltiples.
- Vejiga:
La principal consecuencia de su afectación es la disminución de su capacidad de repleción.
En un estudio de imagen podremos ver engrosamiento parietal,
úlceras,
defectos de repleción.
En la enfermedad avanzada la veremos deformada,
reducida de tamaño con cicatrices y calcificaciones (menos frecuentes que en el riñón).
Puede existir reflujo por rigidez del orificio ureteral.
En el diagnóstico diferencial incluimos la esquistosomiasis,
secuelas tras tratamiento con ciclofosfamida u otros fármacos,
efectos de la radioterapia y carcinoma vesical con calcificaciones.
- Genital:
La localización más frecuente es tubárica (90%).
Puede ocasionar salpingitis bilateral,
adherencias y en ocasiones deformidad de la cavidad endometrial.
Un absceso tuboovárico que atraviesa el peritoneo hasta el compartimento extraperitoneal es sugestivo de infección tuberculosa.
La localización más frecuente son las vesículas seminales y la próstata.
Podemos encontrar calcificaciones prostáticas en el 10 % de los casos.
En un estudio de TC pueden aparecer focos hipodensos secundarios a necrosis caseosa e inflamación.
En resonancia magnética (RM) podemos encontrar áreas estrelladas hipointensas en secuencias potenciadas en T2.
El diagnóstico diferencial incluye abscesos piógenos,
no tuberculosos.
La afectación de testes y epidídimos es más rara,
con hallazgos inespecíficos en la imagen.
2.- SISTEMA LINFÁTICO
Las adenopatías constituyen el hallazgo más frecuente (55-65%) en la infección tuberculosa. Los grupos más frecuentemente afectados son los peripancreáticos y mesentéricos (Fig. 6).
El 50% de las adenopatías se muestran en la TC aumentadas de tamaño,
con un centro hipodenso y realce periférico tras la administración de contraste endovenoso.
Otros patrones de presentación en imagen son en forma de conglomerado adenopático de atenuación mixta,
o de atenuación homogénea (Fig. 7,
Fig. 8).
Dadas las múltiples etiologías que producen aumento del tamaño ganglionar en el abdomen,
el diagnóstico diferencial es amplio,
incluyendo metástasis,
linfoma,
enfermedad de Whipple,
o infección por otras micobacterias.
3.- PERITONEO
Constituye una afectación poco frecuente,
difícil de valorar por tener unos hallazgos de imagen inespecíficos.
Suele ser primaria (por diseminación hematógena),
pero puede ser secundaria a ruptura de una adenopatía,
a afectación gastrointestinal o por afectación tubárica.
Clasificamos la peritonitis en tres tipos principales,
aunque se pueden solapar:
- Húmeda (wet): el 90%.
En los estudios de imagen aparece una importante ascitis,
ya sea libre o loculada.
En la TC es un líquido ligeramente hiperdenso (20-45 UH) debido a su alto contenido proteico y celular (Fig. 9).
- Fibrótica: 60%.
Cursa con la presencia de “omental cake”,
con formación de masas mesentéricas y omentales de baja atenuación y con nódulos de partes blandas de pequeño tamaño (Fig. 10).
Puede ocasionar estenosis de las asas intestinales.
- Seca (dry): 10%.
Cursa con adherencias fibrosas.
Engrosamiento del mesenterio,
del epiplón y pequeños nódulos peritoneales que realzan con CIV.
En el diagnóstico diferencial incluiremos carcinomatosis peritoneal,
peritonitis no tuberculosas,
mesotelioma.
4.- TRACTO GASTROINTESTINAL
Es una afectación rara.
Se centra sobre todo en la región ileocecal (90%),
seguida por el yeyuno,
por la mayor cantidad de tejido linfoide en estas localizaciones.
Consiste principalmente en un engrosamiento mural,
típicamente concéntrico.
Asimismo puede aparecer retracción del ciego o estenosis ileal.
Si existe obstrucción,
ésta puede ser debida a estenosis en la pared o por compresión extrínseca por conglomerados adenopáticos.
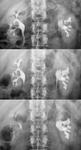
- En el estudio baritado,
la manifestación más precoz es el edema valvular con espasmo e hipermotilidad.
Podemos describir varios signos:
- Signo de Fleischner: íleon terminal estrechado con válvula muy abierta.
- Signo de Stierlin: íleon terminal estrecho con rápido vaciamiento a un ciego rígido y acortado.
- Con doble contraste: podemos observar úlceras superficiales lineales o estrelladas,
con márgenes sobreelevados.
Las úlceras aftosas también se ven en fases precoces,
siguiendo la orientación de los folículos linfoides (es decir,
longitudinales en íleon terminal y transversas en el colon).
La TBC avanzada puede aparecer como una estenosis anular “en servilletero”,
con un ciego de morfología cónica traccionado fuera dela FIDpor la retracción del mesocolon.
Con el tiempo identificaremos una válvula rígida e incompetente.
En otros segmentos más proximales del tracto digestivo,
su afectación menos frecuente se atribuye a la propiedad bactericida del ácido gástrico y la escasez de tejido linfoide.
- Esófago: suele manifestarse como una compresión extrínseca por adenopatías.
- Estómago: simula una úlcera péptica en la zona antral (Fig. 11 y Fig. 12).
- Intestino proximal: engrosamiento de pliegues mucosos,
inespecífico.
La presentación clínica es también inespecífica,
con vómitos,
dolor abdominal o pérdida de peso.
Se debe sospechar en pacientes con factores de riesgo,
no respondedores a la terapia antiulcerosa y en jóvenes.
El diagnóstico diferencial lo haremos con la ileítis terminal,
Enfermedad de Crohn,
neoplasia,
linfoma,
giardiasis,
amebiasis y yersinia.
5.- HEPATOESPLÉNICO
Se puede ver en pacientes con enfermedad diseminada.
Tiene dos patrones de presentación:
- Micronodular/ miliar: múltiples focos que pueden no verse en la TC, hipodensos,
de 0.5 a 2 mm.
En la ecografía el parénquima se ve hiperecogénico.
Suele asociarse a TBC miliar pulmonar.
- Macronodular/ tuberculoma: infrecuente.
En la TC aparecen como lesiones hipodensas de 1-3 cm,
de márgenes mal definidos,
con realce periférico.
Pueden asociar organomegalia (Fig. 13).
En RM los tuberculomas son hipointensos en T1,
hiperintensos en T2,
con realce periférico de contraste.
Con realce periférico.
La calcificación del tuberculoma dará lugar al granuloma calcificado.
En el diagnóstico diferencial incluimos: Micronodular→ metástasis múltiples,
abscesos fúngicos,
sarcoidosis y linfoma.
Macronodular→ metástasis,
neoplasia primaria o absceso piógeno.
6.- GLÁNDULAS ADRENALES
También es una afectación infrecuente.
Se demuestra en el 6% de los pacientes con TBC activa.
En un estudio de autopsias,
las glándulas adrenales eran el 5º órgano afectado de TBC extrapulmonar tras los riñones,
el hígado,
el bazo y el hueso.
Puede presentarse de forma uni o bilateral,
asimétrica,
con cuadro clínico de tipo addisoniano que aparece en la enfermedad avanzada,
con atrofia glandular.
En la TC podemos ver glándulas aumentadas de tamaño,
con áreas hipodensas de necrosis +/- calcificaciones puntiformes (Fig. 14).
Hacemos el diagnóstico diferencial con metástasis,
hemorragia y neoplasia adrenal primaria.
BIBLIOGRAFÍA
- Felipe Robledo-Ogazón,
Juan Mier y Díaz,
Aldo Alvarado-Aparicio,
Adriana Vargas.
Estenosis duodenal secundaria a tuberculosis.
Presentación de un caso y revisión de la literatura.
Cir Ciruj 2003; 71: 475-478.
- Gülgün Engin,
Bülent Acunas,
Gülden Acunas,
Mehtap Tunaci.
Imaging of Extrapulmonary Tuberculosis.
RadioGraphics 2000; 20:471–488.
- Haydee Buluran Flores,
Felix Zano,
Ena Lyn Ang,
Norberto Estanislao.
Duodenal tuberculosis presenting as gastric outlet obstruction: A case report.
World J Gastrointest Endosc 2011 January 16; 3(1): 16-19.
- Inder Gupta,
Ashok Parihar,
Ghanshyam Dev,
Zahid GilIani.
Duodenal Tuberculosis.
JK Science,
Vol.
3 No.3,
July-September 2001.
- Joshua Burrill,
Christopher J.
Williams,
Gillian Bain,
Gabriel Conder,
Andrew L.
Hine,
Rakesh R.
Misra.
Tuberculosis: A Radiologic Review.
RadioGraphics 2007; 27:1255–1273.
- Michael S.
Gibson,
Michael L.
Puckett,
Mark E.
Shelly.
Renal Tuberculosis.
RadioGraphics 2004; 24:251–256.
- Mukesh G.
Harisinghani,
Theresa C.
McLoud,
Jo-Anne O.
Shepard,
Jane P.
Ko,
Manohar M.
Shroff,
Peter R.
Mueller.
Tuberculosis from Head to Toe.
RadioGraphics 2000; 20:449–470.
- P.
Dargan,
S.
Sinha,
N.
Singh,
B.
K.
Jain,
U.
K.
Shrivastava.
Gastroduodenal Tuberculosis: A Report Of Three Cases And Review Of Literature.
The Internet Journal of Gastroenterology.
2005 Volume 4 Number 1.