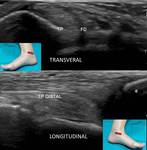
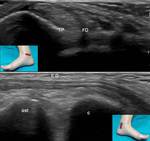
PRINCIPALES INDICACIONES DEL ESTUDIO ECOGRÁFICO DEL TOBILLO.
1- Descartar derrame articular en la articulación tibioastragalina.
2- Patología tendinosa de los distintos compartimentos del tobillo (anterior,
medial,
lateral y posterior).
3- Valoración de lesiones ligamentosas.
4- Caracterización de masas.
5- Localización de cuerpos extraños.
6- Bursitis preaquílea y retroaquílea.
COMPARTIMENTOS
A- COMPARTIMENTO ANTERIOR.
Posición para la exploración:
Decúbito supino con la rodilla en flexión y el pie con la superficie plantar apoyada sobre la camilla.
Estructuras a valorar:
El receso articular anterior,
los tendones del tibial anterior,
el extensor largo del primer dedo y extensor común de los dedos,
la arteria tibial anterior,
el nervio tibial anterior y el ligamento tibioperoneo anteroinferior.
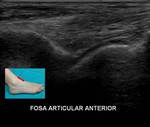
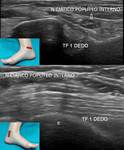
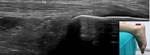
1- Receso articular anterior:
Se explora para determinar si existe derrame articular,
engrosamiento sinovial o cuerpos libres.
Es necesario evaluarlo en corte sagital (Fig. 1) y parasagital externo ya que algunos pequeños derrames podrían estar limitados exclusivamente a dicha localización.
En condiciones normales puede existir una pequeña cantidad de líquido (hasta 3 mm de espesor).
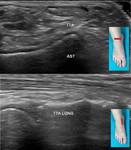
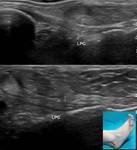
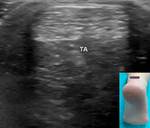
2- Tendón del tibial anterior:
Se inserta en la 1ª cuña y base del 1er metatarsiano.
Tiene vaina sinovial propia.
Es el de mayor tamaño de los del compartimento anterior y el situado más internamente (Fig. 2).
3- Tendón del extensor largo del primer dedo:
Se inserta en la base de la falange distal del primer dedo.
Tiene vaina sinovial propia. El vientre muscular alcanza un nivel más inferior por lo que no hay que malinterpretar la hipoecogenicidad del músculo como tenosinovitis.
Se sitúa externamente y próximo con respecto al tendón del tibial anterior (Fig. 3).
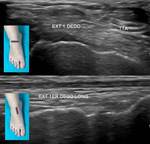
4- Tendón del extensor largo común de los dedos:
Se encuentra separado de los tendones anteriores por la arteria y el nervio tibial anterior.
Los tendones del músculo extensor común de los dedos se separan insertándose en la base de las falanges distal y media del 2º al 5º dedos.
Tienen una vaina sinovial común (Fig. 4).
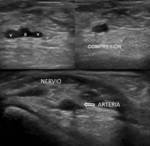
5- Paquete vásculo-nervioso tibial anterior:
Se sitúa en una posición más profunda y lateral con respecto al tendón extensor largo del primer dedo.
Consta de la arteria tibial anterior que se continúa como arteria dorsal del pie,
con una vena a cada lado,
y el nervio tibial anterior (Fig. 5).
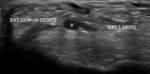
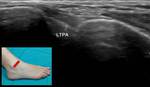
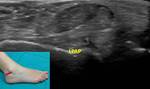
6- Ligamento tibioperoneo anteroinferior:
Se dirige desde el margen lateral del maléolo peroneo hasta la tibia.
Sigue un trayecto descendente desde la tibia al peroné,
por lo que para visualizarlo hay que realizar un corte en un plano axial oblicuo,
en una posición superomedial al maléolo externo (Fig. 6).
B- COMPARTIMENTO MEDIAL.
Posición para la exploración
En decúbito supino,
pero rotando la cadera hacia fuera o girando parcialmente el cuerpo hacia el lado homolateral.
Estructuras a valorar:
De anterior a posterior nos encontramos con las siguientes estructuras: tendón tibial posterior,
tendón del flexor común de los dedos,
arteria y venas tibiales posteriores,
nervio ciático-poplíteo interno y el tendón del flexor largo del 1er dedo.
En cuanto a las estructuras ligamentosas hay que valorar el ligamento deltoideo.
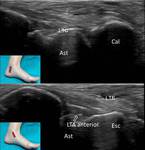
1- Tendón del tibial posterior
Se inserta abriéndose como un abanico en el escafoides y borde plantar de los huesos del tarso.
Es el tendón más grande del compartimento medial duplicando en tamaño al tendón flexor común de los dedos.
A la altura del escafoides se suele observar un engrosamiento leve y disminución de su ecogenicidad debido a la forma de inserción.
También es frecuente encontrar una pequeña cantidad de líquido en su vaina tendinosa por debajo del maléolo interno.
En ocasiones se encuentra un escafoides accesorio en su porción distal (Fig. 7).
Es un estabilizador principal del pie.
2- Tendón flexor común de los dedos
Se inserta en la base de las falanges distales de los dedos 2º al 5º,
en su cara plantar.
Su espesor es ½ a 2/3 del espesor del tendón del tibial posterior.
Su afectación patológica es rara (Fig. 8).
3- Paquete neurovascular
Lo componen la arteria y venas tibiales posteriores y el nervio ciático poplíteo interno.
Los fascículos nerviosos hipoecoicos rodeados de tejido conjuntivo hiperecoico dan al nervio un aspecto como en panal de abejas en un corte transverso.
En un corte longitudinal presenta una configuración fascicular más grosera que la de los tendones (Fig. 9).
4- Tendón flexor largo del 1er dedo
Se inserta en la falange proximal del 1er dedo en su cara plantar.
En muchos casos existe una comunicación entre la vaina del tendón y la articulación del tobillo,
por lo que la presencia de líquido en la vaina puede ser secundaria a derrame en la articulación del tobillo y no a tenosinovitis (Fig. 9).
4- Ligamento deltoideo.
La flexión dorsal con eversión del tobillo es la mejor postura para evaluarlo.
Comenzando la exploración en el plano coronal a nivel del maléolo interno se precia el componente tibiocalcáneo (Fig. 10). Rotando la porción distal hacia delante aparecen el componente tibioescafoideo, más superficial y el componente tibioastragalino anterior, más profundo (Fig. 10).
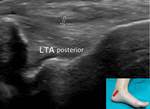
Rotando el extremo distal del transductor hacia atrás con el pie en dorsiflexíon aparece el tibioastragalino posterior (Fig. 11).
C- COMPARTIMENTO LATERAL
Posición para la exploración.
Decúbito supino con la rodilla en flexión y el pie con la superficie plantar apoyada sobre la camilla,
rotando internamente el pie.
Estructuras a valorar:
Tendones peroneos,
el peroneo lateral largo y el corto,
y el complejo ligamentoso lateral,
compuesto por los ligamentos peroneo-astragalino anterior,
peroneo-calcáneo y peroneo-astragalino posterior.
Complejo ligamentoso lateral.
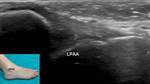
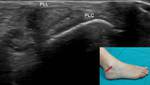
1- Ligamento peroneo astragalino anterior:
Presenta una trayectoria horizontal con respecto a la superficie de apoyo del pie.
Se dirige desde el maléolo peroneo al margen anterolateral del astrágalo.
La anisotropía hace que presente un aspecto hipoecoico homogéneo,
pero inclinando el transductor hasta una posición paralela a las fibras se elimina este efecto y aparece hiperecoico.
Su espesor es de unos 2 mm (Fig. 12).
2- Ligamento peroneo calcáneo:
Tiene una disposición profunta con respecto a los tendones peroneos en el área inframaleolar.
La visualización del segmento proximal del ligamento mejora con la flexión dorsal del pie (Fig. 13).
3- Ligamento peroneo astragalino posterior:
No es habitual explorarlo (Fig. 14).
Tendones peroneos
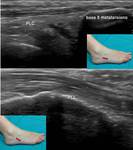
1- Peroneo lateral corto:
A la altura de la porción distal del peroné,
el músculo y el tendón del peroneo lateral corto ocupan una posición anteromedial con respecto al tendón del peroneo lateral largo (Fig. 15). Posiblemente por ocupar esta posición entre el peroneo largo y el peroné, es más propenso a afectarse por distintos procesos patológicos,
como la rotura,
tenosinovitis,
tendinosis, subluxación y luxación.
Se inserta en la cara plantar del 5º metatarsiano (Fig. 16).
2- Peroneo lateral largo:
La unión miotendinosa del peroneo lateral largo se encuentra más arriba que la correspondiente al peroneo lateral corto (Fig. 15).
Se inserta en la cara plantar del cuneiforme interno y base del primer metatarsiano (Fig. 16).
En ocasiones se observa un sesamoideo en el interior del tendón (os peroneo).
La presencia de un tendón accesorio en la cara posterior del peroné se considera una variante normal.
Se denomina “músculo peroneo accesorio” o “peroneo quartus”.
Nace del peroneo lateral corto y se inserta en la cara externa del calcáneo a la altura de la eminencia retrotroclear.
D- COMPARTIMENTO POSTERIOR.
Posición para la exploración:
El paciente se coloca en decúbito prono con el pie colgando sobre el borde de la camilla de exploración.
La dorsiflexión reduce el artefacto de anisotropía y mejora la visualización del tendón de Aquiles.
Estructuras a valorar:
Además del tendón de Aquiles,
otras estructuras a valorar son el tendón del delgado plantar,
la bursa retrocalcánea o preaquílea y la almohadilla grasa de Kager.
1- Tendón de Aquiles:
Formado por la convergencia de los tendones de los gastronecmios interno,
externo y el sóleo.
Se inserta en la cara posterior del calcáneo (Fig. 17) .
Es el tendón más grande del cuerpo.
Su espesor es de 5-6 mm.
Carece de vaina sinovial verdadera,
por lo que en condiciones normales no se observa líquido adyacente al mismo.
Está rodeado de un paratenón de tejido conectivo vascularizado.
Transversalmente presenta una morfología elíptica aplanándose cerca de su inserción (Fig. 18) .
El borde anterior es plano o cóncavo.
Cualquier convexidad que no sea ligera es anómala.
2- Tendón del delgado plantar:
El delgado plantar se origina en la cara externa del fémur y discurre en dirección oblícua sobre la región poplítea continuándose como un tendón delgado entre el vientre muscular del gemelo interno y el músculo sóleo (Fig. 19).
Se sitúa en contacto directo con la cara interna del tendón de Aquiles y es más evidente cuando el tendón de Aquiles está desgarrado.
Se inserta en el calcáneo.
Está ausente en el 20% de la población.
2- Bursa retrocalcánea o preaquílea:
Entre el tendón de Aquiles y la tuberosidad postero-superior del calcáneo.
Fisiológicamente puede contener una pequeña cantidad de líquido (unos 3 mm) (flecha en Fig. 20).
3- Bursa retroaquílea:
Superficial a la porción distal del tendón de Aquiles.
Es importante deslizar el transductor sobre una gruesa capa de gel para poder visualizarla y no desplazar el líquido de ella.
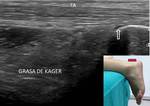
4- Almohadilla grasa de Kager:
Compuesta de tejido adiposo que se sitúa entre el receso articular posterior del tobillo y el tendón de Aquiles (Fig. 20).