El síndrome aórtico agudo (SAA) se define como todo dolor torácico de duración inferior a dos semanas secundario a un grupo de condiciones patológicas que comprometen la pared aórtica y que son clínicamente indistinguibles entre sí,
comprende: la disección aórtica clásica y la disección atípica: el hematoma intramural y la úlcera aterosclerótica penetrante.
Dentro de estas entidades,
la disección aórtica es,
con diferencia,
la causa más común de emergencias aórticas.
El SAA afecta predominantemente a hombres entre la 6° y 7° décadas de la vida,
con una prevalencia hombre-mujer de 2:1.
La hipertensión constituye el principal factor de riesgo para el desarrollo de la forma clásica de presentación,
encontrándose también entre los factores de riesgo,
aunque con una importancia mucho menor,
las anomalías de la válvula aórtica,
algunas colagenopatías como el síndrome de Marfan o la enfermedad de Enler-Dahnlos,
el embarazo,
la aortitis,
el consumo de cocaína y la iatrogenia durante procedimientos endovasculares.
Por otro lado,
la ateroesclerosis constituye el principal factor de riesgo en las formas de presentación atípica,
que a su vez comprometen predominantemente a hombres por encima de los 70 años.
La principal manifestación clínica es el dolor torácico,
que estará presente en el 96% de los casos,
mismo que presentará características lancinantes,
aparición brusca y localización centrotorácica o interescapular,
según estén afectadas la aorta ascendente o descendente respectivamente,
puede irradiar a mandíbula,
miembros superiores,
epigastrio,
abdomen o miembros inferiores, conforme progresa la afectación a lo largo del vaso.
Así mismo,
el dolor puede acompañarse de otros signos y síntomas propios del compromiso de ramas aórticas,
tales como: dolor torácico secundario a isquemia miocárdica,
síntomas neurológicos y ACV o dolor en miembros superiores, como consecuencia de compromiso de troncos supraaórticos,
dolor abdominal por isquemia intestinal,
oliguria o anuria por afectación de arterias renales o dolor en miembros inferiores por extensión ilíaca.
Existen también manifestaciones clínicas derivadas de la aparición de complicaciones tales como hemotórax,
hemopericardio con o sin taponamiento cardíaco,
hemomediastino o compromiso de la arteria pulmonar izquierda.
Debido a su alta mortalidad,
este grupo de patologías requiere un diagnóstico expedito y certero que conduzca a un tratamiento rápido,
motivo por el cual la tomografía computarizada (TC),
se ha constituido como la modalidad diagnóstica de elección,
dada su rapidez,
disponibilidad casi universal,
alta resolución espacial,
sensibilidad y especificidad cercanas al 100% y dado que ofrece el beneficio añadido de permitir valorar posibles complicaciones asociadas,
tanto torácicas como extratorácicas,
lo que la convierte en una prueba muy rentable. Otras técnicas de imagen como la RM y la ecocardiografía pueden ser empleadas en casos especiales como el embarazo y la infancia,
éstas ofrecen la ventaja de no irradiar al paciente y la posibilidad de valoración funcional de cavidades cardíacas y aorta,
teniendo en contra el tiempo que requieren para su realización,
una menor resolución espacial y,
en el caso específico de la ecocardiografía,
ser una técnica operador dependiente.
Existen diversos sistemas de clasificación que pueden emplearse en el SAA,
siendo el de Stanford,
el más difundido y utilizado a nivel mundial,
éste establece dos tipos de afectación: Stanford tipo A,
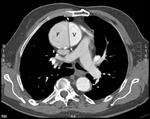
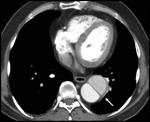
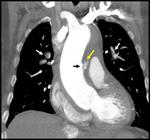
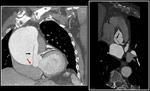
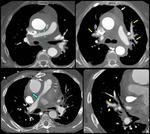
para aquellos casos en los que existe compromiso de la aorta ascendente (Fig. 1 ) y Stanford tipo B para aquellos pacientes que presentan patología en aorta descendente (Fig. 2),
para cuya división se toma siempre como punto de referencia la localización del daño de la pared aórtica respecto a la salida de la arteria subclavia izquierda.
Esta clasificación además de un mero uso teórico,
es de gran relevancia en el manejo de la patología.
PROTOCOLO DE ESTUDIO POR TC:
El estudio del SAA mediante TC debe realizarse en tres fases: sin contraste,
y arterial y venosa tras la administración de contraste,
el área a abarcar debe extenderse desde la región supraclavicular hasta el borde inferior de la sínfisis púbica,
de esta forma podrá valorarse toda la aorta,
sus ramas y la presencia de complicaciones tanto torácicas como extratorácicas.
En los casos en los que se sospeche disección tipo A,
puede resultar de gran utilidad la realización del estudio con sincronización cardíaca,
pues esta herramienta nos permitirá eliminar el artefacto de pulsatilidad,
obteniendo así una imagen mucho más clara,
que permitirá ser más precisos en la valoración del área valvular y coronaria.
DISECCION AORTICA CLASICA:
Es la consecuencia del desgarro de la íntima aórtica,
lo que trae como consecuencia el paso de sangre desde la luz aórtica a un falso conducto (luz falsa) situado entre la íntima y la media con el consiguiente desplazamiento del endotelio vascular hacia la luz aórtica.
a.
TC sin contraste:
Puede establecer el diagnóstico hasta en un 50 % de los casos.
En esta fase el hallazgo característico será la identificación de calcificaciones desplazadas hacia el interior de la luz aórtica,
signo que puede presentarse también en los casos de aneurisma aórtico con trombo mural calcificado.
b. TC con contraste:
El signo típico de la disección aórtica clásica es la presencia de dos luces aórticas separadas por un colgajo o flap intimal (Fig. 1 ),
que no es más que una línea hipodensa que representa la íntima desplazada hacia el interior de la luz aórtica verdadera y situada entre ésta y la luz falsa (Table 1) .
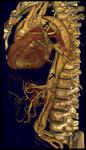
Este flap tiende a adquirir una morfología espiroidea a lo largo del vaso (Fig. 3 ).
Otros hallazgos que pueden identificarse son el signo de la telaraña y el signo del pico.
El primero representa la presencia de pequeñas líneas hipodensas e irregulares que van desde la pared externa de la luz falsa hasta el flap intimal,
a manera de puentes, y que traducen pequeños fragmentos de íntima y media desgarrados.
El segundo signo se presenta cuando el flap adopta una forma cóncava hacia la luz verdadera,
lo que condiciona la formación de un ángulo agudo en el sitio de convergencia del flap intimal y la pared de la luz falsa.
HEMATOMA INTRAMURAL:
Representa una de las formas atípicas de disección,
en ella no existe lesión de la íntima que sirva de puerta de entrada de la sangre al interior de la pared,
en su lugar se presenta una hemorragia aórtica intraparietal contenida,
que se origina como consecuencia del sangrado de los vasa-vasorum.
a.
TC sin contraste:
Se identifica la presencia de un engrosamiento de la pared aórtica que adquiere una morfología de circular o de semiluna hiperdensa respecto a la luz aórtica y que representa el hematoma mural.
b.
TC con contraste:
El hematoma se identificará como una semiluna mural hipodensa respecto a la luz aórtica llena de contraste.
Comúnmente presenta un borde interno liso,
pues se encuentra contenido por la íntima y adquiere una morfología no espiroidea en el estudio longitudinal del vaso,
a diferencia de la disección clásica (Fig. 4 )
ULCERA AÓRTICA PENETRANTE:
Se define como la ulceración de una placa de ateroma que va más allá de la lámina elástica interna con la consiguiente formación de un hematoma intramural. La úlcera aórtica penetrante puede evolucionar hasta producir pseudoaneurismas,
disección o rotura de la pared.
a.
TC sin contraste:
En la mayoría de los casos puede identificarse una afectación difusa y severa por ateroesclerosis,
con un área focal de irregularidad parietal que asocia la presencia de una semiluna hiperdensa por encima o por debajo de la lesión y que corresponde al hematoma intramural.
Pueden verse también calcificaciones alrededor de la solución de continuidad parietal que constituirá la puerta de entrada de sangre a la pared.
b.
TC con contraste:
En el estudio con contraste se identificará la placa ateromatosa con una solución de continuidad que constituirá la puerta de entrada de sangre a la pared,
cercana a la cual se identificará la presencia de salida activa de contraste que alimenta el hematoma intramural (Fig. 5 ). Si se ha producido rotura mural puede verse también salida activa de contraste a los espacios adyacentes (mediastino,
pericardio,
espacio pleural).
COMPLICACIONES:
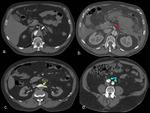
En todas las formas de presentación del SAA es importante valorar la presencia de complicaciones asociadas,
como extensión de la afectación al plano valvular (Fig. 6), que puede originar insuficiencia aórtica,
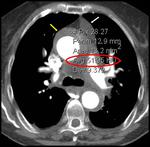
compromiso de las ramas de la aorta con la consiguiente hipoperfusión de los órganos (torácicos o extratorácicos) o extremidades irrigados por el vaso afecto (Fig. 7) Dentro de este apartado,
merece mención especial la afectación de las arterias coronarias originando síndromes coronarios agudos asociados.
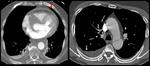
Otra complicación a tener en cuenta la constituye la rotura de la aorta a los espacios adyacentes,
lo que originará hemopericardio,
hemotórax y/o hemomediastino secundario (Fig. 8). Una complicación rara,
aunque posible,
la constituye la disección de la vaina de las arterias pulmonares secundaria a hematoma mediastínico (Fig. 9).
MANEJO TERAPEUTICO:
Existen diversas alternativas terapéuticas en el manejo de este síndrome,
éstas comprenden espectros que van desde el tratamiento médico conservador hasta opciones quirúrgicas,
dentro de las cuales la radiología intervencionista puede jugar un importante papel.
a.
Tratamiento Quirúrgico:
Indicado en todos los casos de disección Tipo A de Stanford y en los casos de las tipo B que se presenten con rotura aórtica o hipoperfusión visceral por compromiso de ramas viscerales.
b.
Tratamiento Médico:
Indicado en las disecciones tipo B de la clasificación de Stanford que no presenten ninguna de las complicaciones citadas en el apartado anterior.
c.
Manejo Endovascular:
C.1 DISECCIÓN DE AORTA
Existen diversas opciones terapeúticas endovasculares en la disección aórtica desde los stents con ramas,
fenestración de aorta,
colocación de endograft aórticos o,
en ciertos casos,
la combinación de ambos procedimientos.
C.2 HEMATOMA INTRAMURAL.
Se recomienda el uso de stent graft debido a que suelen ser pacientes de mayor edad y comorbilidad asociadas con elevado riesgo quirúrgico.
C.3 ÚLCERA ATEROESCLERÓTICA PENETRANTE
Muy parecida en sus indicaciones al hematoma intramural,
siendo el stent graft el tratamiento más apropiado.
PAPEL DEL RADIOLOGO:
El aporte del radiólogo no debe limitarse sólo a aportar el diagnóstico,
también debe valorar la extensión,
clasificación,
compromiso valvular y/o de ramas aórticas y la exclusión o confirmación de isquemia orgánica secundaria,
u otras complicaciones derivadas de la rotura.
En muchos casos será también de gran importancia su papel en el manejo terapéutico del paciente mediante técnicas intervencionistas.
Así mismo,
las pruebas de imagen permitirán también afinar en lo que se refiere a diagnósticos diferenciales.