Revisión:
El trasplante renal es el tratamiento de elección en la mayoría de pacientes con insuficiencia renal crónica proporcionando la mejor calidad de vida posible y las mayores tasas de supervivencia a largo plazo.
A pesar de los avances en técnicas quirúrgicas y tratamientos inmunosupresores,
e incluso después de un trasplante totalmente exitoso,
las complicaciones pueden aparecer; las técnicas intervencionistas mínimamente invasivas juegan un papel clave en su tratamiento.
Estudio de imagen pretrasplante:
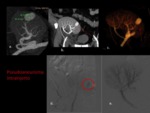
- Donante: En caso de donante vivo,
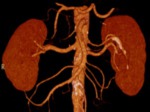
realizamos en TCMD con contraste en fase arterial para el estudio de las distintas variantes de la vasculatura renal.
Realizamos también reconstrucciones multiplanares para mejor ilustración de anatomía renal a los cirujanos.
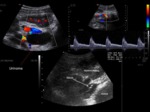
- Receptor: Realizamos una ecografía duplex Doppler color de la vasculatura iliaca para detección de cualquier alteración que pudiera dificultar la anastomosis del trasplante.
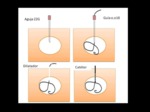
Puntos clave del trasplante:
- Injerto heterotópico en localización extraperitoneal.
- Anastomosis arterial,
venosa y ureteral (técnica de Politano Leadbetter).
- Anastomosis arterial
- Donante cadáver: la anastomosis se realiza a la arteria iliaca externa (latero-terminal) con parche aórtico.
- Donante vivo: La anastomosis arterial se suele realizar a la arteria iliaca interna (termino-terminal).
- Anastomosis venosa: casi siempre a la vena iliaca externa (término- lateral).
Hallazgos radiológicos de las complicaciones y tratamiento intervencionista:
Exponemos esas complicaciones del trasplante renal que pueden presentar manejo intervencionista o endovascular.
Complicaciones urológicas:
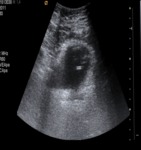
Urinoma:
Extravasación de orina fuera de la vía excretora.
Entre la 2ª y 3ª semana postrasplante.
Generalmente causado por fallo de técnica quirúrgica.
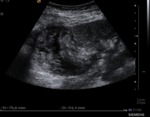
US:
Colección anecogénica periureteral.
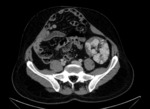
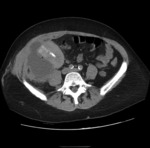
CT:
Colección de baja densidad en estudio sin contraste.
Extravasación de contraste fuera de la vía excretora en fase excretora.
Colecciones líquidas perirrenales:
Hematomas:
US:
Los hematomas agudos suelen tener un aspecto hiperecogénico mientras que los hematomas evolucionados suelen ser hipo o anecogénicos.
Los hematomas sobreinfectados,
los cuales se sospechan en base a hallazgos clínicos y de laboratorio,
pueden ser tratados de forma satisfactoria con drenajes percutáneos de 12-14F e irrigaciones periódicas con suero salino para prevenir obstrucciones del tubo de drenaje.
Abscesos:
Complicación rara con diagnóstico difícil.
US: Colección hipo o anecogénica con septos y tendencia a fistulizar.
CT: Colección líquida perirrenal de baja densidad con realce en periferia.
La presencia de burbujas de gas en el interior de la colección apoya fuertemente el diagnóstico.
Es mandatorio un drenaje percutáneo o una intervención precoz junto con el tratamiento antibiótico adecuado debido al estado de inmunodepresión que presentan estos pacientes.
El drenaje percutáneo bajo control ecográfico o de TC se asocia con altas tasas de éxito y bajas tasas de complicaciones.
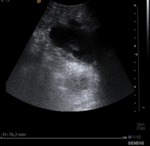
Linfocele:
Colección líquida formada por obstrucción o disrupción de los canales linfáticos.
US: colección hipo o anecogénica con o sin septos.
Suele aparecer entre la 4ª y 8ª semana.
Tiene tendencia a aumentar de tamaño.
Altas tasas de recurrencia.
Se requiere drenaje solo ante problemas compresivos.
Obstrucción ureteral:
2-5% de los trasplantes renales.
Aparece en los primeros 6 meses postrasplante.
En el uréter terminal (debido a la vulnerabilidad a la isquemia)
Se sospecha por niveles altos de Creatinina sérica y oliguria (diagnóstico diferencial con rechazo crónico).
Altas tasas de éxitos si tratamiento precoz.
Causas de obstrucción ureteral:
- Obstrucción intrínseca por edema o estrecheces en la ureteroneocistotomía.
- Kinking ureteral.
- Fibrosis periijerto.
- Compresión extrínseca por colecciones líquidas.
- Masas.
- Coágulos.
- Cálculos.
- Tumores.
Complicaciones vasculares:
Trombosis de la arteria renal:
Complicación rara que suele aparecer en los primeros días postrasplante.
Casi siempre tiende a la pérdida del injerto.
Diagnóstico diferencia con rechazo severo (agudo e hiperagudo).
Causas:
- Rechazo (agudo e hiperagudo)
- Inadecuada técnica quirúrgica.
- Hipotensión.
- Estados hipercoagulativos.
- Terapia con ciclosporina.
- Embolismo ateroesclerótico.
US: Imposibilidad para identificar flujo intrarrenal arterial o venoso.
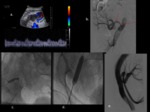
Se puede realizar trombectomía en las primeras horas.
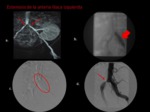
Estenosis de la arteria renal (EAR).
Complicación vascular más frecuente (10%).
Sospecharla si:
- HTA severa refractaria a tratamiento médico.
- Disfunción inexplicable del injerto.
- HTA + soplo audible.
Generalmente se localiza en la anastomosis (debido a fallos de la técnica quirúrgica).
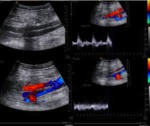
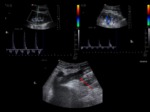
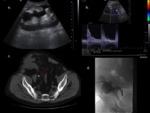
Criterios Doppler para estenosis significativa:
- Velocidades >2m/sec
- Gradient entre el segmento estenótico y preestenótico mayor de 2:1.
- Patrón parvus tardus distal a la estenosis.
Se debe realizar angiografía aortoilíaca antes de cateterizar de forma selectiva la arteria renal para excluir estenosis arteriales preanastomóticas que puedan simular una EAR.
La angioplastia transluminal percutánea es el tratamiento inical de elección de la EAR con tasas de éxito 85-93%.
Se consideran EAR hemodinámicamente significativas cuando se evidencia estenosis de más del 50% de la luz arterial.
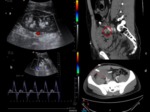
Trombosis venosa renal
Es una causa rara de disfunción del injerto.
Más frecuentemente en la primera semana y cuando el injerto se localiza en fosa iliaca izquierda.
Diagnóstico:
US: Criterios diagnósticos de trombosis venosa renal;
- Aumento de tamaño del injerto con disminución de su hipoecogenicidad.
- Ausencia de flujo venoso.
- Flujo diastólico invertido.
Tendencia a infarto renal o Nefrectomía
Lesiones vasculares inducidas por biopsias:
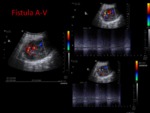
Las fistulas AV y pseudoaneurismas son dos de las lesiones vasculares más frecuentes causadas por la aguja de las biopsias percutáneas (1-18% de las biopsias de injerto).
Las FAV son causadas por laceraciones simultáneas de arteria y vena.
Los pseudoaneurismas se producen por lesión aislada de la arteria.
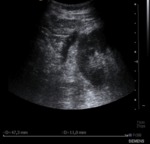
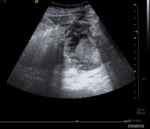
Los pseudoaneurismas aparecen como lesiones quísticas complejas en ecografía en escala de grises con flujos alternantes en su interior y en el cuello en ecografía en modo doppler.
Los pseudoaneurismas de más de 2 cm y los pseudoaneurismas extrarrenales deberían ser siempre tratados.
Fístula AV:
Las que son de menor tamaño suelen ser asintomáticas y tienden a resolverse de forma espontanea.
Las de mayor tamaño desarrollan shunts a-v,
hematomas,
sangrados e isquemias renales,
de tal forma que se precisa su embolización.
Estenosis de la arteria iliaca (EAI):
Complicación muy rara.
Importancia de la evaluación pretrasplante.
Causas:
- Aterosclerosis.
- Inadecuada técnica quirúrgica
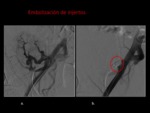
- Embolización de injertos:
¿Cuándo realizarlo?
Para tratar en síndrome de intolerancia al injerto (fiebre,
síntomas febriles,
hematuria y malestar)
En nuestro centro se usan esferas para embolizar las arteriolas distales y coils para sellar el segmento proximal de la arteria renal que nutre el pseudoanerisma.
Menor morbilidad y mortalidad que la cirugía.