Pese a que la causa principal de la IMA es el embolismo o trombosis de la arteria mesentérica superior (AMS),
la TVM supone el 5-10% de los casos.
De estos,
el 95% afectan a la vena mesentérica superior.
Hasta el 60 % de los pacientes con TVM tienen antecedentes de trombosis venosa periférica.
La tasa de mortalidad es de 15-40%,
a lo que contribuye la dificultad para el diagnóstico,
y que frecuentemente existe una demora del mismo.
Las manifestaciones clínicas son el dolor abdominal de gran intensidad,
náuseas,
vómitos,
distensión abdominal,
estreñimiento y/o diarrea con o sin sangre. La TVM,
clínicamente,
se distingue en la forma aguda,
cuando los síntomas aparecen bruscamente (en minutos o horas),
que tienen elevado riesgo de isquemia intestinal y peritonitis,
la forma subaguda,
en la que el dolor abdominal dura días o semanas,
sin sufrir isquemia intestinal,
y la forma crónica (meses o años),
que no presentan dolor abdominal y presentan una importante circulación venosa colateral,
y que se manifiesta como complicaciones de trombosis portal o esplénica,
en forma de hemorragia por varices esofágicas.
La TVM se puede clasificar en primaria,
cuando la causa es desconocida,
y secundaria,
cuando se identifica la causa.
Las causas pueden ser los estados de hipercoagulabilidad congénitos o adquiridos (neoplasias,
trombosis venosa periférica,
déficit de proteína C,
déficit de proteína S,
embarazo,
déficit de antitrombina III,
síndrome mieloproliferativo,
hemoglobinuria paroxística nocturna,…) ,
enfermedades inflamatorias abdominales (pancreatitis,
diverticulitis,
apendicitis,
enfermedad inflamatoria intestinal,
sepsis,…),
estados postquirúrgicos,
traumatismos,
hipertensión portal (cirrosis,
esplenectomía o esplenomegalia),
obstrucción intestinal (vólvulo,
invaginación),…
La localización del trombo depende de la causa subyacente: las trombosis por causas intraabdominales,
empiezan en los grandes vasos y posteriormente progresan periféricamente,
afectando a las pequeñas ramas; en los casos secundarios a estados protrombóticos,
empiezan en los pequeños vasos y progresan afectando posteriormente vasos mayores.
Las trombosis aisladas de la vena mesentérica proximal normalmente no producen una isquemia intestinal severa,
debido a las múltiples colaterales existentes entre las venas mesentéricas y las venas sistémicas.
En cambio,
si la trombosis es muy distal,
como puede ocurrir en los estados de hipercoagulabilidad,
normalmente producen una severa isquemia hemorrágica de la pared intestinal.
Los hallazgos en la radiografía simple de abdomen son similares independientemente de la causa de la isquemia.
La radiografía será patológica en el 50-70 % de los casos,
aunque sólo en el 5 % habrá hallazgos específicos de isquemia intestinal.
Encontraremos asas de intestino delgado dilatadas,
niveles hidroaéreos,
e imágenes en huella de dedo,
que indican edema de pared.
Además,
podemos ver neumatosis intramural o gas en vena mesentérica o porta,
que son característicos de la isquemia intestinal.
La ecografía abdominal proporciona datos indirectos como engrosamiento de la pared de asas intestinales y líquido libre.
Además,
la ecografía doppler permite la valoración de la vena mesentérica y porta,
proporcionando información del flujo,
y permite el análisis de vasos viscerales.
La ecografía es operador dependiente y muchas veces está limitada por la interposición de gas intestinal.
El TC es la prueba de imagen de elección,
puesto que permite valorar las estructuras vasculares,
la pared intestinal y el mesenterio adyacente.
La sensibilidad del TC para el diagnóstico de TVM es de aproximadamente el 90%.
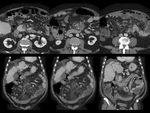
En el TC,
el trombo se ve como un defecto de repleción,
una hipodensidad focal o tubular en el interior de la vena afectada.
Si la oclusión es incompleta,
se verá un halo periférico de contraste.
Se puede ver una fina captación periférica de contraste,
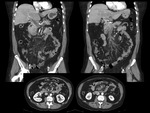
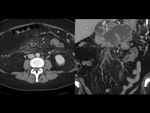
que corresponde con la pared de la vena (Fig. 1 y Fig. 2).
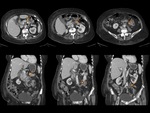
La vena afectada puede estar aumentada de tamaño y puede presentar unos márgenes mal definidos (Fig. 3).
En caso de isquemia mesentérica,
los hallazgos radiológicos son similares independientemente de la causa.
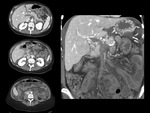
El hallazgo más frecuente es el engrosamiento de la pared intestinal (Fig. 4 y Fig. 5).
El grosor normal de la pared es de 3 mm cuando el asa está correctamente distendida.
En caso de isquemia,
la pared suele tener un grosor de 8-9 mm,
pudiendo llegar a hasta 15 mm.
El engrosamiento de la pared suele ser más pronunciado en los casos de trombosis venosa que en los de trombosis arterial.
Por lo tanto,
en los casos con sospecha de isquemia en los que el grosor de la pared sea de 1,5 cm,
probablemente la causa sea una trombosis venosa.
De todas formas,
el grosor de la pared no se correlaciona con la severidad de la isquemia.
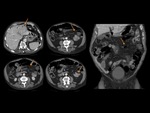
La pared engrosada puede presentar un aumento de la atenuación,
debido a la dilatación de venas intramurales.
También se pueden ver áreas intramurales de alta y baja densidad,
en “diana”,
en relación con edema y hemorragia submucosa (Fig. 4 y Fig. 5).
Otras veces puede existir una ausencia o pobre realce de la pared,
secundario a la alteración de la perfusión arterial y/o venosa.
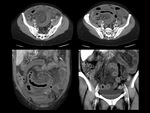
También puede verse un aumento de densidad de la grasa mesentérica adyacente,
en relación con edema,
que es mayor cuando la causa es trombosis venosa,
debido a la congestión venosa (Fig. 5).
Otro hallazgo frecuente es la dilatación de las asas intestinales,
reflejo de la ausencia de peristaltismo.
En casos de isquemia más avanzados,
podemos encontrar neumatosis intestinal y gas en venas mesentéricas y/o en porta (Fig. 6 y Fig. 7).
La RM tiene una alta sensibilidad y especificidad para el diagnóstico de la TVM,
pero no parece aportar ninguna ventaja sobre el TC,
salvo en pacientes con intolerancia al contraste iodado.
La angiografía,
no utilizada normalmente como técnica diagnóstica,
puede realizarse como técnica terapéutica,
como por ejemplo la introducción de agentes vasodilatadores o trombolíticos.