El tobillo es,
entre las articulaciones grandes del cuerpo,
la que se lesiona con mayor frecuencia.
Aunque la radiología simple continúa siendo crucial para valorar y diagnosticar muchas de sus afecciones,
la ecografía es cada día más importante para la valoración de anomalías de los tendones,
articulaciones,
ligamentos,
nervios y otras estructuras de partes blandas.
La exploración ecográfica debe centrarse en la clínica y orientarse por ella,
para ganar tiempo e incrementar su eficacia,
pues son muchas las estructuras explorables en la articulación del tobillo.
PRINCIPALES INDICACIONES DEL ESTUDIO ECOGRÁFICO DEL TOBILLO.
- Patología tendinosa de los distintos compartimentos del tobillo
- Valoración de lesiones ligamentarias.
- Afecciones óseas y articulares (sinovitis,
lesiones condrales y osteocondrales,
fracturas ocultas)
- Bursitis preaquílea y retroaquílea.
- Caracterización de tumoraciones (músculos accesorios,
gangliones,
tumores neurógenos,
abscesos de partes blandas...)
- Localización de cuerpos extraños.
1.- ANOMALÍAS DE LOS TENDONES
Las lesiones tendinosas comprenden tenosinovitis,
tendinosis,
rotura e inestabilidad.
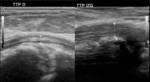
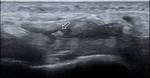
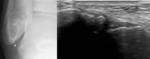
En la ecografía del desgarro completo puede identificase un nódulo palpable,
que corresponde al extremo proximal del tendón dividido,
y también un defecto hipoecogénico de discontinuidad del tendón.
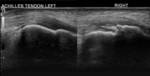
(Fig. 1).
En la mayor parte de los casos,
la porción distal del tendón dividido no se visualiza bien.
También se visualiza un derrame en la vaina del tendón.
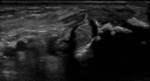
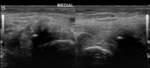
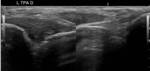
Cuando existe algún tipo de tendinopatía,
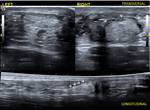
el tendón aparece tumefacto e hipoecogénico (Fig. 2).
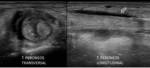
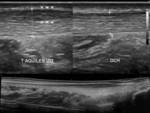
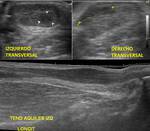
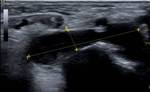
También es posible confirmar por ecografía el diagnóstico clínico de tenosinovitis,
apreciando sobre las vainas tendinosas la presencia de líquido.
En estos casos la ecografía proporciona una valoración dinámica y una correlación directa con el lugar del dolor (Fig. 3).
COMPARTIMENTO ANTERIOR
Los tendones de la cara anterior del tobillo,
en comparación con el resto de tendones del tobillo,
rara vez se afectan a causas de enfermedades.
El tendón tibial anterior es el más propenso a anomalías,
siendo su lugar de rotura más frecuente entre el retináculo extensor y la inserción en el primer cuneiforme y la base del primer metatarsiano.
A veces el muñón retraído del tendón forma un nódulo en la cara anteromedial de la porción distal de la pierna,
lo que hace confundirlo clínicamente con un tumor o un quiste.
COMPARTIMENTO LATERAL
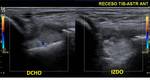
TENOSINOVITIS DE LOS TENDONES PERONEOS
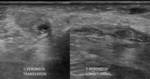
El principal signo ecográfico es la presencia de líquido dentro de la vaina sinovial común,
en tanto que la morfología tendinosa por lo general está preservada (Fig. 4).
Debe diferenciarse la tenosinovitis de un derrame dentro de la vaina común de los peroneos,
secundario a un desgarro del ligamento peroneocalcáneo (LPC).
INESTABILIDAD DE LOS TENDONES PERONEOS
La subluxación o luxación de estos tendones en sus 4 grados,
invariablemente sucede por la rotura del retináculo peroneo superior.
El diagnóstico ecográfico consiste en la detección de los tendones en un plano lateral con relación a la porción distal del maléolo externo,
en lugar de detrás de éste.
La exploración dinámica con el pie tanto en dorsiflexión como en eversión puede contribuir a detectar casos de subluxación intermitente.
En la enfermedad de larga evolución es posible observar un engrosamiento fusiforme de los tendones peroneos en la punta del maléolo.
ROTURAS TENDINOSAS
Las roturas completas del tendón peroneo corto (PC) y del peroneo largo (PL) son infrecuentes,
produciéndose en la zona del maléolo externo o del mesopié.
Se observan en pacientes con esguinces de tobillo o antecedentes de inestabilidad crónica,
especialmente si padecen enfermedades generalizadas (AR,
DM,…) o han recibido tratamiento con corticoesteroides.
Clínicamente provocan incapacidad para la eversión del pie y pie en cavo varo.
FISURA DEL TENDÓN PERONEO CORTO
Son las más comunes presentando una configuración longitudinal típica,
conocida como fisura o fisuración.
Sucede secundariamente a lesiones recurrentes de inversión del pie en supinación y son difíciles de diagnosticar clínicamente.
Suelen tener de 2,5 a 5 cm de longitud distribuyéndose distal y proximalmente al maléolo externo (Fig. 5).
Ecográficamente se observa con forma de “herradura” o “bumerán”,
envolviendo parcialmente al peroneo largo,
el cual se subluxa en la hendidura fisural y en el plano transversal al estar bisecado el PC aparecen 3 tendones laterales en lugar de 2,
siendo el tendón central el tendón PL intacto.
La presencia de derrame facilita la visualización de esta fisura,
al igual que la exploración dinámica durante la flexión plantar y dorsal máxima del tobillo.
El tendón puede observarse marcadamente tumefacto y edematoso incluso distante al área de desgarro.
Siempre que se identifique derrame en la vaina de los peroneos o se aprecie un grosor disminuido del PC,
debe considerarse este diagnóstico buscando la segunda mitad del tendón.
No debemos confundir un músculo o tendón peroneo cuarto accesorio (imagen que igualmente muestra tres tendones laterales) con una fisura longitudinal del PC,
para lo cual buscaremos la inserción común del peroneo cuarto en la eminencia retrotroclear del calcáneo.
COMPARTIMENTO MEDIAL
ANOMALÍAS DEL TENDÓN TIBIAL POSTERIOR (TP)
Es el más frecuentemente lesionado en este compartimento,
con rupturas asintomáticas en mujeres obesas de mediana edad,
como consecuencia de alguna enfermedad generalizada (AR,
espondiloartropatía seronegativa) o asociada a fracturas óseas.
Provoca un hundimiento gradual del arco longitudinal medial con deformidad en valgo del retropié y excesiva pronación del antepié.
La presencia de pequeños vasos intratendinosos en las enfermedades inflamatorias pueden remedar una fisuración del tendón,
confusión que puede obviarse aplicando Doppler- color.
Otra posible dificultad diagnóstica se encuentra cuando el tendón flexor largo de los dedos (FLD) intacto se desplaza hacia atrás y simula al TP intacto,
pero aquél es más pequeño y en este caso sólo veríamos en el surco retromaleolar 1 sólo tendón.
La ecografía también ha demostrado ser un recurso eficaz para identificar las alteraciones tendinosas asociadas a tenosinovitis serosa e hipertrófica (Fig. 6 y Fig. 7).
La subluxación y luxación del TP hacia anterior y medial con relación al maléolo interno es infrecuente y se valora ecográficamente colocando el pie en dorsiflexión con supinación forzada.
HUESO NAVICULAR ACCESORIO
En la zona de inserción distal del TP pueden existir 2 tipos de huesos accesorios:
Hueso navicular accesorio tipo I (os tibiale externum): Tamaño entre 2 y 6 mm,
pudiendo estar contenido dentro del TP y estando situado inmediatamente proximal a la cara posteromedial del hueso navicular.
No produce generalmente síntomas y no debe confundirse con una calcificación tendinosa o fractura por avulsión (Fig. 8).
Hueso navicular accesorio tipo II: es un centro de osificación accesorio del hueso navicular con tamaño entre 9 y 12 mm con forma triangular y se articula mediante una sincondrosis a la cara posterior y medial del hueso navicular.
Es lugar de inserción de algunas fibras del TP y se asocia a un síndrome de dolor y mayor incidencia de rotura del tendón causada por sobrecargas anómalas.
Pueden subyacer alteraciones artrósicas sobre esta sincondrosis que remeden patología tendinosa.
COMPARTIMENTO POSTERIOR
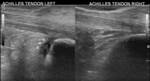
TENDINOPATÍA DEL TENDÓN DE AQUILES
Puede clasificarse en tendinosis y paratendinitis.
La paratendinitis aislada muestra una estructura intratendinosa normal,
existiendo derrame paratendinoso,
irregularidades en los bordes del tendón y adherencias asociadas a la cicatrización del paratendón,
así como un aspecto heterogéneo de la almohadilla grasa preaquílea.
(Fig. 9)
En la tendinosis existe tumefacción del tendón,
generalmente bilateral,
y heterogeneidad textural con zonas hipoecogénicas intratendinosas focales (Fig. 10).
El tendón de Aquiles es el que más se afecta en las enfermedades metabólicas.
Los entesofitos calcáneos son las anomalías óseas más comunes en la inserción del tendón de Aquiles,
frecuentes en los corredores,
suelen ser dolorosos (Fig. 11).
En la exploración ecográfica se observa un espolón prominente y deformidad en el contorno hiperecogénico de la parte posterior del calcáneo siendo además posible ver en la inserción del tendón en el hueso ecos lineales de baja intensidad asociados a depósitos calcificados (Fig. 12).
DESGARRO DEL TENDÓN DE AQUILES
El lugar de la rotura se localiza por lo general entre 2 y 6 cm desde la inserción en el calcáneo,
en la denominada zona crítica de relativa hipovascularización.
En la exploración ecográfica,
la rotura completa del tendón de Aquiles se observa como un defecto focal entre los extremos rotos del tendón.
En la fase aguda los extremos están contiguos,
pero el defecto puede rellenarse por el hematoma anecogénico o hipoecogénico (Fig. 1).
En la mayoría de los casos el paratendón permanece intacto como una envoltura ecogénica recta que contornea la rotura.
Como signo asociado puede existir distorsión de la configuración fibrilar y pérdida del paralelismo de las fibras tendinosas.
Otros signos indicativos son la herniación grasa dentro del defecto (Fig. 13),
mejor visualización del tendón plantar y la existencia de una sombra acústica posterior en el lugar del desgarro (signo útil para diferenciarlo de los desgarros de espesor parcial) (Fig. 1).
Cuando no existe retracción y los extremos del tendón desgarrado están ondulados,
o cuando el espacio creado no está relleno de líquido,
es útil la movilización pasiva con estiramiento del tendón lo que propicia su separación.
La atrofia del tríceps sural,
inicialmente del sóleo,
se observa en los desgarros completos crónicos.
La diferenciación entre tendinosis o desgarros de espesor parcial no siempre es posible (Fig. 14),
lo que puede ser algo indiferente pues el tratamiento inicial es conservador para ambas anomalías.
El desgarro de grosor parcial es más probable cuando el diámetro anteroposterior del tendón es muy grande (entre 10 y 15 mm) y la ecotextura intratendinosa en anormal,
cuando es visible un defecto intersticial hipoecogénico,
longitudinal y paralelo a las fibras o existe evidente discontinuidad en una porción del tendón con normalidad de las restantes.
Signos asociados son la irregularidad localizada de su superficie o la concavidad de su contorno rellena de grasa.
TENDÓN DEL MÚSCULO PLANTAR
En los desgarros de grosor total el tendón del músculo plantar con frecuencia permanece intacto desplazándose en dirección posterior hacia el defecto creado,
lo que puede conducir a un falso diagnóstico de desgarro parcial (Fig. 15).
2.-LESIONES LIGAMENTARIAS
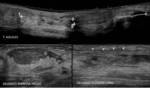
La rotura parcial ligamentaria muestra un ligamento tumefacto con zonas hipoecogénicas internas focales o difusas (Fig. 16).
En las roturas completas,
dentro de la sustancia del ligamento se observa una grieta hipoecogénica correspondiente al hematoma,
y los extremos libres del ligamento dividido se pueden apreciar retraídos y ondulados,
en contraste con su aspecto normal recto (Fig. 17).
|
Grado I: Leve estiramiento del ligamento,
sin rotura ni inestabilidad
Grado II: Desgarro parcial del ligamento
Grado III: Desgarro completo.
|
Grados según la gravedad de la lesión y el lugar de afectación.
COMPARTIMENTO LATERAL
Estas lesiones se producen secundariamente a esguinces por inversión,
con rotación interna del pie combinada con flexión plantar del tobillo.
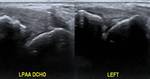
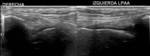
Los desgarros del ligamento peroneo astragalino anterior (LPAA) suelen ocurrir como afectación aislada (70%) o asociadas al ligamento peroneo calcáneo (LPC) (20-40%),
pero el ligamento peroneo astragalino posterior (LPAP) sólo se afecta en traumatismos graves del tobillo que implican luxación.
Las roturas del LPAA (Fig. 18) se asocian a rotura de la cápsula articular y a la extravasación del líquido sinovial hacia las partes blandas anterolaterales del tobillo,
mientras que el desgarro completo del LPC puede comunicar la articulación del tobillo y la vaina sinovial de los tendones peroneos.
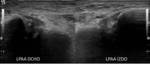
La rotura del LPC (Fig. 19) rara vez se asocia al desgarro del retináculo peroneo superior.
El LPC se tensa durante la dorsiflexión tirando de los tendones peroneos lateralmente,
por lo que la ausencia de su desplazamiento es signo de su desgarro completo.
Dentro de un ligamento dañado también es posible observar calcificaciones,
que con frecuencia corresponden a fragmentos de una avulsión ósea.
(Fig. 20).
Durante la ecografía pueden realizarse maniobras forzadas para para detectar laxitud articular y lesiones ligamentarias.
La prueba del cajón anterior se realizar con el pie colgando sobre el borde de la mesa de exploración,
mientras se tira del antepié en dirección anterior cuando el pie está en flexión plantar e inversión.
Esta maniobra ayuda a diferenciar desgarros parciales (grado II) del LPAA de completos (grado III),
donde el desplazamiento anterior del astrágalo sobre la tibia abrirá una grieta en la sustancia del ligamento haciendo más visible la lesión.
Los esguinces sindesmósticos constituyen hasta un 10 % de las lesiones del tobillo,
sucediendo en los movimientos de eversión y pronación (al igual que las lesiones del ligamento deltoideo) y principalmente afectan al ligamento tibioperoneo anterior (LTPA) (Fig. 21),
cuya rotura se asocia con frecuencia a fractura del peroné.
Según el lugar de afectación existen 4 grados,
útiles para valoración pronóstica y elección de la estrategia terapéutica.
Grado I: Estiramiento o desgarro parcial del LPAA
Grado II: Desgarro completo pero único del LPAA
Grado III: Desgarro completo del LPAA y parcial del LPC
Grado IV: Desgarro completo del LPAA y LPC.
Las lesiones grado I y II generalmente cicatrizan sin que exista inestabilidad significativa,
mientras que las lesiones grado III y IV pueden producir dolor crónico y requerir tratamiento quirúrgico.
COMPARTIMENTO MEDIAL
Dada la poca incidencia de esguinces por eversión del tobillo y el grosor del ligamento deltoideo,
rara vez se lesiona de forma aislada y cuando lo hace su lesión no suele ser de espesor completo.
Suele acompañarse de lesiones del maléolo interno y desplazamiento lateral del astrágalo,
con consecuente ensanchamiento de la mortaja del tobillo.
La ecografía es útil para diferenciar la lesión ligamentosa de una lesión del tendón tibial posterior (TP) adyacente,
que tienen una sintomatología similar (Fig. 3).
La imposibilidad de visualizar el ligamento deltoideo puede indicar un desgarro del mismo,
pero esto no se considera un signo fiable ya que su estudio ecográfico completo no siempre es posible.
3.-AFECCIONES ÓSEAS Y ARTICULARES
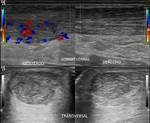
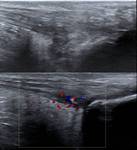
La ecografía detecta de forma fiable derrames leves (> 2 ml) en el interior de la articulación tibiotarsiana,
explorando el receso anterior y posterior (Fig. 22),
así como áreas de proliferación sinovial,
pudiendo incluso mostrar mediante el uso del doppler-color zonas de hiperemia,
en pacientes con artritis (Fig. 23).
Los ratones intraarticulares suelen visualizarse rodeados de líquido en uno de los recesos de la articulación del tobillo o en la articulación subastragalina.
Se diagnostican ecográficamente al cambiar de posición al realizar movimientos de flexión y extensión.
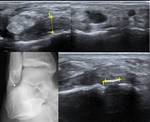
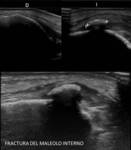
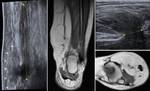
La fractura de la apófisis lateral del astrágalo se pasa por alto hasta el 50% de los casos con radiología simple.
La ecografía puede sospechar su presencia por la interrupción focal de la cortical,
ayudando además a excluir lesión ligamentosa concomitante (Fig. 24).
4.- BURSITIS PREAQUÍLEA Y RETROAQUÍLEA
Aunque las bursitis pueden acontecer de forma aislada,
frecuentemente están en relación con enfermedades inflamatorias y sistémicas.
En la exploración ecográfica la bolsa retrocalcánea o preaquílea distendida se observa como una estructura hipoecogénica en forma de coma,
interpuesta entre el tendón de Aquiles y la cara pósterosuperior del calcáneo (Fig. 25).
Debe cuidarse de no confundirlo con el espacio graso de Kager que contiene lobulillos hiperecogénicos ovalados de tejido adiposo.
Cuando la bursitis es manifestación de una sinovitis se aprecia una zona hipervascular en ecografía con Doppler (Fig. 26).
En la bursitis retroaquílea existe un engrosamiento y colección de líquido en el tejido subcutáneo superficial a la porción retrocalcánea del tendón.
5.- TUMORACIONES
La ecografía permite diferenciar entre una masa compleja y sólida y una quística,
además de verificar la existencia de músculos accesorios (peroneo cuarto,
flexor largo de los dedos accesorio y sóleo accesorio).
Como en cualquier otra localización pueden encontrarse tumoraciones de partes blandas de tipo neoformativo,
inflamatorio,
infeccioso,
etc.
(Fig. 27).
Los gangliones de esta localización son con mayor frecuencia sintomáticos y de mayor tamaño,
con múltiples tabiques ramificados y bordes lobulados (Fig. 28).
Debe realizarse el diagnóstico diferencial con tenosinovitis,
abscesos,
seromas y varicosidades.
Los tumores neurógenos se describen de forma patognomónica como una masa hipoecogénica homogénea ovalada,
en continuidad con un nervio de origen (Fig. 29).
6.- LOCALIZACIÓN DE CUERPOS EXTRAÑOS
Como en cualquier otra ubicación,
el área del tobillo también es subsidiaria de alojar cuerpos extraños cuya tipificación,
localización y existencia puede definirse perfectamente por ecografía.
Por tratarse de un estudio focalizado al área de interés y con gran resolución para estructuras superficiales,
puede considerarse la exploración más resolutiva para el despistaje de este tipo de casos (Fig. 29).