INTRODUCCIÃN
La neurofibromatosis tipo I se incluye dentro de los sÃndromes neurocutÃĄneos o facomatosis,
siendo el mÃĄs frecuente de ellos con una incidencia aproximada de 1/3000 nacimientos1.
Este cuadro,
tambiÃĐn conocido como enfermedad de Von Recklinghausen,
es el resultado de una mutaciÃģn en el gen que codifica la proteÃna neurofibrina,
localizado en el cromosoma 17.
Presenta una herencia autosÃģmica dominante,
aunque aproximadamente un 50% de los casos tienen origen en nuevas mutaciones2.
La clÃnica de la enfermedad es muy variable,
pero existe un patrÃģn caracterÃstico que consiste en manchas cafÃĐ con leche,
efÃĐlides axilares e inguinales,
nÃģdulos de Lisch y neurofibromas.
El diagnÃģstico se establece actualmente en funciÃģn de unos criterios clÃnicos acordados por la NIH americana en 19883.
Para el diagnÃģstico de NF-1 se deben cumplir al menos dos criterios.
Fig. 1
El diagnÃģstico definitivo segÚn estos criterios suele establecerse alrededor de los 4 aÃąos de edad,
y en el 95% de los casos a los 11 aÃąos4.
Estos criterios no incluyen hallazgos en imagen,
aunque algunos autores4 abogan por la inclusiÃģn de criterios tales como las hiperseÃąales en secuencias T2 en RM,
que se corresponden con ÃĄreas de vacuolizaciÃģn mielÃnica,
debido a su alta frecuencia en estos pacientes.
HALLAZGOS EN NEUROIMAGEN
La patologÃa del SNC es causa de una considerable morbilidad en pacientes con NF-1,
por lo que las pruebas de imagen,
fundamentalmentela RM,
resultan una herramienta elemental para el manejo y seguimiento de esta enfermedad.
Las lesiones mÃĄs frecuentes son:
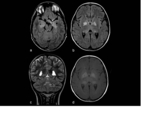
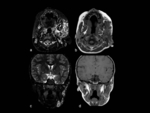
- Ãreas de vacuolizaciÃģn mielÃnica
Estas lesiones se observan como ÃĄreas de hiperseÃąal T2,
y estÃĄn presentes en un 70% de los pacientes con NF-15.
No suelen observarse en menores de 2 aÃąos,
y van aumentando en tamaÃąo y nÚmero hasta la adolescencia,
en la que suelen regresar e incluso desaparecer.
No muestran efecto de masa ni realce tras la administraciÃģn de gadolinio.
Pueden presentar hiperseÃąal en T1,
por lo que es recomendable realizar secuencias T1 precontraste.
La localizaciÃģn mÃĄs frecuente es en ganglios basales,
particularmente en el globus pallidus,
seguido de los tÃĄlamos,
tronco encefÃĄlico,
hipocampos y cerebelo.
Fig. 2
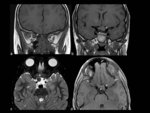
- Gliomas de vÃa Ãģptica
Su incidencia se estima en un 15%,
de los cuales tan sÃģlo la mitad resultarÃĄn sintomÃĄticos6,
normalmente en la primera dÃĐcada de vida.
Aquellos que sÃģlo afectan a los nervios Ãģpticos cursan habitualmente asintomÃĄticos,
o con pÃĐrdida de visiÃģn que no suele progresar.
Si existe extensiÃģn a quiasma e hipotÃĄlamo,
pueden asociar pubertad precoz.
Los gliomas de vÃa Ãģptica en la NF-1 son de bajo grado,
aunque pueden progresar a alta malignidad.
En RM se muestran como engrosamiento de los nervios Ãģpticos,
quiasma y/o tractos Ãģpticos,
dependiendo de la extensiÃģn de la afectaciÃģn,
normalmente isointensa al parÃĐnquima cerebral en secuencias T1 y iso o discretamente hiperintensas en T2.
Tras la administraciÃģn de gadolinio intravenoso no suelen realzar,
aunque pueden existir captaciones tenues,
difusas o focales.
Fig. 3
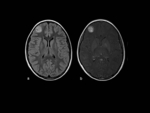
- Otros gliomas
En pacientes con NF-1 existe mayor incidencia de astrocitomas respecto a la poblaciÃģn general,
pero con curso mÃĄs indolente y mejor pronÃģstico.
Generalmente se trata de astrocitomas pilocÃticos u otros de bajo grado.
AdemÃĄs de la vÃa Ãģptica ya comentada,
pueden aparecer con mayor frecuencia que en la poblaciÃģn general en otras localizaciones.
Fig. 4
Suelen ser hipointensos en T1 e hiperintensos en T2,
con posible realce tras la administraciÃģn de contraste,
caracterÃstica de sospecha en gliomas de pequeÃąo tamaÃąo respecto a las ÃĄreas de vacuolizaciÃģn mielÃnica propias de estos pacientes. Con frecuencia muestran escaso o ausente edema perilesional y efecto de masa.
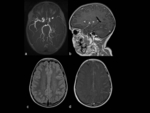
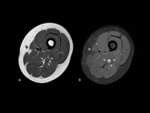
- Displasia vascular
La afectaciÃģn vascular cerebral mÃĄs habitual en NF-1 es el resultado de proliferaciÃģn de la Ãntima con consecuente estenosis u oclusiÃģn de la arterias carÃģtidas internas,
porciones proximales de las cerebrales medias y anteriores.
A veces pueden observarse fenÃģmenos de Moyamoya con aumento de las arterias lentÃculo-estriadas como colaterales. Fig. 5
TambiÃĐn puede existir afectaciÃģn vascular en otras localizaciones del cuerpo,
como las arterias renales.
La NF-1 es la segunda causa de estenosis de arteria renal tras la displasia fibromuscular7 en niÃąos, por lo que se sugiere control de hipertensiÃģn arterial en estos pacientes.
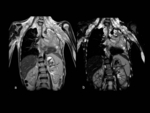
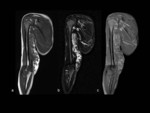
- Neurofibromas
Los neurofibromas son tumores benignos que se originan de la vaina de los nervios,
que en la NF-1 pueden tener localizaciÃģn paraespinal,
cutÃĄnea y subcutÃĄnea,
visceral o a lo largo de los nervios.
Los cutÃĄneos aparecen hasta en un 95% de los adultos con NF-1.
Los neurofibromas plexiformes son tÃpicos de esta enfermedad,
afectando a aproximadamente un 30% de los pacientes8.
Hasta un 10% de los plexiformes corren riesgo de transformaciÃģn maligna.
Los neurofibromas se muestran en RM como lesiones circunscritas isointensas o discretamente hiperintensas al mÚsculo en secuencias ponderadas en T1,
con realce heterogÃĐneo e intensidad de seÃąal en forma de âdianaâ en secuencias T2 (anillo hiperintenso y centro hipointenso debido al contenido fibrocolagenoso central).
Fig. 6 Fig. 7 Fig. 8 Fig. 9
- Otras anomalÃas en NF-1
Existen otras manifestaciones valorables en imagen como son la displasia Ãģsea del ala del esfenoides.
Ãsta puede provocar la herniaciÃģn de los lÃģbulos temporales dentro de la Ãģrbita,y generalmente se asocia a neurofibromas de la Ãģrbita.
La escoliosis se da en un 10% de pacientes4,
suele ser leve y puede ser causada por displasia de los cuerpos vertebrales,
o bien por efecto de los neurofibromas paraespinales.
ESTUDIO Y SEGUIMIENTO POR RM EN NF-1
La RM cerebral para valoraciÃģn de NF-1 debe incluir siempre secuencias T2 FLAIR y estudio centrado en Ãģrbitas,
de 3 mm de espesor.
En nuestro centro,
para pacientes con sospecha de NF-1 o seguimiento de las lesiones,
habitualmente utilizamos las secuencias descritas en la siguiente tabla (Fig. 10).
Tanto si existen lesiones focales como afectaciÃģn de la vÃa Ãģptica,
se debe administrar gadolinio intravenoso para valorar captaciones sugestivas de glioma.
Ante sospecha clÃnica o radiolÃģgica de afectaciÃģn vascular cerebral,
se completa con estudio de angio-RM arterial mediante tÃĐcnica 3DTOF del polÃgono de Willis.
Si clÃnicamente se observa crecimiento de neurofibromas plexiformes,
neurofibromas dolorosos o con efectos de masa,
se realizan estudios de RM : Secuencias T1 y STIR en planos dependiendo de la localizaciÃģn de la tumoraciÃģn y estudio T1 con supresiÃģn grasa tras la administraciÃģn de gadolinio.
La NF-1 tiene una gran variabilidad clÃnica y aunque no existe un tratamiento especÃfico es importante detectar las complicaciones (Fig. 11)de forma precoz por lo que se aconsejan revisiones periÃģdicas.
Hay que considerar que la exploraciÃģn neurolÃģgica y oftalmolÃģgica de estos pacientes pueden estar muy limitadas por la condiciÃģn del paciente (edad,
retraso mental,
etc),
siendo la posible presencia de gliomas de vÃa Ãģptica la indicaciÃģn,
cuestionable,
de control por RM cerebral.
Es controvertida esta indicaciÃģn de control por RM,
existiendo autores9 que consideran que no existe necesidad de seguimiento en pacientes asintomÃĄticos con glioma de vÃas Ãģpticas.
En nuestro centro la indicaciÃģn de pruebas de imagen estÃĄ condicionada a los hallazgos en la evaluaciÃģn clÃnica periÃģdica,
asà como la necesidad o no de sedaciÃģn para la realizaciÃģn del estudio.
Como norma general se establece una indicaciÃģn de neuroimagen cada dos aÃąos en los primeros 5-6 aÃąos de vida si no se puede realizar exploraciÃģn oftalmolÃģgica completa.
Si se confirma presencia de glioma de vÃa Ãģptica,
se realiza control cada 6 meses durante 1 aÃąo,
y una RM/aÃąo hasta la pubertad.
Posteriormente cada 2 aÃąos.
Los potenciales evocados visuales no sustituyen a la RM en el diagnÃģstico ni control evolutivo del glioma de vÃas Ãģpticas.
No estÃĄ indicada de forma rutinaria la RM en otras localizaciones,
salvo clÃnica sugestiva de complicaciones de la enfermedad.