1. DEFINICIÓN
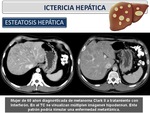
La Ictericia es una coloración amarillenta de piel,
mucosas y fluidos corporales causada por el depósito de bilirrubina.
La pigmentación va afectando progresivamente a la esclera,
mucosas,
tronco y finalmente extremidades (Figura 2).

Fig. 2
References: Sandra Baleato González, CHUS, Santiago de Compostela
Los valores normales de la bilirrubina a nivel sérico oscilan entre 0,3-1 mg/dl.
Cuando los niveles superan los 2 mg/dl comienza a observarse la ictericia,
aunque ésta es difícil de detectar hasta que los niveles son superiores a 3 mg/dl.
La bilirrubina total,
proviene de la suma de los valores de la bilirrubina directa o conjugada (0-0,2 mg/dl) y la indirecta o no conjugada (0,2-0,8 mg/dl).
La bilirrubina es el último producto de la degradación del grupo hemo,
y procede de la destrucción de los hematíes maduros (85%),
de la eritropoyesis ineficaz y del catabolismo de las hemoproteínas,
mioglobina y citocromos (15%).
Esta bilirrubina formada en las células reticuloendoteliales,
principalmente en el bazo (bilirrubina indirecta o no conjugada),
es prácticamente insoluble en agua por lo que precisa unirse a la albúmina para ser transportada por la sangre hasta el hígado.
A nivel hepático los hepatocitos la captan y es conjugada por la glucuronosiltransferasa (UDPGT) convirtiéndose en hidrosoluble (bilirrubina directa o conjugada) y posteriormente excretada por la vía biliar,
llegando al intestino donde entra a formar parte de la circulación enterohepática (Figura 3).
El 80-90% de la misma es eliminada por las heces en forma de bilirrubina indirecta tras ser reducida por las bacterias del intestino y el 10-20% es absorbida pasivamente y vuelta a eliminar por el hígado.
La bilirrubina directa o conjugada es hidrosoluble eliminándose por vía renal,
siendo por tanto toda la bilirrubina que se detecta en orina conjugada; y provocando una coloración oscura de la orina cuando aumenta (coluria) sus niveles.
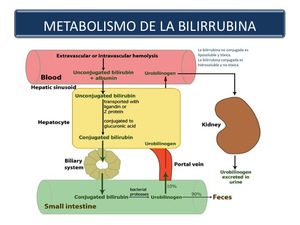
Fig. 3
References: Sandra Baleato González, CHUS, Santiago de Compostela
El diagnóstico diferencial de la coloración amarillenta,
aparte de la ictericia,
abarca a la carotenodermia,
al consumo del fármaco quinacrina y a la exposición excesiva a los fenoles.
En la carotenodermia (debida a la ingesta excesiva de frutas y verduras que contiene carotenos: naranja,
melocotón,
tomates…) el pigmento de los carotenos se localiza en las palmas,
las plantas,
la frente y los pliegues nasolabiales,
mientras que en la ictericia se localiza por todo el cuerpo.
Además la carotenodermia respeta las escleras.
La quinacrina provoca coloración amarillenta en un 4 a 37% de los pacientes que lo consumen,
pudiendo afectar a las escleróticas.
2. CLASIFICACIÓN
El aumento de bilirrubina se puede producir por tres mecanismos aumento de su formación,
por disminución de su depuración hepática (alteración de la captación,
conjugación o excreción) o por obstrucción de la vía biliar (Figura 4).
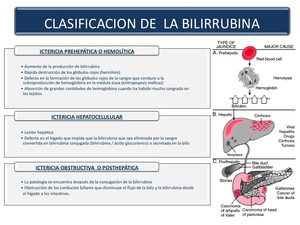
Fig. 4
References: Sandra Baleato González, CHUS, Santiago de Compostela
Según donde se sitúe la alteración en el metabolismo de la bilirrubina,
puede aumentar la fracción directa,
indirecta o ambas y las enzimas hepáticas estarán normales o elevadas (Figura 5).

Fig. 5
References: Sandra Baleato González, CHUS, Santiago de Compostela
2.1. ICTERICIA PREHEPATICA:
Para que se produzca tienen que concurrir dos factores: la excesiva destrucción de eritrocitos y la incapacidad del hígado para captar la bilirrubina producida y eliminarla con la bilis,
produciéndose una hiperbilirrubinemia indirecta o no conjugada con una función hepática normal.
2.1.1.
Por aumento de la producción de bilirrubina: Se ve en hemólisis,
eritropoyesis ineficaz,
transfusiones o por la reabsorción de grandes infartos o hematomas.
Rara vez causan cifras de bilirrubina > 5 mg/dL.
Una de las causas más frecuentes de aumento de bilirrubina indirecta es la hemólisis,
que puede cursar a su vez sin anemia,
haciéndose más evidente por el aumento de la cifra de reticulocitos,
bilirrubina indirecta,
LDH y descenso de haptoglobina.
Así mismo pueden aparecer alteraciones de la morfología de los hematíes en el frotis,
esplenomegalia y cálculos pigmentarios.
2.1.2.
Por déficit en el transporte plasmático y la captación hepática: algunas sustancias como rifampicina,
contrastes radiológicos,
ciclosporina,
indinavir o probenecid pueden causar aumento de la bilirrubina por esta causa.
2.1.3.
Por alteraciones en la conjugación de la bilirrubina:
- Ictericia fisiológica del recién nacido (por falta de maduración de la glucuronosiltransferasa).
Es la variedad más frecuente de hiperbilirrubinemia no conjugada.
- Enfermedad de Cliger-Najar: Ictericia familiar por mutaciones en el gen de la UDPGT,
con déficit total o casi total de actividad de la enzima glucuronosiltransferasa.
Presentan síntomas graves desde la infancia.
- Enfermedad de Gilbert: Déficit parcial de la actividad de la glucuronosiltransferasa trasmitido con herencia autosómica dominante.
Presenta una bilirrubina indirecta basal prácticamente normal,
con elevación de la misma,
generalmente <6 mg/dL,
con el stress,
la deshidratación,
la menstruación y el ayuno.
Trastorno muy frecuente que afecta al 3-7% de la población y de predominio en varones.
- Fármacos: Cloranfenicol,
pregnandiol
2.2.
ICTERICIA HEPATOCELULAR: diferenciaremos 3 grupos
2.2.1.
Trastornos hereditarios de la excreción: tanto la enfermedad de Dubin-Johson y en la enfermedad de Rotor, son déficits hereditarios que provocan una Hiperbilirrubinemia directa o conjugada con función hepática normal secundaria a una excreción defectuosa de bilirrubina a los conductos biliares.
Son entidades muy poco frecuentes y cursan con ictericia asintomática en el segundo decenio de vida,
frecuentemente tienen un curso benigno y no precisan tratamiento.
2.2.2.
Disfunción hepatocelular. La lesión hepatocelular provoca una Elevación de transaminasas con perfil de daño hepatocelular (predominio en elevación de GOT/GPT,
bilirrubina directa 15-50%).
Se produce por un fracaso global de la función hepática con alteración en el metabolismo de la bilirrubina en varios pasos (captación,
conjugación y excreción) y prolongación del tiempo de protrombina que no se corrige con la administración de vitamina K.
Aparece en lesiones hepatocelulares como hepatitis virales,
lesiones hepáticas por fármacos o toxinas,
alcohol,
hepatitis autoinmune,
hepatopatías por depósito como la enfermedad de Wilson,
y la hemocromatosis,
en la disfunción tiroidea y en la cirrosis de cualquier causa en fase terminal.
2.2.3. Colestasis intrahepática el obstáculo al flujo biliar está en el interior del parénquima hepático.
Se produce una Elevación de transaminasas con patrón de colestasis (predominio en elevación FA/GGT,
bilirrubina directa ≥50%).
Existe un bloqueo del flujo biliar que impide total o parcialmente la llegada de bilis al duodeno.
La colestasis provoca el acúmulo de sustancias tóxicas y la malabsorción de grasas y vitaminas liposolubles.
Clínicamente se manifiesta como prurito.
Puede aparecer prolongación del tiempo de protrombina que se corrige con vitamina K.
Dentro de las causas podemos encontrar trastornos infiltrativos difusos,
defectos excretores hepáticos o compresión de los conductos lobulillares y tractos portales.
2.3. ICTERICIA POSTHEPATICA:
Se produce por el bloqueo total o parcial de la excreción de la bilirrubina al duodeno,
lo que hace que ésta vuelva a la sangre.
La obstrucción está en el trayecto de la vía biliar extrahepática y provoca su dilatación; ocurre principalmente en la coledocolitiasis,
enfermedades de los conductos biliares y compresión extrínseca del árbol biliar.
Provoca una elevación de transaminasas con patrón de colestasis (predominio en elevación FA/GGT,
bilirrubina directa ≥50%).
Provocada principalmente por coledocolitiasis y diferentes neoplasias
3. PRUEBAS DE LABORATORIO
Para llegar al diagnóstico de la ictericia se precisa de la combinación de varias pruebas de laboratorio siendo esencial la valoración de la función hepática (Figura 6)
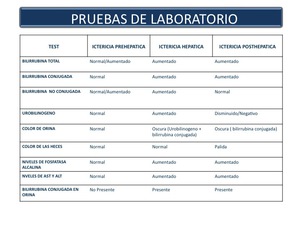
Fig. 6
References: Sandra Baleato González, CHUS, Santiago de Compostela
3.1 Estudios hematológicos:
- La hemólisis como causa de ictericia se puede diagnosticar con el hallazgo de anemia,
reticulocitosis,
reducción en la haptoglobina,
elevación de la deshidrogenasa láctica,
prueba de Coombs y el estudio de frotis periférico y de la médula ósea.
- El está prolongado en la ictericia obstructiva pero se corrige con la administración parenteral de vitamina K,
mientras que en la enfermedad parenquimatosa hepática no se corrige.tiempo de protrombina
3.2.
Estudios bioquímicos:
- Bilirrubina (0,3-1 mg/dl): En pacientes con hemólisis y función hepática normal rara vez excede 4 mg/dL.,
en la obstrucción biliar por cálculos puede alcanzar hasta 10 mg/dL.,
sin embargo en la obstrucción biliar de origen tumoral se puede elevar hasta 30 mg/dL.
Los valores más altos de bilirrubina se ven en la anemia de células falciformes.
En la enfermedad hepatocelular la hiperbilirrubinemia es mixta,
mientras que en las ictericias de causa colestásica la hiperbilirrubinemia es fundamentalmente conjugada.
- Transaminasas (10-40 UI/l,
cada una) à La AST (aspartato aminotransferasa) y la ALT (alanina aminotransferasa) suelen tener unos valores por encima de 400 U/L cuando se trata de disfunción hepatocelular,
y por debajo de estos valores cuando hablamos de ictericia obstructiva.
- Fosfatasa alcalina (20-140 UI/l) Está elevada significativamente en la enfermedad infiltrativa,
granulomatosa,
colestásica y en los tumores hepáticos.
3.3.
Estudios especiales:
- Marcadores virales que permitirán el diagnóstico de infección aguda o crónica por estos virus.
- La cuantificación de inmunoglobulinas: elevación de la IgG en hepatitis autoinmune,
IgM en cirrosis biliar primaria y en colangitis esclerosante primaria y la IgA en enfermedad hepática alcohólica.
- El anticuerpo antimitocondrial estará elevado en la cirrosis biliar primaria,
el anticuerpo antinuclear y antimúsculo liso en la hepatitis autoinmune.
- Elevación de la ferritina y saturación de la transferrina sugiere hemocromatosis.
- Un cobre y ceruloplasmina bajos en suero y cobre elevado en orina sugiere enfermedad de Wilson.
- Marcadores tumorales como alfa-feto proteína (AFP) es útil en el hepatocracinoma y el antígeno carcinoembrionario (CEA) y CA 19-9 son útiles en tumores metastásicos.
4.
TÉCNICAS DE IMAGEN
El radiólogo juega un papel fundamental en el manejo de la ictericia que incluye:
- determinar si existe dilatación de la vía biliar
- definir el nivel y la severidad de la obstrucción
- identificar la causa.
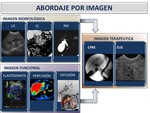
Para ello disponemos de un amplio abanico de técnicas de imagen (Figura 7) por lo que debemos de conocer las ventajas y limitaciones de las mismas.
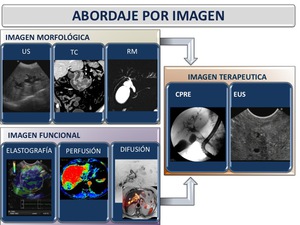
Fig. 7
References: Sandra Baleato González, CHUS, Santiago de Compostela
4.1.
Ecografía abdominal
Es el procedimiento de elección para iniciar el estudio del paciente ictérico dado que permite estudiar el parénquima hepático como las vías biliares y,
por tanto,
aporta una información clave en el diagnóstico.
Entre sus ventajas destacan el ser no invasiva,
no usar radiación ni agentes de contraste,
poder realizarse en la cama del paciente y repetirse las veces que sea necesario por su relativo bajo costo; posibilita además la práctica de punciones aspirativas o biopsias dirigidas.
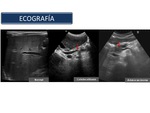
Como desventajas tenemos que la calidad del estudio es operador dependiente y que la obesidad y el gas abdominal impiden una visualización óptima (Figura 8).
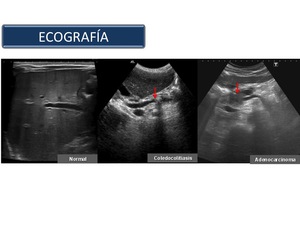
Fig. 8
References: Sandra Baleato González, CHUS, Santiago de Compostela
4.2.
Tomografía computarizada (TC):
Ha sido después de la ecografía la técnica de elección en pacientes ictéricos.
Su capacidad multiplanar nos permite abarcar grandes volúmenes en un menor tiempo de exploración y con una mejor resolución espacial que la RM,
incluso en pacientes no colaboradores. Las ventajas son,
que a diferencia de la ecografía,
tiene mayor resolución y es una prueba objetiva.
Las desventajas son el mayor costo,
la utilización de radiación y de contraste endovenoso que es un riesgo por la potencial nefrotoxicidad y la posibilidad de reacciones alérgicas.
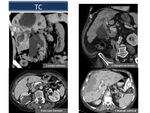
(Figura 9)
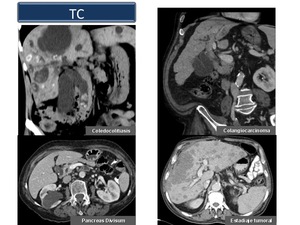
Fig. 9
References: Sandra Baleato González, CHUS, Santiago de Compostela
A diferencia de la ecografía,
la tomografía es más exacta en determinar el lugar y la causa de la obstrucción y se puede estudiar bien el extremo distal del conducto biliar.Es útil en el diagnóstico y estadificación de la neoplasia de páncreas,
de las neoplasias hepáticas y de la estenosis maligna a nivel hiliar permitiendo predecir la resecabilidad de las mismas y proporcionando un estudio de extensión. Por su alta resolución espacial se pueden detectar lesiones de hasta 5 mm de tamaño.
La tomografía,
al igual que la ecografía,
sirve de guía en la realización de biopsias hepáticas y en el tratamiento local de los tumores malignos con inyección de alcohol absoluto o ablación con radiofrecuencia.
4.3 Colangiorresonancia (CPRM):
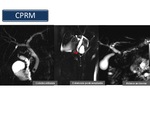
La colangiografía por resonancia magnética (Figura 10) permite una excelente evaluación de la patología de la vía biliar habiendo desplazado a la colangiografía endoscópica (ERCP) y a la transparietohepática (CTP).
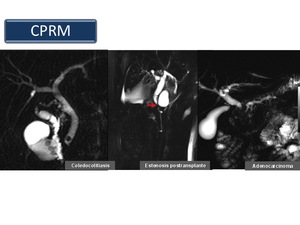
Fig. 10
References: Sandra Baleato González, CHUS, Santiago de Compostela
La colangiorresonancia permite evaluar de forma muy precisa el estado del árbol biliar intra y extrahepático,
así como del conducto pancreático, visualizando en más del 90 % de los casos las vías biliares intra y extrahepáticas normales,
y además se observan con precisión las variantes anatómicas.
Ha demostrado su utilidad en la evaluación de la coledocolitiasis,
donde presenta una alta sensibilidad y especificidad (90-98% y 89-100% respectivamente) y en las complicaciones postransplante hepático,
ocurriendo la mayoría de éstas en la vía biliar y consisten en fugas biliares,
estenosis,
generalmente en la anastomosis,
o isquemia (Figura 11).
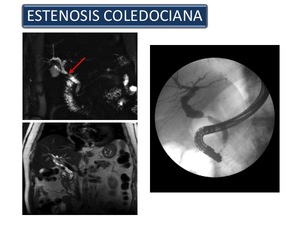
Fig. 11
References: Sandra Baleato González, CHUS, Santiago de Compostela
Si la ecografía muestra colelitiasis,
pero no coledocolitiasis,
la colangio-RM es la exploración de elección previa a la CPRE.
Cuando hay una dilatación de la vía biliar principal la sensibilidad para diagnosticar una litiasis superior a 4 mm es del 90 al 95%,
en comparación con la colangiografía retrógrada endoscópica.
La colangiorresonancia también es útil en el diagnóstico de la obstrucción biliar neoplásica y presenta una sensibilidad del 88-92% y una especificidad 91-98%,
una de sus ventajas comparado con la CPRE es que valora tanto la lesión intraductal como la extensión extraductal,
al visualizar los conductos biliares pre y post-estenóticos y evaluar las características de la tumoración.
En la colangitis esclerosante,
su utilidad en el diagnóstico inicial es controvertida por la menor resolución espacial que presenta frente a la CPRE.
Sin embargo es muy útil en el seguimiento de casos avanzados y en la detección precoz de complicaciones como el colangiocarcinoma que desarrollan el 10% de los pacientes.
4.4. Difusión (DWI)
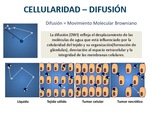
La difusión refleja el desplazamiento de las moléculas de agua,
que está influenciado por la celularidad de los tejidos,
su organización,
la tortuosidad del espacio extracelular y la integridad de las membranas celulares (Figura 12).
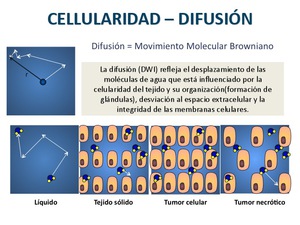
Fig. 12
References: Roberto García Figueiras, CHUS, Santiago de Compostela
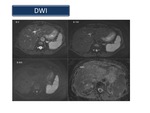
Las secuencias de DWI aplicadas al hígado y el páncreas son de especial interés para la detección de los tumores y de abscesos dado que la intensidad de la señal refleja el grado de restricción de los movimientos microscópicos del agua en los tejidos y se correlaciona con la celularidad del tejido,
la integridad de las membranas celulares,
y la cantidad de tejido fibroso.
La difusión es,
por lo tanto,
una secuencia muy sensible en estas patologías y puede ser beneficiosa en la evaluación de los pacientes con contraindicaciones para la administración de gadolinio.
Además,
tiene la ventaja potencial de llevar a cabo el análisis de los datos cuantitativos a través de la generación de los mapas de coeficiente de difusión aparente (ADC),
que contribuyen a la evaluación objetiva de la enfermedad y al seguimiento de la respuesta al tratamiento.
(Figura 13)
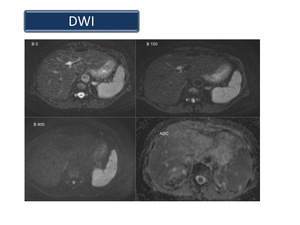
Fig. 13
References: Sandra Baleato González, CHUS, Santiago de Compostela
4.5.
Perfusión TC
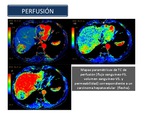
La TAC y la RM basados en técnicas de perfusión son herramientas de imagen emergentes que proporcionan información cualitativa y cuantitativa sobre la angiogénesis tumoral (Figura 14).
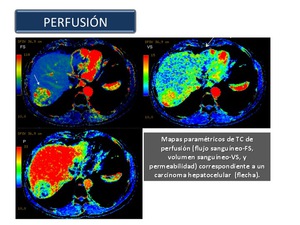
Fig. 14
References: Roberto García Figueiras, CHUS, Santiago de Compostela
Los vasos tumorales muestran una serie de características diferentes a las de los vasos normales,
con heterogeneidad espacial y estructura caótica o alta permeabilidad que nos podrían proporcionar datos específicos de los mismos mediante técnicas funcionales como la perfusión TC ,
en la que se evalúa la atenuación causada por el medio de contraste a los rayos X en el espacio vascular y extravascular a lo largo del tiempo del estudio,
existiendo una relación directa entre la concentración del contraste y la densidad.
La perfusión TC permite,
en base a modelos matemáticos de análisis,
la obtención de una serie de parámetros fisiológicos (flujo y volumen sanguíneos,
tiempo de tránsito medio,
coeficiente de transferencia,
etc.) que hacen posible la evaluación de la angiogénesis tumoral de un modo cuantitativo.
4.6.
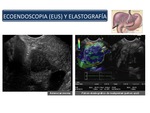
Ecoendoscopia
La ecoendoscopia tiene la ventaja de colocar el transductor en íntimo contacto con la zona a explorar y,
en consecuencia,
elimina las interferencias ocasionadas por la grasa abdominal o el gas intraluminal.
La ecoendoscopia es excelente para el diagnóstico de pequeños cálculos en la vesícula y en las vías biliares que pueden no ser detectados con otros métodos de imagen como la ecografía,
TAC y RM.
Es,
además,
la mejor manera de examinar el páncreas en busca de tumores y puede facilitar la biopsia a través del endoscopio de los tumores que se localizan dentro del páncreas (Figura 15)
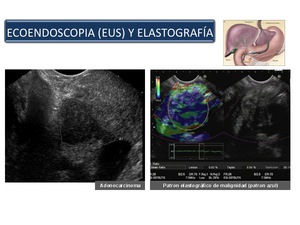
Fig. 15
References: Sandra Baleato González, CHUS, Santiago de Compostela
La sono-elastografía en tiempo real representa una nueva técnica de imagen que permite el cálculo y la visualización de la elasticidad y dureza de los tejidos.
Esta técnica tiene dos aplicaciones fundamentales:
- Diferenciar los ganglios linfáticos que son probablemente malignos de los ganglios linfáticos benignos.
- Evaluar las masas pancreaticas: la diferenciación de las masas pancreáticas focales,
especialmente entre la pancreatitis crónica focal y el cáncer de páncreas,
en presencia de una PAAF guiada por ecoendoscopia negativa (falso negativo) y una fuerte sospecha de cáncer de páncreas.
4.7.
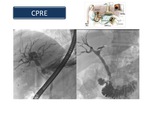
Colangiopancreatografía retrógrada endoscópica (CPRE):
Es un procedimiento invasivo realizado por los gastroenterólogos bajo sedación y guiado por fluoroscopia.
Se introduce un endoscopio de visión lateral hasta el duodeno,
se visualiza la ampolla de Vater y a través de un catéter se inyecta contraste al conducto biliar,
y en algunos casos también al conducto pancreático (Figura 16).
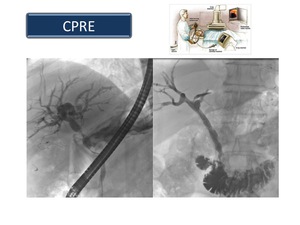
Fig. 16
References: Sandra Baleato González, CHUS, Santiago de Compostela
Está técnica está especialmente indicada tras la comprobación ecográfica de dilatación de la vía biliar en casos de coledocolitiasis,
estenosis postquirúrgicas de la vía biliar,
pacientes intervenidos de quiste hidatídico hepático y ante la sospecha de pancreatitis crónica.
O procesos tumorales de la vía biliar.
Además del diagnóstico radiológico,
es útil para tomar biopsias o cepillado para citología y se puede realizar manometría del esfínter de Oddi para el diagnostico de la estenosis papilar.
Por otra parte,
permite la práctica de técnicas terapéuticas como la esfinterotomía,
la extracción de cálculos del colédoco,
la dilatación de estenosis y la colocación de endoprótesis en las obstrucciones neoplásicas.
Este procedimiento tiene una sensibilidad en el diagnóstico de obstrucción biliar de 89-98% y una especificidad de 89-100%.
El éxito depende de la experiencia del endoscopista y puede practicarse incluso en casos de trastornos de coagulación o ascitis.
Las complicaciones son del orden de 2-7% e incluyen sangrado,
perforación,
colangitis y pancreatitis.
La mortalidad es de 0,1-0,2%.
4.8.
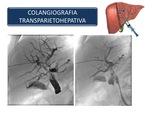
Colangiografía percutánea transparietohepática (CPT):
Este procedimiento invasivo es realizado por el radiólogo intervencionista,
bajo fluoroscopia.
Se introduce una aguja a través de la piel y tejido subcutáneo al parénquima hepático y se avanza hasta canalizar un conducto biliar intrahepático.
Una vez que se aspira bilis se introduce un catéter al conducto y a través de él,
se inyecta contraste.
La tasa de éxito al realizar el procedimiento es mayor al 95% cuando los conductos están dilatados y alrededor del 70% cuando no lo están.
La sensibilidad para diagnosticar obstrucción es de 98-100% y la especificidad de 89-100%,
similar a la obtenida con la CPRE.
Se pueden realizar procedimientos terapéuticos como dilatación de estenosis,
colocación de stents internos y/o externos y colocación de material radiactivo en pacientes con colangiocarcinoma.
La presencia de ascitis masiva o coagulopatía imposibilita este procedimiento.
Hay complicaciones en el orden de 3-10% que incluyen sangrado,
sepsis,
fuga biliar,
neumotórax,
reacción vasovagal,
fístula arteriovenosa y reacción al contraste.
La mortalidad del procedimiento está en el orden de 0,2-0,9%.
Sus principales indicaciones son: la sospecha de obstrucción biliar completa,
especialmente a nivel del hilio hepático,
cuando interesa conocer el estado de la vía biliar proximal a la obstrucción con vistas a una derivación quirúrgica,
y en pacientes en los cuales cirugías previas dificultan la realización de la CPRE (Figura 17).
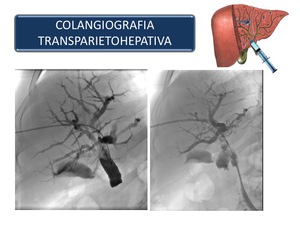
Fig. 17
References: Sandra Baleato González, CHUS, Santiago de Compostela
4.9.
Biopsia hepática:
En los casos de ictericia donde no hay dilatación de los conductos biliares el diagnóstico se puede complementar con una biopsia hepática.
Esta es realizada por laparoscopia,
percutánea (a ciegas o guiada por ecografía o TAC de abdomen) o en casos de pacientes con coagulopatía se puede realizar vía transyugular.
Es el estudio definitivo para determinar la causa y la severidad de la enfermedad hepática.
Es particularmente útil en hepatitis viral,
hepatitis autoinmune,
hepatitis alcohólica,
esteatohepatitis no alcohólica,
enfermedad de Wilson,
hemocromatosis,
deficiencia de alfa 1 antitripsina,
hígado graso del embarazo,
cirrosis biliar primaria,
granulomatosis hepática y neoplasias.
Los hallazgos histológicos compatibles con obstrucción biliar son la presencia de infartos,
lagos y tapones biliares en los conductos interlobulares y neutrófilos en la pared o la luz de los conductos biliares interlobulares.
Las complicaciones de la biopsia hepática dependen del método usado y en general están en el orden de 0,5% de los casos con una mortalidad de 0,1%.
En conclusión,
la actitud ante la ictericia y las ténicas de imagénes que disponemos se resume en la figura 18.
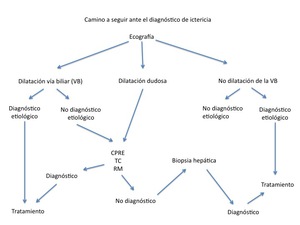
Fig. 18
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.
CASOS CLÍNICOS
La ictericia tiene múltiples causas que dividiremos en prehepáticas,
hepáticas y posthepáticas (Figura 19)
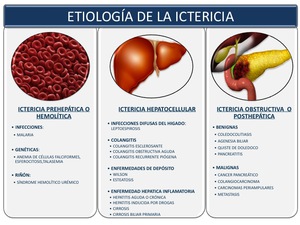
Fig. 19
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.1.
PREHEPÁTICAS:
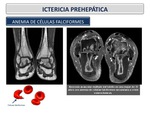
Anemia de células falciformes
La enfermedad de células falciformes es una enfermedad hereditaria caracterizada por la presencia de glóbulos rojos en forma de hoz (media luna) y una anemia crónica causada por la destrucción excesiva de glóbulos rojos.
Los glóbulos rojos contienen una forma anormal de hemoglobina llamada hemoglobina S.
Cuando los glóbulos rojos contienen una gran cantidad de hemoglobina S,
pueden llegar a ser deformados en forma de hoz,
aunque no todos los glóbulos rojos adquieren esta forma.
Un análisis de sangre especial llamado electroforesis se utiliza para el diagnóstico de esta enfermedad,
así la presencia de hemoglobina S mayor del 50% lo confirma y si es menor se hace el diagnóstico de rasgo falciforme.
Las personas suelen padecer anemia e ictericia. Un empeoramiento de la anemia,
la presencia de fiebre, dificultad para respirar y dolor en los huesos largos,
el abdomen y el pecho indican una crisis de células falciformes.
Existen tres tipos de crisis: aplástica,
secuestro esplénico y vasooclusiva.
La crisis vaso-oclusiva ocurre cuando el flujo sanguíneo se bloquea en una zona porque las células falciformes se han quedado atascadas en el vaso sanguíneo..
El dolor puede presentarse en cualquier zona del cuerpo,
pero lo más frecuente es que se sienta en el tórax o las extremidades (Figura 20).
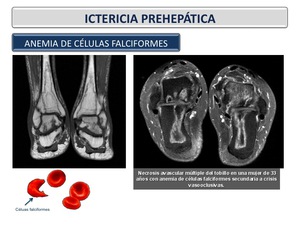
Fig. 20
References: Sandra Baleato González, CHUS, Santiago de Compostela
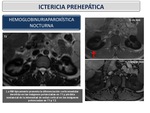
Hemoglobinuria paroxística nocturna
La HPN es un trastorno poco frecuente caracterizado por anemia hemolítica crónica intravascular,
hemoglobinuria,
hipercoagulabilidad,
citopenia debido al fallo de la médula ósea,
trombosis y raramente transformación leucémica.
La HPN es más común entre los hombres alrededor de los 20 años,
pero ocurre en ambos sexos y a cualquier edad.
El comienzo de la HPN suele ser insidioso y la evolución tiende a ser prolongada y variable.
El patrón “clásico” de HPN se caracteriza por episodios de hemólisis intravascular que puede ser desde apenas detectable hasta masiva con requerimientos transfusionales y hemoglobinuria,
que ocurren sobre todo asociados con el sueño y con una periocidad irregular.
Al principio,
el paciente refiere astenia,
coloración amarillenta de la piel y otros síntomas de hemólisis crónica sin hemoglobinuria obvia.
A menudo la identificación correcta de la enfermedad se demora entre 2 y 3 años.
Los pacientes están fuertemente predispuestos a trombosis venosa y arterial,
incluyendo el síndrome de Budd-Chiari.
el cual se presenta entre el 15 y 30% de los pacientes
El tratamiento es de soporte: corrección de la anemia,
prevención y tratamiento de la trombosis,
Modificación de la hematopoyesis.
En imagen el hallazgo característico es el deposito de hemosiderina corticomedular (Figura 21)
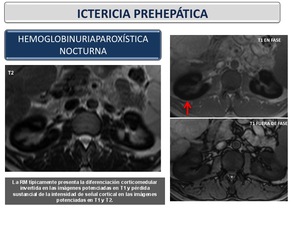
Fig. 21
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.2.
HEPÁTICAS:
5.2.1.
INFECCIONES DIFUSAS DEL HIGADO:
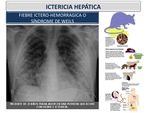
Síndrome de Weils o Fiebre icterohemorrágica: La Leptospirosis es una zoonosis producida por una espiroquetacuyo reservorio son animales salvajes y domésticos,
sobretodo roedores,
eliminándose por la orina.
El contagio se producea través del contacto directo con estos animales,
o con agua oterrenos contaminados.
Se caracteriza por afectar a grupos deriesgo con exposición ocupacional o recreativa,
como agricultores,pescadores,
cazadores,
mineros o veterinarios.
La mayoría delas ocasiones (90%) produce una forma anictérica.
Asimismo puede producir una forma grave de afectación sistémica (fiebre icterohemorrágica o síndrome de Weil) (Figura 22) .
En nuestro medio es una enfermedad poco frecuente,
y en las series publicadas la mayoría de los enfermos presentaban un antecedente epidemiológico característico de esta infección.
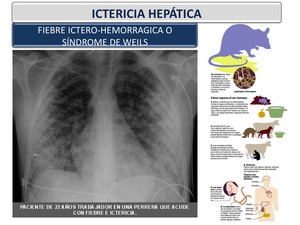
Fig. 22
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.2.2.
COLANGITIS
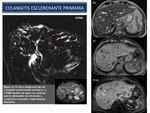
Colangitis esclerosante primaria: Es una enfermedad inflamatoria progresiva de los conductos biliares de origen autoinmune.
La enfermedad de asocia habitualmente a colitis ulcerosa: Hasta un 90% de los pacientes con colangitis esclerosante primaria tienen colitis ulcerosa.
Menos frecuentemente puede asociarse a enfermedad de Crohn.
Por otro lado,
la prevalencia de colangitis esclerosante en pacientes con colitis ulcerosa es de aproximadamente 5%.
Es una enfermedad que afecta predominantemente a hombres (sólo un 30% de los afectados son mujeres).
Se asimila a otra enfermedad colestásica llamada cirrosis biliar primaria.
La causa exacta se desconoce.
Se cree que existen factores genéticos y ambientales que inducen a células del sistema inmune (linfocitos T) a atacar los conductos biliares intra y extra hepáticos,
llevando a su destrucción progresiva.
El diagnóstico de la colangitis esclerosante primaria se realiza con la demostración de las alteraciones típicas del árbol biliar (Figura 23),
que incluyen zonas estenóticas (estrecheces) y dilataciones multifocales.
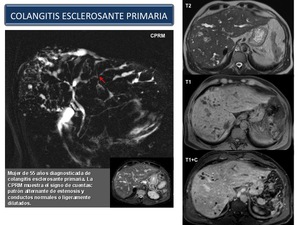
Fig. 23
References: Sandra Baleato González, CHUS, Santiago de Compostela
Colangitis piógena recurrente: La Colangitis piógena recurrente es una enfermedad poco común en el mundo occidental.
La mayoría de estos casos se observan en los países asiáticos.
La etiología es desconocida,
aunque algunos de estos pacientes tienen parásitos biliares.
La enfermedad se caracteriza por la presencia de cálculos pigmentados intrahepáticos y la infección recurrente.
Estos pacientes también están en riesgo de desarrollar cirrosis biliar y colangiocarcinoma.
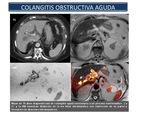
Colangitis aguda obstructiva (Figura 24): suele deberse a la obstrucción del colédoco producida por un cálculo.
Es más frecuente una obstrucción parcial que una completa.
Obstrucción,
aumento de la presión intraluminal e infección bacteriana parecen ser los factores fundamentales en su patogenia.
El aumento de la presión intraductal favorece el paso de gérmenes a las circulaciones portal y linfática,
produciendo episodios de bacteriemia.
Los microorganismos implicados con mayor frecuencia son similares a los que participan en otras patologías biliares E.
coli,
Klebsiella,
Enterococcus y Bacteroides,
y pueden llegar hasta el colédoco en forma retrógada desde duodeno,
a través de los linfáticos o desde el flujo venoso portal
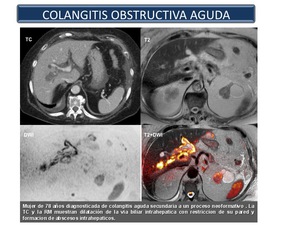
Fig. 24
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.2.3.
ENFERMEDAD HEPATICA DIFUSA
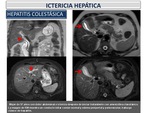
Hepatitis colestásica por amoxicilina-clavulánico (Figura 25): La hepatotoxicidad farmacológica es relativamente frecuente en la práctica clínica,
pudiendo manifestarse como cualquier forma de hepatopatía aguda o crónica,
y su diagnóstico no siempre es fácil.
En primer lugar se tiene que sospechar.
En segundo,
es imprescindible realizar todas aquellas determinaciones clínicas,
analíticas y radiológicas que descarten otras etiologías dado que no disponemos de criterios directos para su diagnóstico.
Muchos son los fármacos implicados en relaciones de hepatotoxicidad,
principalmente los antibióticos.
Entre ellos,
la toxicidad hepática por amoxicilina-clavulánico está bien documentada y fundamentalmente atribuida al componente clavulánico.
Sin embargo,
la toxicidad hepática atribuida a la amoxicilina sola es poco frecuente.
La presentación clínica del daño hepático causado por amoxicilina suele ser ictericia y malestar general,
con un periodo de latencia de entre 5 y 90 días tras la ingesta.
Los principales factores de riesgo para su desarrollo son la mayor edad,
el sexo femenino,
el embarazo,
un alto índice de masa corporal y la ingesta de alcohol excesiva que interfieren en el metabolismo del fármaco.
El tipo de daño hepático puede ser hepatocelular,
colestásico o mixto.
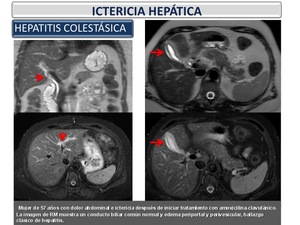
Fig. 25
References: Sandra Baleato González, CHUS, Santiago de Compostela
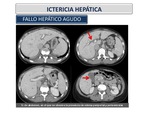
Fallo hepático agudo (Figura 26): El fallo hepático agudo (FHA) es una enfermedad multisistémica,
con afectación severa de la función hepática (INR > 1,5 o actividad de protrombina menor al 50%) de aparición aguda,
con o sin encefalopatía,
que ocurre en asociación con necrosis hepatocelular en un paciente sin enfermedad hepática crónica reconocida.
La incidencia es desconocida,
aproximadamente es la causa de un 10-15% de los trasplantes hepáticos.Entre un 40-50% de los casos no se consigue establecer la etiología,
siendo las causas más frecuentes las infecciones,
los tóxicos,
los errores innatos del metabolismo,
hepatopatías autoinmunes,
enfermedades infiltrativas e isquemia o radiación.
Se sospechará ante un paciente con encefalopatía,
alteración en la coagulación (actividad de protrombina < 50%) y disfunción hepática grave sin historia previa de enfermedad hepática.
Es importante descartar otras causas que alteren la coagulación (coagulopatía de consumo o malabsorción intestinal) y confirmar que la encefalopatía no se deba a un trastorno neurológico de otra etiología.
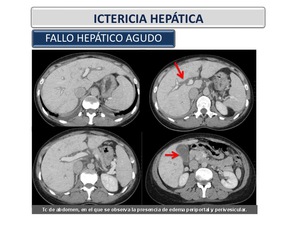
Fig. 26
References: Sandra Baleato González, CHUS, Santiago de Compostela
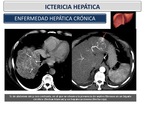
Enfermedad hepática crónica (cirrosis): Es la consecuencia de un daño hepático crónico,
independiente de su etiología y del tipo de lesión existente.
Incluimos en este grupo a la cirrosis y a las hepatitis crónicas.
En las hepatitis crónicas hay un daño hepatocelular delimitado pero persistente y una reacción inflamatoria crónica del hígado.
Avanzan progresivamente a la cirrosis.
En la cirrosis el hígado muestra una superficie nodular difusa y una disminución del volumen hepático con hipertrofia relativa de los lóbulos izquierdo y caudado,
septos fibrosos (flechas blancas),
o signos de hipertensión portal (Figura 27). Los signos de hipertensión portal (esplenomegalia,
ascitis o varices portosistémica) son por lo general debidos a la cirrosis,
pero otras condiciones también pueden causar estos hallazgos.
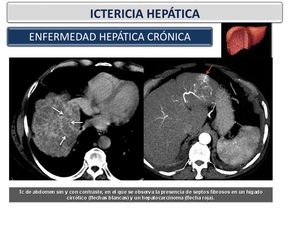
Fig. 27
References: Sandra Baleato González, CHUS, Santiago de Compostela
La cirrosis es el resultado final de muchas enfermedades hepáticas,
tras años de evolución.
Las causas son el consumo excesivo de alcohol(40%),
la hepatitis crónica por virus C (40%) y otras enfermedades hepáticas (20%).
El hepatocarcinoma (CHC) por lo general se desarrolla en un hígado cirrótico y es el resultado de un proceso de varios pasos,
un nódulo de regeneración (RN) en la cirrosis hepática podría ser el primer paso en hepatocarcinogénesis,
convirtiéndose posteriormente en carcinoma hepatocelular.
La TAC helicoidal con contraste y la resonancia magnética son técnicas de imágen no invasivas e en la detección del CHC en un hígado cirrótico (flecha roja).
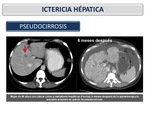
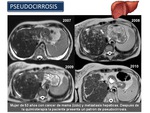
Pseudocirrosis: En pacientes con metástasis hepáticas y en tratamiento con quimioterapia pueden resultar áreas de tejido tumoral retraído y formación de cicatrices.
Entre las áreas de cicatrización,
hay un fenómeno de regeneración en el parénquima hepático.
Esta entidad se conoce como pseudocirrosis porque se asemeja a la cirrosis macronodular.
Los hallazgos de imagen de esta entidad incluyen un borde hepático lobulado,
pérdida de volumen hepático,
un lóbulo caudado hipertrofiado,
y la hipertensión portal.
Este hallazgo se puede observarse unas semanas o meses después de la quimioterapia (Figura 28 y Figura 29).
A diferencia de la cirrosis,
los pacientes con esta patología no tienen puentes de fibrosis portal,
pero pueden manifestarse hiperplasia nodular regenerativa.
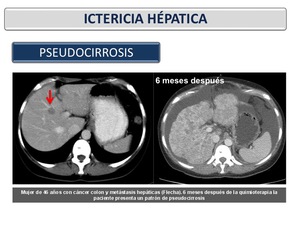
Fig. 28
References: Sandra Baleato González, CHUS, Santiago de Compostela
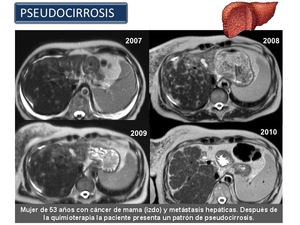
Fig. 29
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.2.4 ENFERMEDAD DE DEPOSITO
Esteatosis hepática: La esteatosis hepática (EH) es la acumulación de lípidos histológicamente visible en el citoplasma de los hepatocitos.
Es la alteración metabólica más frecuente a nivel hepático.
El examen histológico mediante biopsia por punción hepática,
permite el diagnóstico de la EH,
constituyendo el patrón de oro en el diagnóstico de esta enfermedad.
La ecografía es el método de cribado inicial para el diagnóstico no invasivo de esteatosis hepática.
Es un método simple y barato que en la esteatosis muestra un hígado con ecoestructura aumentada (hígado brillante).
Tiene una sensibilidad entre el 60 y el 94%,
y una especificidad del 66-95% en detectar hígado graso,
pero no aporta una información reproducible de la cantidad de grasa.
La mayoría de los estudios sólo clasifican la cantidad de grasa en leve,
moderada o importante,
por lo tanto es poco fiable para detectar esteatosis inferior al 30% y es dependiente del operador.
No distingue entre fibrosis y esteatosis,
aunque si existe una fibrosis avanzada puede haber un incremento en ecos heterogéneos sin sombra acústica posterior.
En la tomografía computarizada (TC),
la esteatosis se ve mejor con imágenes sin contraste.
En ellas hay unos valores de atenuación del parénquima descendidos.
Valores de atenuación < 40 UH o 10 UH inferiores a los valores del bazo son sugestivos de esteatosis hepática.
Con esteatosis,
el hígado aparece más oscuro que el bazo,
e incluso más que los vasos sanguíneos.
Existe el inconveniente de que enfermedades difusas hepáticas subyacentes pueden alterar la atenuación y que los valores de atenuación pueden variar dependiendo del modelo de TC.
Por tanto,
la TC no es el mejor método para diagnosticar esteatosis hepática.
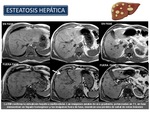
La RM detecta la esteatosis de forma fiable (Figura 30 y 31).
Fishbein et al hallaron una buena correlación entre RM e histología en pacientes con hígado graso no alcohólico.
La principal ventaja de la RM frente a la ecografía y la TC reside en que la RM puede cuantificar el grado de esteatosis y detecta grados más bajos de esteatosis (hasta del 3%).
Desafortunadamente,
esta técnica es incapaz de diferenciar esteatosis de esteatohepatitis.
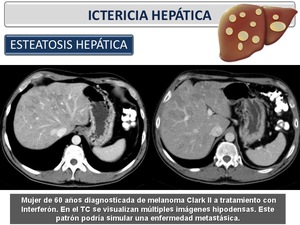
Fig. 30
References: Sandra Baleato González, CHUS, Santiago de Compostela
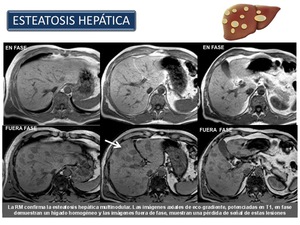
Fig. 31
References: Sandra Baleato González, CHUS, Santiago de Compostela
La espectroscopia por RM de protones (ERM) permite estudios no invasivos de la composición de tejidos in vivo.
El espectro H1 del tejido hepático muestra dos señales dominantes: la señal agua y la señal de los protones metileno de los ácidos grasos.
Un aumento en la intensidad de señal metil y metileno se observa en los pacientes con esteatosis; dicho aumento es proporcional al contenido de grasa hepático.
Esta técnica no invasiva y segura puede ser una alternativa a la biopsia hepática en la cuantificación de grasa hepática.
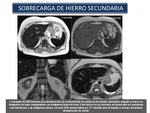
Hemosiderosis (Sobrecarga de hierro secundaria):Es el resultado de la absorción excesiva de hierro,
transfusiones repetidas de sangre,
o de la ingesta oral excesiva,
típicamente ocurre en pacientes con trastornos de la eritropoyesis.
El diagnóstico se realiza con los estudios de hierro sérico.
El tratamiento suele ser con quelantes del hierro.
Las secuencias GRE T2 son fundamentales para el diagnóstico y la cuantificación del deposito férrico (Figura 32)
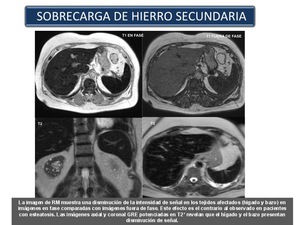
Fig. 32
References: Sandra Baleato González, CHUS, Santiago de Compostela
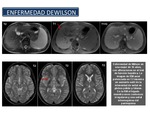
Enfermedad de Wilson La enfermedad de Wilson es un trastorno hereditario poco común en el que el hígado no excreta el exceso de cobre por la bilis como lo hace normalmente,
lo que termina con acumulación de cobre en el hígado y daño hepático,
causando cirrosis (Figura 33).
El hígado dañado libera cobre directamente a la sangre, y el cobre es transportado a otros órganos,
como el cerebro,
los riñones y los ojos, donde también se acumula.
Los depósitos de cobre ocasionan daño tisular,
muerte del tejido y cicatrización,
lo cual hace que los órganos afectados dejen de funcionar bien.
Las personas con enfermedad de Wilson pueden tener temblores,
dificultad para hablar y tragar,
problemas de coordinación,
cambios de personalidad,
o la hepatitis.
Los análisis de sangre y exámenes oculares son útiles para confirmar el diagnóstico.
Este trastorno aparece típicamente en personas menores de 40 años.
En los niños,
los síntomas comienzan a aparecer alrededor de los 4 años.
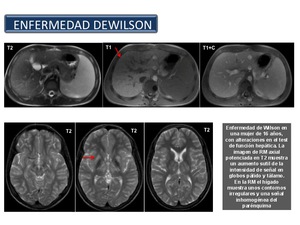
Fig. 33
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.2.5 ENFERMEDADES CONGÉNITAS
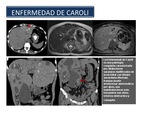
Enfermedad de Caroli: La enfermedad de Caroli es una enfermedad autosómica recesiva,
secundaria a una malformación de la placa ductal.
Se asocia con la enfermedad poliquística renal,
el riñón esponjoso medular,
y enfermedad quística medular.
El sello distintivo de la enfermedad es la dilatación del conducto intrahepático que puede ser muy grande y sacular.
Las complicaciones de la enfermedad de Caroli son consecuencia del estasis biliar (Figura 34),
lo que conduce a la formación de cálculos e infección como: piedras intraductales,
colangitis y abscesos,
cirrosis hepática,
y colangiocarcinoma.
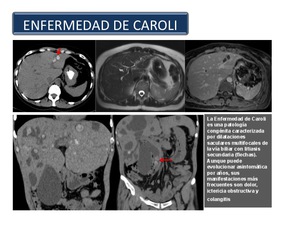
Fig. 34
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.3 POST-HEPÁTICAS
5.3.1 ENFERMEDADES CONGÉNITAS
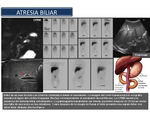
Atresia biliar: La atresia biliar es la causa más frecuente de colestasis neonatal y la principal indicación de trasplante hepático pediátrico.
La incidencia es de aproximadamente 1 de 8000 (países asiáticos) a 1 de 18.000 (países europeos) nacidos vivos.
Predominante en mujeres.
Se caracteriza por la obliteración fibrótica completa de la luz de todo o parte del árbol biliar extrahepático en los primeros 3 meses de vida.
La forma más común (que se encuentra en el 80% de los pacientes) de la atresia biliar no está asociada a otras anomalías congénitas,
y se ha denominado forma perinatal o adquirida.
Curiosamente,
la dilatación del conducto biliar está siempre presente.
El signo del cordón triangular es un área anormal triangular hiperecogénico (Figura 35) en la porta que se corresponde con el remanente fibroso del conducto dentro del hilio hepático.
La hepatoportoenterostomía de Kasai debe ser el tratamiento primario quirúrgico de la atresia biliar.
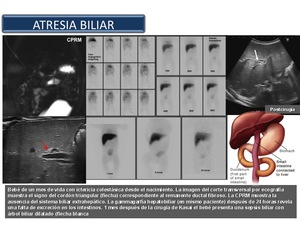
Fig. 35
References: Sandra Baleato González, CHUS, Santiago de Compostela
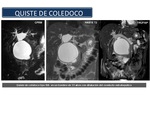
Quiste del colédoco: Un quiste de colédoco es una dilatación congénita de las vías biliares extrahepáticas (Figura 36). Estos pacientes no tienen una placa ductal anormal.
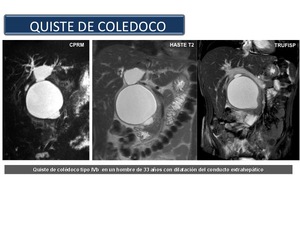
Fig. 36
References: Sandra Baleato González, CHUS, Santiago de Compostela
La teoría más común para el desarrollo de un quiste de colédoco es que la dilatación se debe a una anomalía subyacente de la unión pancreático-biliar.
La unión anómala del conducto biliar y pancreático está próxima al esfínter de Oddi.
En estos pacientes hay un gran canal común.
La teoría es que cuando el esfínter de Oddi se contrae,
las enzimas pancreáticas fluirán hacia el conducto biliar,
causando dilatación y en algunos casos,
el estrechamiento del conducto distal.
5.3.2. CÁLCULOS BILIARES
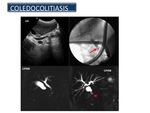
Coledocolitiasis Está presente en aproximadamente el 15% de los pacientes sometidos a colecistectomía.
A diferencia de la TC,
que depende del aumento de la atenuación debido a las calcificaciones,
la CPRM permite la detección de cálculos del conducto biliar,
independientemente de su composición química y sin tener en cuenta la presencia o ausencia de calcificación (figura 37) La CPRM puede demostrar cálculos tan pequeños como de 2 mm a pesar de su resolución espacial limitada en comparación con la CPRE.
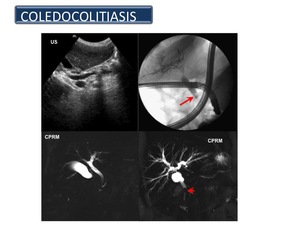
Fig. 37
References: Sandra Baleato González, CHUS, Santiago de Compostela
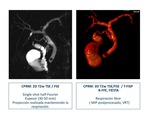
La CPRM tiene una sensibilidad y especificidad de 89% -100% y el 83%-100%,
respectivamente.
Las técnica para la visualización de la vía biliar puede ser en apnea y/o con sincronización respiratoria en pacientes no colaboradores como se muestra en la figura 38.
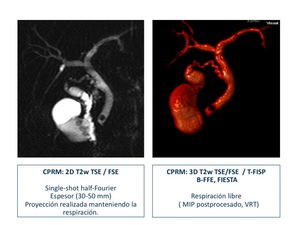
Fig. 38
References: Sandra Baleato González, CHUS, Santiago de Compostela
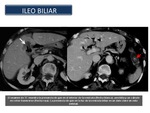
Íleo biliar: Es una complicación inusual de la colecistitis crónica.
Se produce por la impactación de cálculos biliares en el íleon,
después de pasar a través de una fístula bilio-entérica.
El 60% son fístulas colecistoduodenales ; otros tipos son las fístulas colecistocolónica y colecistogástricsa.
La edad media de los pacientes es de 70 años de edad.
La mortalidad es del 15-20%.
Clínicamente se presentan con la Tríada de Rigler (Fig 39): neumobilia (flecha blanca),
obstrucción del intestino delgado,
y cálculo biliar impactado (por lo general en el íleon terminal,
a nivel de la válvula íleo-cecal).
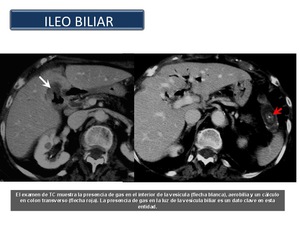
Fig. 39
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.3.3.
ENFERMEDADES INFLAMATORIAS
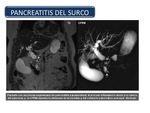
Pancreatitis Groove o del surco: La pancreatitis del surco pancreaticoduodenal (SPD) es un tipo de pancreatitis crónica que afecta al espacio anatómico situado entre la cabeza pancreática,
el duodeno y el colédoco distal.
El hallazgo anatomopatológico es la presencia de fibrosis cicatricial en el SPD a veces asociada a la existencia de lesiones quísticas.
Frecuentemente,
la fibrosis y los quistes no se limitan al espacio anatómico del SPD sino que afectan también a las estructuras anatómicas adyacentes: la pared duodenal,
la cabeza pancreática y el colédoco distal.
No se conoce su etiopatogenia pero se postula que puede ser debido a cicatrización de focos heterotópicos de parénquima pancreático localizados en el SPD.
Los casos de pancreatitis crónica con afectación del SPD los clasificaron en tres categorías:
- Pancreatitis del surco «pura»: Sólo hay afectación del surco pancreaticoduodenal.
- Pancreatitis segmentaria cefálica con afectación del SPD: Hay lesiones de pancreatitis crónica focal en la cabeza pancreática a pesar de que predomina la afectación del SPD
- Pancreatitis crónica difusa con afectación del SPD: Hay lesiones típicas de pancreatitis crónica en todo el páncreas más afectación del SPD.
Los hallazgos por TC helicoidal de la forma «pura» de pancreatitis del surco son: obliteración del plano graso del SPD por una lesión de morfología laminar,
de densidad de partes blandas,
poco captante debido a que al ser una lesión básicamente fibrosa existe un enlentecimiento de la circulación y de la difusión del contraste yodado al espacio intersticial.
En la cabeza pancreática no se visualizan alteraciones.
A veces también podemos visualizar pequeñas lesiones quísticas en el interior de la lesión cicatricial o en la pared duodenal.
En la pancreatitis segmentaria cefálica con extensión al SPD los hallazgos con TC helicoidal también incluyen la obliteración de la grasa del SPD como en la forma «pura»,
aunque la lesión de densidad de partes blandas suele ser más extensa,
rodea a la cabeza pancreática por el borde posterior y se visualizan áreas hipodensas en el interior de la cabeza pancreática que se corresponden con focos de pancreatitis crónica.
Los quistes se pueden visualizar en la pared duodenal,
en el interior de la lesión fibrótica o en el interior de la cabeza pancreática.
En la pancreatitis crónica difusa con extensión al SPD con TC helicoidal veremos los hallazgos típicos de pancreatitis crónica común asociados a la obliteración de la grasa del SPD.
En RM (Figura 40) la masa del surco pancreaticoduodenal será hipotensa en relación al parénquima pancreático en las imágenes potenciadas en T1,
y puede ser hipo,
iso o ligeramente hiperintensa en las imágenes potenciadas en T2.
Cuando hay cambios inflamatorios en el parénquima pancreático,
lo veremos hipointenso en imágenes potenciadas en T1 (en la pura,
se verá un páncreas hiperintenso en T1).
El diagnóstico diferencial más importante hay que realizarlo con el adenocarcinoma de cabeza de páncreas.
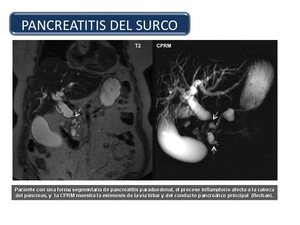
Fig. 40
References: Sandra Baleato González, CHUS, Santiago de Compostela
Pancreatitis crónica focal : La pancreatitis crónica se caracteriza por la existencia de lesiones irreversibles del parénquima pancreático que conducen a la hipofunción exo-endocrina de la glándula.
En los países desarrollados occidentales la pancreatitis crónica es generalmente secundaria a la ingesta de alcohol.
El alcohol induce la forma más frecuente de pancreatitis crónica,
que es la denominada pancreatitis crónica calcificante.
Puede estimarse que un 70% de los casos mundiales son de este tipo y etiología.
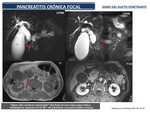
Los cambios de pancreatitis crónica focal (Figura 41) son difícil de diferenciar del adenocarcinoma,
por cuanto presentan una semiología similar: engrosamiento focal,
obstrucción con dilatación del conducto pancreático principal y del colédoco,
atrofia de la glándula proximal e incluso obliteración de plano graso alrededor de la arteria mesentérica superior.
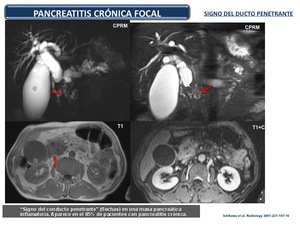
Fig. 41
References: Sandra Baleato González, CHUS, Santiago de Compostela
La RM puede distinguir mejor estas dos entidades,
si bien ambas comparten características de señal en secuencias T1 con supresión grasa (leve hipointensidad) y en T2 (discreta hiperintensidad algo heterogénea).
No obstante,
en la pancreatitis focal,
existe un realce inicial heterogéneo en fase capilar,
con áreas de vacío de señal (quistes o calcificaciones),
sin demostrar una masa definida,
suele haber preservación de la textura glandular lobulada normal,
y normalmente,
se asocia a una hipointensidad difusa de todo el páncreas en secuencias T1 con supresión.
La detección de una masa definida y circunscrita es más frecuente en el carcinoma de páncreas,
con realce irregular,
heterogéneo y disminuido con respecto al resto de páncreas en fase capilar.
En casos raros donde la pancreatitis crónica es focal o donde la inflamación es tan destructiva que se pierde el patrón estromal subyacente típico,
el diagnóstico no se puede hacer por RM y se requiere de un diagnóstico histológico.
5.3.3.
ENFERMEDADES ADQUIRIDAS
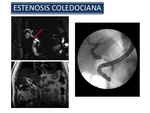
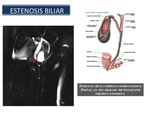
Estenosis: La CPRM es la modalidad de elección para estudiar la morfología de las estenosis biliares.
Las estenosis iatrogénicas del conducto biliar pueden ocurrir debido a una amplia variedad de causas,
incluyendo entre ellas: la cirugía biliar,
el trasplante hepático y la terapia de perfusión intraarterial con agentes citotóxicos.
La colecistectomía es una de las causas más comunes de la estenosis del conducto biliar iatrogénica.
Después del trasplante hepático ortotópico (THO) las estenosis biliares son una de las complicaciones más comunes y han sido descritas en aproximadamente el 15 -20% de los injertos.
Los dos tipos usuales de reconstrucción del conducto biliar realizados en el momento de THO son la colédoco-coledostomía (CC) y la hepático-yeyunostomía(HJ).
Las estenosis postoperatorias de la anastomosis del conducto biliar son una causa frecuente de disfunción postoperatoria del aloinjerto (Figura 42).
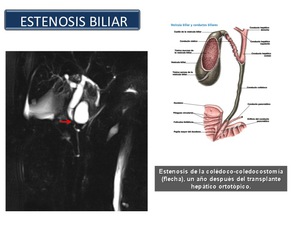
Fig. 42
References: Sandra Baleato González, CHUS, Santiago de Compostela
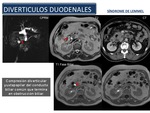
Divertículos duodenales (Síndrome de Lemmel): El duodeno es la segunda localización más frecuente de los divertículos después de la de colon,
y los divertículos duodenales se encuentran en el 5% -22% de la población.
Los divertículos duodenales son lesiones adquiridas formadas por una saculación de la mucosa y submucosa que se hernian a través de un defecto muscular.
La mayoría de los divertículos son asintomáticos y detectados de manera casual,
pero las complicaciones existen.
Aproximadamente el 10% de los divertículos duodenales son sintomáticos,
pero sólo el 1% -2% necesitarán intervención quirúrgica.
Las complicaciones incluyen la diverticulitis aguda,
hemorragia y perforación,
obstrucción biliar,
y pancreatitis.
Los divertículos duodenales también pueden causar obstrucción del conducto biliar y del pancreático debido a que frecuentemente afectan a la región yuxtapapilar.
El aumento de presión de la luz duodenal puede dar lugar a la distensión del duodeno y comprimir el colédoco distal,
provocando una obstrucción biliar (Fig.
43 ).
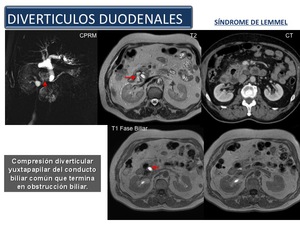
Fig. 43
References: Sandra Baleato González, CHUS, Santiago de Compostela
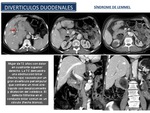
El término "síndrome de Lemmel" ha sido aplicado a un divertículo yuxtapapilar que causa ictericia obstructiva.
También puede haber colangitis.
Los divertículos también están asociados con coledocolitiasis (Fig.
44),
tal vez debido a los efectos combinados de estasis biliar y la contaminación bacteriana,
sobre todo los divertículos más grandes.
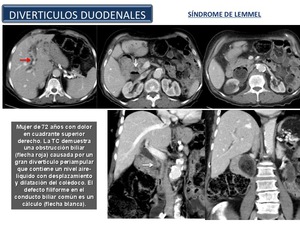
Fig. 44
References: Sandra Baleato González, CHUS, Santiago de Compostela
5.3.4.
ENFERMEDADES MALIGNAS
Colangiocarcinoma: Los colangiocarcinomas (CC) son los tumores malignos que se originan a partir de las células epiteliales que recubren la vía biliar y la vesícula biliar.
Es el cáncer hepático primario más frecuente después del carcinoma hepatocelular.
Existen múltiples factores de riesgo que favorecen su desarrollo como:
- trematodos hepáticos (14% de prevalencia) y hepatolitiasis (20% de prevalencia) en las zonas endémicas del sureste de Asia
- el quiste de colédoco
- el consumo de alcohol
- diabetes
- cirrosis (riesgo 10 veces mayor de desarrollar colangiocarcinoma que la población general)
- y sin duda la colangitis esclerosante primaria (PSC),
que es el factor predisponente más importante en los países occidentales.
Tradicionalmente,
los colangiocarcinomas se han clasificado,
de acuerdo con su localización,
en intrahepáticos y extrahepáticos.
En la serie de Nakebb et al,
el 6% de los colangiocarcinomas eran intrahepáticos,
el 67% perihiliares y el 27% distales,
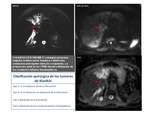
cifras similares a las descritas por otros autores con frecuencias de los colangiocarcinomas hiliares (o Tumor de Klatskin) entre el 60 y el 80%.
La localización de los colangiocarcinomas tiene gran importancia práctica pues influye en la forma de manifestarse clínicamente y,
sobre todo,
en el diagnóstico,
pronóstico y estrategias terapéuticas.
Los colangiocarcinomas intrahepáticos presentan una frecuencia menor de ictericia y una mayor incidencia de dolor abdominal y de afectación del estado general,
siendo su diagnóstico y tratamiento similar a los del hepatocarcinoma.
Los tumores del tercio medio son raros y habitualmente se tratan de igual manera que los del tercio superior o hiliares (tumores de Klatskin).
Los tumores distales tienen diferencias en su abordaje diagnóstico,
un pronóstico algo más favorable y el procedimiento quirúrgico habitual es la duodenopancreatectomía cefálica.
El colangiocarcinoma es un tumor de crecimiento lento y localmente invasivo que infiltra el tejido conectivo,
extendiéndose por continuidad a través de las vainas nerviosas o por vía linfática.
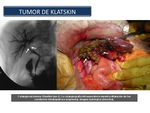
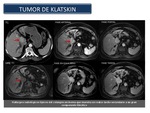
En el caso del tumor de Klatskin (Figura 45 y 46),
confinado en un espacio estratégico reducido,
infiltra cranealmente al hígado y las estructuras vasculares vecinas (porta y arteria hepática o sus ramas) y en los colangiocarcinomas distales,
al páncreas y duodeno.
La invasión linfática en el momento del diagnóstico se encuentra en alrededor del 30% de los enfermos,
siendo rara la existencia de metástasis hematógenas y la diseminación peritoneal.
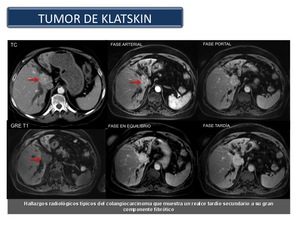
Fig. 45
References: Sandra Baleato González, Chus,Santiago de Compostela
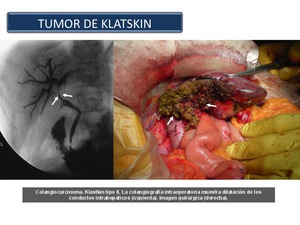
Fig. 46
References: Sandra Baleato González, CHUS, Santiago de Compostela
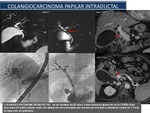
Se han descrito cuatro tipos morfológicos de colangiocarcinomas: papilar,
nodular,
nodular-infiltrante e infiltrante.
Los dos primeros se localizan con mayor frecuencia en la porción distal de la vía biliar,
mientras que las formas infiltrantes suelen originarse en el hilio.
Habitualmente el tipo morfológico se correlaciona con los hallazgos histológicos.
El colangiocarcinoma se manifiesta en más del 90% de los casos como una ictericia progresiva,
generalmente indolora,
precedida a menudo de prurito.
La mayoría de los casos se presentan entre los 50-80 años,
con predominio en la sexta década de la vida y sin clara diferencia respecto al sexo.
Cuando existen ciertos factores de riesgo,
como colitis ulcerosa o quistes congénitos biliares,
la edad de presentación suele ser 2 o 3 décadas menor.
Otros síntomas como dolor abdominal,
fiebre,
pérdida de peso o afectación del estado general son menos frecuentes y suelen aparecer en fases más avanzadas.
En los casos sin ictericia (obstrucción de un solo conducto o incipiente de la vía biliar principal) el cuadro clínico puede manifestarse por dolor abdominal moderado,
prurito,
pérdida de peso y colestasis.
La colangiorresonancia magnética (CRM) permite el estudio de los conductos biliares y pancreáticos con imágenes de alta calidad (Figura 47).
Además,
su rápida realización,
su carácter no invasivo y su asociación con la RM convencional permite realizar un estadiaje tumoral.
La obtención de imágenes tridimensionales de la vía biliar permite establecer con exactitud el diagnóstico de la obstrucción,
estudiar la vía biliar proximal y distal a la estenosis,
determinar la extensión proximal del tumor en el colangiocarcinoma hiliar con más precisión,
incluso,
que con la colangiografía directa al valorar todo el árbol biliar y evaluar la resecabilidad de la neoplasia.
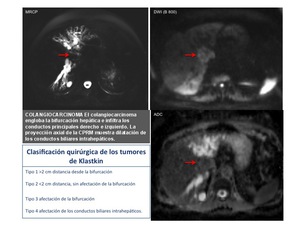
Fig. 47
References: Sandra Baleato González, CHUS, Santiago de Compostela
La colangiografia directa percutánea (CTH) o retrógrada por vía endoscópica (CPRE) constituye el mejor procedimiento para valorar la presencia,
localización y extensión de los tumores de la vía biliar.
La presencia de colangiocarcinoma y su tipo morfológico se detectó en 30 de 31 pacientes (97%) de la serie de Nesbit et al,
con las implicaciones que conlleva poder precisar el carácter polipoideo,
nodular o infiltrante de la lesión.
La CTH tiene la ventaja sobre la CPRE de definir de forma más precisa la anatomía y la extensión proximal de la obstrucción,
por lo que numerosos grupos de trabajo prefieren este abordaje en los tumores hiliares.
En los colangiocarcinomas distales (Figura 48) se prefiere el abordaje endoscópico porque informa sobre la vía biliar distal y permite la visualización del duodeno y de la papila de Vater,
y la práctica de una pancreatografía para descartar la presencia de carcinoma del páncreas.
La CPRE supera a la CTH en que tiene menos contraindicaciones,
una mejor tolerancia y una morbimortalidad inferior.
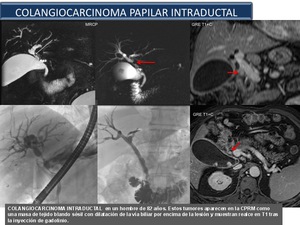
Fig. 48
References: Sandra Baleato González, CHUS, Santiago de Compostela
Adenocarcinoma pancreático: A pesar de los recientes avances en el campo diagnóstico y de biología molecular de las últimas décadas,
el pronóstico vital del cáncer de páncreas (CP) sigue siendo infausto.
En España se diagnostican unos 2.000 casos al año,
suponiendo la quinta causa de muerte por cáncer,
con una supervivencia estimada para todos los estadios inferior al 5% a 5 años.
Esto se debe fundamentalmente a la diseminación precoz de esta neoplasia,
puesta de manifiesto en varios estudios,
que conlleva que en la mayor parte de los casos el tumor se manifieste clínicamente en estadios avanzados que impiden su resecabilidad y limitan en gran medida las posibilidades terapéuticas.
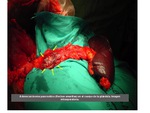
Hasta tal punto esto es así que tan sólo un 15-20% de los sujetos diagnosticados de CP son subsidiarios de una pancreatectomía (Figura 49) con intención curativa,
recibiendo el resto de los pacientes tratamiento oncológico,
fundamentalmente paliativo.
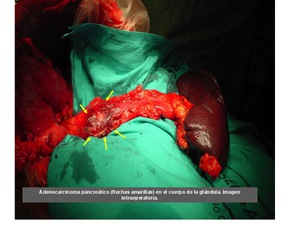
Fig. 49
References: Sandra Baleato González, CHUS, Santiago de Compostela
El adenocarcinoma de páncreas representa el 85-95% de todas las neoplasias malignas del páncreas y se desarrolla sobre el epitelio ductal pancreático (Figura 50).
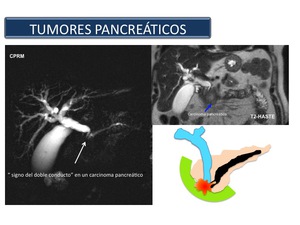
Fig. 50
References: Sandra Baleato González, CHUS, Santiago de Compostela
En la mayoría de los casos,
el tumor se sitúa en la cabeza de páncreas,
mientras que solamente en un 25 % afecta a cuerpo o cola.
Las pruebas de imagen tienen dos objetivos fundamentales: diagnosticar el tumor y estatificar la neoplasia localmente y a distancia para definir aquellos tumores potencialmente resecables quirúrgicamente.
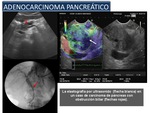
El adenocarcinoma pancreático histológicamente se caracteriza por la presencia de un estroma fibroso hipovascular que elastograficamente se visualiza como un patrón azul (Figura 51).
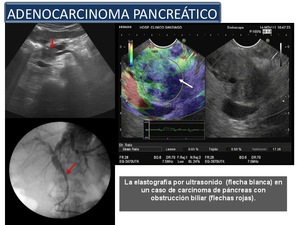
Fig. 51
References: Sandra Baleato González, CHUS, Santiago de Compostela
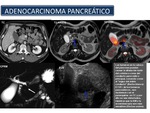
Esta característica hace que la lesión aparezca hipodensa respecto al parénquima normal que la rodea en la fase pancreatográfica (alrededor de los 45 s (35-50 s) desde la administración de contraste i.v.
Es necesario en todos los estudios una fase portal que permite evaluar la presencia de metástasis a distancia y la permeabilidad del sistema venoso porto-mesentérico.
El 10% de los adenocarcinomas pancreáticos son isodensos en la fase pancreatográfica y portal,
especialmente los menores de 2 cm,
lo que dificulta su diagnóstico.
La RM es más sensible que la TCMD para la detección de este tipo de lesiones debido a la mayor resolución de contraste inherente a la técnica,
por lo que está indicada en estos casos dudosos de sospecha clínica del tumor sin lesión evidente en la TCMD (Figura 52).
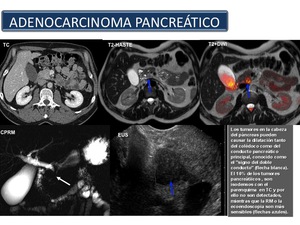
Fig. 52
References: Sandra Baleato González, CHUS, Santiago de Compostela
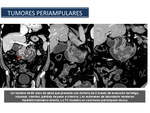
Tumores periampulares: Los tumores de la región periampular son poco frecuentes y representan entre el 0 y 2% de los cánceres del tubo digestivo.
Sin embargo,
su incidencia ha experimentado un incremento significativo en las últimas décadas,
situándolos en el cuarto lugar de las causas de muerte por cáncer.
Los cánceres de la región periampular (Figura 53) incluyen a los tumores de cabeza de páncreas,
vía biliar distal,
ampolla de Vater y duodeno periampular.
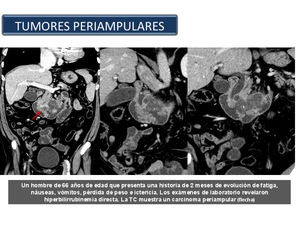
Fig. 53
References: Sandra Baleato González, CHUS, Santiago de Compostela
Estos tumores se presentan preferentemente entre la sexta a séptima década de la vida y son de crecimiento lento.
La gran mayoría de las veces se manifiestan como un síndrome de ictericia obstructiva indolora o un síndrome de masa retroperitoneal y dolor.
La tasa de supervivencia de estos cánceres es reducida,
siendo el de ampolla de Vater el de mejor pronóstico.
La Pancreatoduodenectomía u operación de Whipple es la alternativa quirúrgica de elección utilizada en el manejo de esta patología.
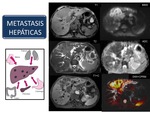
Metástasis hepáticas
El hígado es un lugar común de diseminación de metástasis hematógenas,
principalmente de los tumores de tracto gastrointestinal,
(secundariamente a su drenaje venoso al sistema portal).
Las metástasis hepáticas,
en general,
son múltiples y afectan a ambos lóbulos.
Las metástasis en crecimiento,
comprimen el parénquima hepático adyacente,
provocando su atrofia.
Por lo tanto,
una afectación difusa puede asociarse a alteración de la función hepática,
bien por reemplazamiento y atrofia del parénquima normal y/o por obstrucción biliar (Figura 54).
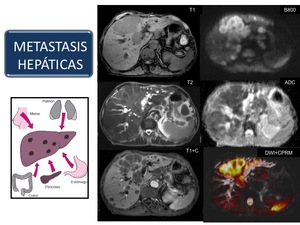
Fig. 54
References: Sandra Baleato González, CHUS, Santiago de Compostela
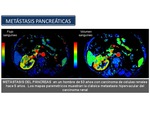
Metástasis pancreáticas
Las metástasis en el páncreas son infrecuentes.
Los tumores primarios más comunes que dan lugar a metástasis en el páncreas son el cáncer de pulmón,
el carcinoma de células renales (Figura 55), el melanoma maligno,
el carcinoma tiroideo y el carcinoma de origen gastrointestinal.
El intervalo de tiempo entre el diagnóstico inicial de carcinoma primario y la detección de metástasis pancreáticas varía ampliamente,
pero en el caso del carcinoma renal se han descrito casos en los que las mismas aparecen muchos años después.
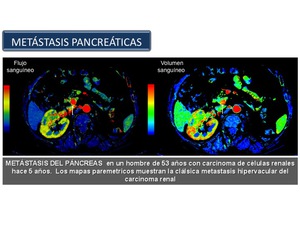
Fig. 55
References: Roberto García Figueiras, CHUS, Santiago de Compostela
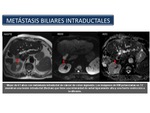
Metástasis biliares intraductales
La afectación metastásica en los conductos biliares es rara.
Los tumores primarios que más comúnmente la causan son los de pulmón,
mama y tracto gastrointestinal (Figura 56).
No hay evidencia concreta de que la resección quirúrgica de las lesiones metastásicas intraductales aumente la supervivencia del paciente,
excepción hecha del cáncer colorrectal.
Por lo tanto,
la difícil diferenciación preoperatoria del colangiocarcinoma primario intraductal (subsidiario de cirugía) de las metástasis intraductales podría tener gran importancia clínica.
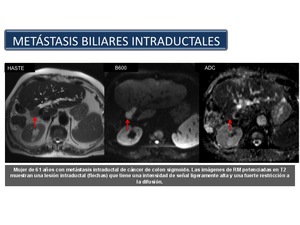
Fig. 56
References: Sandra Baleato González, CHUS, Santiago de Compostela