El "sentido" del equilibrio es el conjunto de sensaciones que nos permite tener una orientación espacial adecuada de nuestro cuerpo,
en todo momento tanto en reposo como en movimiento (permitiendo por ejemplo desplazarnos sin caer al suelo).
Fisiología del equilibrio:
El mantenimiento del equilibrio se basa fundamentalmente en mecanismos reflejos con escasa participación cortical.
Existen sistemas aferentes que nos van a informar de nuestra posición en el espacio (sentido de la vista,
sentido del oído en el laberinto posterior y los receptores músculoesqueléticos y articulares de la sensibilidad propioceptiva).
Esta información se integra en los núcleos vestibulares del tronco del encéfalo y el cerebelo.
Mediante sistemas eferentes (donde intervienen conexiones vestíbulo oculares,
vestíbulo espinales y conexiones con el núcleo del nervio vago) se envían las órdenes adecuadas para mantener el equilibrio tanto estático como dinámico.
Anatomía del equilibrio:
Se localiza por un lado en el peñasco,
concretamente en el oído interno a nivel del laberinto posterior constituido por el vestíbulo y los canales semicirculares,
por otro se localiza a nivel de las vías neurales retrovestibulares (incluyendo los nervios vestibulares superior e inferior,
los núcleos vestibulares del tronco del encéfalo y el cerebelo).
Trastornos del equilibrio.
Definición: Cualquier trastorno que conlleve sensación de desconexión,
pérdida de conciencia leve con incapacidad de mantener el equilibrio en pie o sentado.
Se denominan con múltiples términos: mareos,
inestabilidad,
vértigo,
etc.
englobando una gran variedad de entidades clínicas de etiología amplia y difícil de establecer con frecuencia.
Importancia: Su importancia viene establecida por su gran incidencia.
Así,
en EEUU es la tercera causa de consulta más frecuente en ambulatorios y la causa más habitual en pacientes mayores de 75 años.
En Estados Unidos un 42% de pacientes consultan en algún momento de su vida por trastornos del equilibrio (National Institute of Health).
Pueden comportar una pérdida calidad de vida importante para el paciente incluyendo la posibilidad de caídas y lesiones.
La evaluación de los pacientes "mareados" puede ser realmente abrumadora para el médico.
Existen pocos problemas clínicos que tengan un diagnóstico diferencial tan amplio.
Frecuentemente son remitidos a múltiples especialistas (otorrinolaringólogos,
neurólogos,
cardiólogos) sin poder establecer frecuentemente su etiología específica.
Vértigo: es uno de los trastornos más frecuentes del equilibrio,
su definición viene establecida por la existencia de una sensación ilusoria de movimiento generalmente de tipo giratorio.
Se clasifican en vértigos periféricos (90%) son aquellos en que la lesión reside en el peñasco (laberinto posterior incluyendo el vestíbulo y los canales semicirculares o en el nervio vestibular en su trayecto intratemporal) y vértigos centrales (5-10%) la lesión reside en el sistema nervioso central (núcleos vestibulares y sus conexiones) a nivel del tronco del encéfalo,
ángulo pontocerebeloso y cerebelo.
Clínicamente son diferentes (figura 2 cuadro 1)
Etiología por grupos de enfermedades (figura 3 cuadro 2)
Etiología de los vértigos periféricos.
(figura 4 cuadro 3)
Etiología de los vértigos centrales (figura 5 cuadro 4)
Diagnóstico:
Se basa en realizar un adecuada anamnesis,
exploración física y pruebas complementarias.
El diagnóstico topográfico y etiológico de las alteraciones del equilibrio se obtiene en un 80% a través de la historia y la exploración clínica. Una buena historia clínica con una adecuada exploración física (generalmente en atención primaria) puede revelar el diagnóstico.
La anamnesis es esencial. Permite diferenciar entre mareo,
inestabilidad,
hipotensión ortostática,
vértigos verdaderos. Es necesario valorar el patrón de duración,
los factores desencadenantes: espontáneo o posicional,
inducido por sonido,
maniobras de Valsalva así como los síntomas acompañantes tanto generales (náuseas,
vómitos) como otológicos y neurológicos.
La exploración clínica debe ser sistemática incluyendo:
-Valoración de nistagmo ( que indicaría alteración del reflejo vestíbulo ocular) tanto espontáneos como provocados.
-Pruebas cerebelosas (que indicaría alteración de los reflejos vestíbulo espinales): pruebas de Romberg,
Babinski-Weil,
Unterberger,
Barany.
-Exploración neurológica completa,
incluyendo valoración de los pares craneales.
-Exploración del raquis cervical.
-Otoscopia.
Pruebas complementarias:
-Laboratorio (analíticas generales y específicas,
lípidos,
serología viral etc.)
-Audiometría,
timpanometría,
valoración del reflejo estapedial.
-Pruebas de imagen
Métodos de imagen en los trastornos del equilibrio:
Podemos utilizar múltiples técnicas:
Radiología simple: la indicación es limitada,
se limita a valorar alteraciones óseas en la columna cervical que pudieran comprometer la circulación en la fosa posterior: Malformaciones congénitas (charnela occipital,
síndrome de Klippel Feil,
fusiones vertebrales..),
cambios degenerativos en personas "jóvenes" (rigidez,
pérdida lordosis,
osteofitos comprimiendo arterias vertebrales)
Ecografía Doppler: indicada para valorar patología vascular que conlleve una alteración de flujo en las arterias vertebrales,
por ejemplo estenosis de arteria vertebral incluyendo el síndrome de robo de arteria subclavia (fig.6)
TAC multicorte: está indicado para valorar alteraciones óseas en el laberinto posterior y el conducto auditivo interno.
Los estudios hay que realizarlos con cortes finos con algoritmo óseo con reconstrucciones multiplanares,
sin contraste IV.
Nos informan de cambios óseos indirectos acompañando a la patología neural y vestibular
Ejemplos:
Malformaciones congénitas:
1.- Vestíbulo displásico con conductos semicirculares normales (fig.7)
2.- Vestíbulo displásico con conducto semicircular lateral común (fig.8)
3.- Conductos semicirculares lateral y posterior displásicos (fig.9)
4.- Ausencia parcial de conducto semicircular posterior (fig.10)
5.- Síndrome de acueducto vestibular (fig.11)
Causas inflamatorias:
6..
Laberintitis osificante con obliteración segmentaria de conductos semicirculares (fig.12)
Otosclerosis
7.- Otosclerosis coclear-vestibular (fig.13)
Fístulas laberínticas:
8.- Complicación de colesteatoma (fig.14)
9.- Dehiscencia del conducto semicircular superior,
con fenómeno de Tullio,
vértigo al hacer maniobra de Valsalva (fig.15)
10.- Postraumática con neumolaberinto (fig.16)
Otros:
11.- Osificaciones tras cirugía (fig.17)
12,.
Afectación neoplásica: Cambios óseos secundarios a afectación tumoral en neurinoma del acústico (fig.18)
RM-AngioRM: indicadas para valoración de las partes blandas,
incluyendo el contenido líquido del laberinto,
la evaluación de los nervios vestíbulo cocleares (en su trayecto intracanalicular y en la cisterna del ángulo pontocerebeloso),
patología del tronco del encéfalo afectando a los núcleos vestibulares,
lesiones del cerebelo y patología vascular.
Se incluyen múltiples secuencias tanto convencionales (T1 sin y con gadolinio,
T2 sin gadolinio,
eco gradiente,
secuencias de difusión) como secuencias específicas de alta resolución CISS 3D.
Así como angioRM sin y con contraste.
Ejemplos:
Malformaciones congénitas:
1.- Dilatación del saco endolinfático (fig.19)
Procesos inflamatorios
2.- Laberintitis aguda (fig.20)
3.- Laberintitis hemorrágica (fig.21)
4.- Afectación inflamatoria en el conducto auditivo interno secuela por meningitis (fig.22)
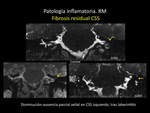
5.- Fibrosis residual de los conductos semicirculares tras laberintitis (fig.23)
Neoplasias
6.- Neurinoma del acústico (fig.24)
7.- Tumor en cisterna del ángulo pontocerebeloso.
Meningioma (fig.25)
Patología vascular
8.- Microinfartos en fosa posterior (fig.26)
9.- Infartos en fosa posterior: cerebelo (fig.27)
Afectación vascular intrínseca
10.- Estenosis,
arterias vertebrales anómalas (fig.28)
Otras:
10.- Esclerosis múltiple,
con placa en tronco (fig.29)
Indicación de los métodos de imagen:
Los métodos de imagen siempre se realizarán tras una valoración clínica exhaustiva previa.
El rendimiento es variable según la patología subyacente.
Las pruebas mas resolutivas son el TC multicorte y la resonancia magnética,
muchas veces con un papel complementario.
No están indicadas nunca en el vértigo periférico paroxístico benigno.