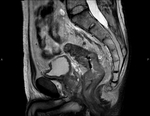
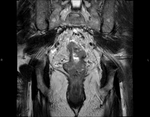
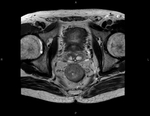
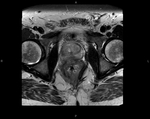
El cáncer rectal es uno de los tumores más frecuentes en los países industrializados (40 casos en cada 100.000 personas) y uno de los tumores malignos más frecuentes del tracto gastrointestinal.
Presenta un mal pronóstico,
debido a las metástasis y a la recidiva local (tasa 3% a 32%).
La eliminación incompleta de la extensión tumoral es la causa fundamental de estas recurrencias.
Las técnicas preoperatorias deben permitir la identificación de los pacientes con afectación extrarrectal,
es decir,
aquellos que podrían beneficiarse de radioterapia/quimioterapia neoadyuvantes.
La RM ha ido demostranto una capacidad cada vez más evidente de precisar las estructuras del mesorrecto afectadas por el cáncer de recto.
Esto ha sido gracias a los avances en la técnica de imagen y los protocolos de cortes finos (3mm) con campos de visión pequeños (160-200 mm) que permiten una mejor adquisición de la imagen.
Descripción general de la neoplasia rectal:
- Lesión ulcerada con una muesca central y bordes redondeados.
- Crecimiento circunferencial (estenosis anular del intestino)
- Tumores polipoides:
- se proyectan hacia la luz
- menor grado de malignidad.
- Patrón de la invasión:
- Infiltración amplia y borde mal definido: peor pronóstico
- Respuesta inflamatoria en el margen: mejor pronóstico.
- Rara la propagación intramural.
- Tumor mucinoso
- 10% de grandes tumores intestinales
- se asocian con un peor pronóstico en el recto.
- Se identifican en el T2 áreas por las áreas de alta intensidad de señal (áreas de mucina).
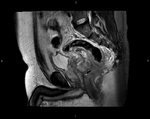
Descripción de la altura del tumor:
Referencia: margen anal.
Tradicionalmente se divide el recto en tres partes:
Tercio superior
- Borde inferior del tumor a más de 10 cm del margen anal.
- La pared anterior del recto superior está cubierta por la reflexión peritoneal.
- Buscar cuidadosamente las perforaciones peritoneales debido a la importancia de la propagación transcelómica.
Tercio medio
- Borde inferior del tumor entre 5 y 10 cm del margen anal.
- En este punto el recto está totalmente rodeada por grasa mesorrectal.
- Cirugía: extirpación total del mesorrecto con preservación del esfínter.
Tercio inferior
- Borde inferior del tumor a menos de 5 cm del margen anal.
- Corresponde con la zona del recto y mesorrecto por debajo del origen del elevadores.
- La interpretación en este nivel es más difícil.
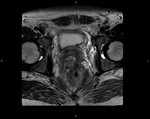
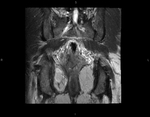
Aspecto del recto y las estructuras circundantes en la RM (T2).
Capa submucosa: capa gruesa de alta intensidad de señal
Capa muscularis mucosa: capa fina de baja intensidad de señal
Capa muscularis propia:
- Dividida en capa circular interna y capa longitudinal externa,
que presenta una apariencia irregular con interrupciones debido a los vasos que entran en la pared rectal.
- Capa de baja intensidad de señal.
Grasa perirrectal:
- Capa de alta intensidad de señal
- Contiene vacíos de señal que corresponden con los vasos.
La fascia mesorrectal: capa fina de baja intensidad de señal que envuelve a la grasa perirrectal.
El sistema de estadificación TNM internacional:
- Sistema de clasificación más ampliamente utilizado.
- Se basa en:
- la profundidad del tumor en la pared del intestino y su extensión más allá
- el número ganglios metastásicos
- la presencia de metástasis a distancia.
La RM se ha demostrado precisa para identificar la profundidad de la invasión extramural,
los ganglios metastásicos,
la invasión venosa extramural y la afectación del margen de resección circunferencial.
|
TUMOR
|
|
Tx
|
Tumor primario no puede ser evaluado
|
|
T0
|
No evidencia de tumor primario
|
|
T1
|
Tumor invade la submucosa
|
|
T2
|
Tumor invade la muscularis propia
|
|
T3
|
Tumor invade la subserosa a través de la muscularis propia
|
|
T3a
|
Extensión tumoral por fuera de la muscularis propia < 1 mm
|
|
T3b
|
Extensión tumoral por fuera de la muscularis propia 1-5 mm
|
|
T3c
|
Extensión tumoral por fuera de la muscularis propia > 5-15 mm
|
|
T3d
|
Extensión tumoral por fuera de la muscularis propia > 15 mm
|
|
T4
|
Tumor invade otros órganos y/o perfora el peritoneo visceral
|
|
GANGLIOS LINFÁTICOS REGIONALES METASTÁSICOS
|
|
Nx
|
Ganglios linfáticos regionales no pueden ser evaluados
|
|
N0
|
No metástasis ganglionares
|
|
N1
|
Metástasis en 1-3 ganglios pericólicos o perirectales
|
|
N2
|
Metástasis en ≥ 4 ganglios pericólicos o perirectales
|
|
N3
|
Metástasis en cualquier ganglio de una cadena vascular y/o metástasis en ganglios apicales.
|
|
METÁSTASIS A DISTANCIA
|
|
Mx
|
La presencia de metástasis no puede ser evaluada
|
|
M0
|
No metástasis a distancia
|
|
M1
|
Metástasis a distancia
|
Estadiaje del tumor mediante RM: T
T1: Tumor invade la submucosa
- Reemplazo de la capa submucosa por una señal de baja intensidad que no se extiende hacia la capa muscular
- La diferenciación entre tumores en estadio T1 y T2 es difícil mediante la RM debido a la baja resolución espacial.
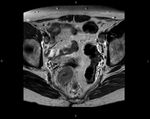
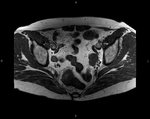
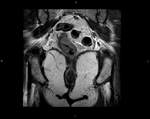
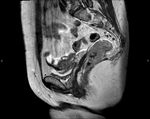
T2: Tumor invade pero no penetra en la muscularis propia Fig. 1 Fig. 2 Fig. 3 Fig. 4
- Intensidad de señal intermedia en la muscularis propia (mayor intensidad de señal que en el músculo,
menor intensidad de señal que la submucosa).
- La capa externa del músculo recto está reemplazado por un tumor de intensidad de señal intermedia que no se extiende más allá de dicha capa externa,
es decir no alcanza la grasa perirrectal.
- Estudios previos han descrito una sobreestadificación de lesiones T2 por la dificultad para distinguir la fibrosis peritumoral (espículas con baja intensidad de señal) de la apariencia nodular del tumor.
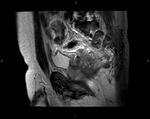
T3: Tumor invade la subserosa a través de la muscularis propia Fig. 5 Fig. 6 Fig. 7
- El tumor se extiende a la grasa perirrectal y presenta una configuración de protuberancia de amplia base e intensidad de señal intermedia,
que se continúa con la porción intramural del tumor.
- Puede existir disrupción de la capa longitudinal externa debido a pequeños vasos y no significar que la pared está invadida.
Por tanto,
es importante determinar la continuidad con la porción intramural del tumor.
- En función de la extensión tumoral por fuera de la muscularis propia:
- T3 a: < 1 mm.
- T3 b: 1-5 mm.
- T3 c: > 5-15 mm.
- T3 d : > 15 mm.
T4: Tumor invade otros órganos o estructuras adyacentes con afectación peritoneal Fig. 8 Fig. 9 Fig. 10 Fig. 11 Fig. 12
- Extensión anterior: vejiga o útero
- Extensión lateral: pared pélvica
- Extensión posterior: hueso sacro.
- Estructuras del suelo pélvico
- Esfínter anal
- Músculos elevadores del ano
- Próstata
- Vagina
- Vesículas seminales
- Sacro y coxis.
- Invasión vascular extramural
- Valor pronóstico independiente
- Presencia de tumor,
más allá de la capa muscularis propia,
en vasos endoteliales (estructuras tubulares con vacío de señal en T2 y que se continúan en distintos cortes).
- Se califica en función de la presencia (positiva) o ausencia (negativa) de invasión vascular extramural.
Margen tumoral:
- Distancia del tumor a la fascia mesorrectal,
- Potencial margen de resección circunferencial positivo: el tumor se extiende menos de 1 mm de la fascia mesorrectal.
- La afectación del margen de resección circunferencial,
la profundidad de la invasión extramural y la afectación ganglionar son marcadores independientes de mal pronóstico.
- Por lo tanto,
es importante identificar a los tumores con una resección cercana o que implican el margen de resección circunferencial,
para poder administrarles un tratamiento neoadyuvante y planificar el procedimiento quirúrgico óptimo.
Estadiaje del tumor mediante RM: N
- Estudio de ganglios linfáticos mesorrectales mediante imágenes de alta resolución.
- El cáncer rectal tiene dos rutas principales de extensión linfática:
- Recto superior: extensión a lo largo de los vasos rectales superiores hacia los vasos mesentéricos inferiores.
- Recto inferior: extensión a través de los vasos rectales medios a los vasos ilíacos internos.
La extensión a través de los vasos rectales inferiores es rara,
excepto en los casos muy avanzados y cuando el canal anal está involucrado.
- Clasificación de acuerdo a criterios de tamaño,
contorno y características de la intensidad de señal.
- Nódulo no sospechoso: uniforme con una intensidad de señal homogénea
- Nódulo sospechoso: intensidad de señal mixta y/o bordes irregulares.
- El problema de la morfológica ganglionar es que es difícil distinguir entre adenopatías reactivas y metastásicas.
- En función del número de ganglios sospechosos:
Resultados:
- El porcentaje de concordancia entre el estadiaje de T mediante RM prequirúgica y el anátomo-patológico fue de 64,25%.
- El porcentaje de sobre estadificación fue del 21,47% y el de infradiagnóstico de 14,27%.
- En muchos de los casos el estadiaje mediante RM se realizó previamente al tratamiento con quimioterapia y/o radioterapia y no se dispone de RM post-tratamiento neoadyuvante.
En los pocos casos en los que se dispone de RM post-tratamiento,
el porcentaje de concordancia de T mejora,
acercándose al 84%.
Sin embargo,
la muestra no es significativa.
- La mayoría de los errores diagóstico,
tanto de supra como de infradiagnóstico,
se produjeron a la hora de diferenciar entre el T2 y T3.
- La precisión en la predicción de la afectación del margen de resección circunferencial fue del 100% para los 6 tumores T4 con afectación de la fascia mesorrenal.