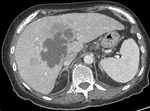
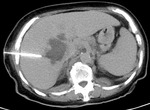
La diverticulitis aguda es la segunda causa más frecuente de dolor abdominal agudo y conlleva un gran número de hospitalizaciones anuales en todo el mundo.
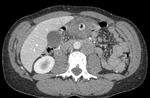
En el 90% de los casos afecta al colon izquierdo (descendente y sigmoides) Figura 1. La sensibilidad del diagnóstico clínico es del 64% y el diagnóstico diferencial se plantea con frecuencia con la apendicitis aguda.
Como los tratamientos de la apendicitis aguda (apendicectomía) y el de la diverticulitis aguda (en la mayoría de las ocasiones conservador) son diferentes,
es importante diagnosticar la causa del dolor abdominal de forma clara.
En los últimos años ha habido un aumento de la prevalencia y de la gravedad de los casos de enfermedad diverticular,
sin que esto haya supuesto un incremento de los casos tratados de forma quirúrgica.
Existen dos causas para justificar esta elevada incidencia: la mayor edad poblacional y la mejora en la eficacia diagnóstica.
La TCMC juega un papel fundamental como método de imagen diagnóstico y en el tratamiento percutáneo,
participando por tanto de una manera muy activa en el manejo contemporáneo de la enfermedad diverticular complicada. La precisión diagnóstica de la ecografía y de la TC en el diagnóstico de diverticulitis no varían de forma significativa,
no obstante la sensibilidad del TC para dar diagnósticos alternativos es mayor que la de la de los ultrasonidos (por ejemplo para descartar neoplasia).
En el caso de la enfermedad diverticular aguda,
la TC determina a la vez si existe o no enfermedad complicada y valora los pacientes con alto riesgo para desarrollar complicaciones tras el primer episodio.
En la actualidad se utilizan varias escalas de gravedad para esta enfermedad (Hynchey,
Minnesota),
que tienen en cuenta criterios clínicos,
de imagen y quirúrgicos.
La escala de Hinchey,
a pesar de ser la más utilizada es muy inespecífica para la TC y los resultados obtenidos en la prueba de imagen en muchos casos no permiten clasificar a los pacientes en todos los estadios.
La escala de Minnesota ha demostrado una sensibilidad de 85-97% y permite cuantificar la gravedad de la enfermedad y su pronóstico.
La mayoría de los pacientes con diverticulitis no complicadas pueden seguir un tratamiento conservador con antibióticos y dieta adecuada.
Esta decisión de tratamiento conservador se toma en base a clínica del paciente en los estadíos 0 y 1a.
En los pacientes que presentan un estadio 1b (absceso menor de 2 cm) se pueden manejar con tratamiento conservador igualmente,
aunque esta vez el diagnóstico conlleva la realización de pruebas de imagen.
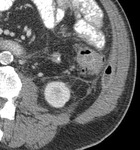
Los pacientes que presentan abscesos de mayor tamaño se pueden tratar con drenaje percutáneo,
siempre que presenten accesibilidad (la localización más frecuente es la mesocólica)(Figura 2).
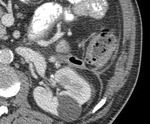
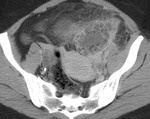
Para el tratamiento de la diverticulitis aguda complicada (Hinchey II) el drenaje percutáneo guiado por TC (Figura 3) supone el tratamiento más adecuado junto con la antibioterapia en los casos en los que existe un absceso mayor de 5cm,
independientemente de su localización (Figuras 4 y 5).
Además de las colecciones líquidas en ocasiones podemos observar un plastrón inflamatorio (Figura 6),
o fístulas hacia estructuras adyacentes (Figura 7).
Para la realización del drenaje percutaneo de colecciones líquidas secundarias a diverticulitis tendremos en cuenta una preparación básica del paciente: ayunas,
vía venosa periférica,
preoperatorio con coagulación y hemograma,
profilaxis antibiótica,
revisión de pruebas radiológicas previas e historia clínica,
obtención del consentimiento informado explicando riesgos,
beneficios y otras alternativas.
Las contraindicaciones para el tratamiento percutáneo incluyen coagulopatías incorregibles (test de Quick menor del 50% y plaquetas menores de 50.000),
vía de abordaje no segura y paciente no colaborador (en cuyo caso reuqeririamos sedación).
La técnica consiste en seleccionar el punto de punción bajo control por TC e infiltrar anestesia local.
Existen dos formas de acceso al absceso:
- Técnica de Seldinger
- Técnica de trocar
A veces cunado no logramos la obtención de material por ser éste muy espeso administraremos uroquinasa(100000UI diluidas en 20 ml de suero fisiológico)cada dos horas,
máximo 5 días.
Las posibles complicaciones que pueden acontecer incluyen:
- Hematoma en el lugar de punción
- Punción accidental de otra estructura anatómica
- Bacteriemia
- Cuadro vagal
-Hemoperitoneo
El manejo y los cuidados postprocedimiento incluyen reposo absoluto 24 horas,
control de constantes cada media hora las tres primeras horas,
cada hora las 3 siguientes y en el caso de caida tensional se realizará un hemograma urgente y TC/ecografía si procede,
mantenemos tratamiento antibiótico,
cuantificamos débitos,
reinicio de la alimentación a las 4 horas.
Además del importante papel que juega la TC en el tratamiento de estos pacientes con enfermedad diverticular complicada,
también hay que destacar su papel en cuanto a la predicción del pronóstico.
A pesar de que existen pocos estudios sobre esto,
la bibliografía revisada afirma que sólo dos parámetros evaluados en la TCMC diagnóstica inicial se ha demostrado que aportan información pronóstica.
Estos parámetros son el tamaño de las burbujas aéreas extraluminales y la presencia/ausencia de colecciones.
Pensamos que otros parámetros como el tamaño de dichas colecciones,
su localización y la aparición en el primer episodio de diverticulitis o en sucesivos podrían tener igualmente implicaciones pronósticas.