Embriología
La columna vertebral se desarrolla en 4 etapas: mesenquimal,
condral,
osificación primaria y osificación secundaria.
- En la etapa mesenquimal se desarrolla la notocorda,
que induce la diferenciación ectodérmica y mesodérmica,
que a su vez resulta en la formación de la placa neural,
que al doblarse constituye el tubo neural.
De esta forma,
la notocorda determina el eje espinal,
y además contribuye a la formación de los núcleos pulposos y de los discos intervertebrales.
Mediante el proceso de segmentación se formarán 42-44 somitas,
que contribuirán a la formación de la columna vertebral membranosa.
- En la etapa condral se forma la columna vertebral cartilaginosa.
- La osificación primaria o encondral forma el esqueleto axial y se produce a partir de 3 centros de osificación (central,
neural y costal).
En el sacro,
el núcleo de osificación costal forma parte de la masa lateral.
6 centros de osificación constituyen las alas sacras.
Los núcleos de osificación neurales contribuyen a la formación del arco neural y de la porción posterolateral del cuerpo vertebral.
El núcleo de osificación central forma la porción central del cuerpo vertebral.
- Con la osificación secundaria,
dos placas epifisarias proveen osificación accesoria a las porciones superior e inferior de cada cuerpo vertebral sacro.
Los discos intervertebrales separan las vértebras sacras en la infancia.
Los niveles S3-S4 y S4-S5 se fusionan en la adolescencia,
y el resto en la 3ª década (Figura 1A y B).
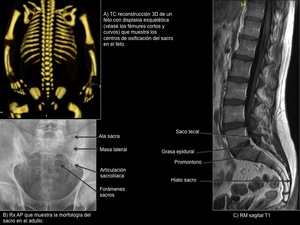
Fig. 1: Embriología y anatomía sacra
Universidad Autónoma de Barcelona
Anatomía
Sacro
El sacro está formado por 5 vértebras,
que están fusionadas anterior y posteriormente,
excepto a nivel de S5 donde existe un defecto en la pared posterior conocido como hiato sacro.
S1,
la mayor de las vértebras sacras,
presenta una porción anterosuperior prominente llamada promontorio.
El canal sacro es la continuación del canal lumbar y contiene meninges,
la porción distal de la cola de caballo,
el filum terminale,
y tejido graso y fibroso.
El espacio epidural termina a nivel del hiato sacro (Figura 1C).
4 pares de orificios abiertos anterior y posteriormente,
dan salida a las ramas ventrales y dorsales de las raices sacras (S1-S4) (Figura 1B).
Articulaciones sacroilíacas (Figura 2)
Constan de un parte anterior e inferior que es más una sínfisis que una sinovial,
con cartílago hialino unido firmemente al hueso adyacente por tejido fibroso,
y que tiene márgenes lisos y paralelos; y de una parte dorsal y superior que es una sindesmosis,
que es una articulación fibrosa en la que las superficies óseas están unidas por ligamentos interóseos,
y que tiene bordes muy irregulares.
Únicamente el tercio distal en la zona de transición entre la parte ventral y dorsal,
y confinado al ilíaco,
presenta una estructura de características sinoviales.
Hay que tener en cuenta que el cartílago hialino en la zona articular anterior es más grueso en la cara sacra que en la ilíaca,
por este motivo los cambios se inician y son más profusos en la cara ilíaca de la articulación.
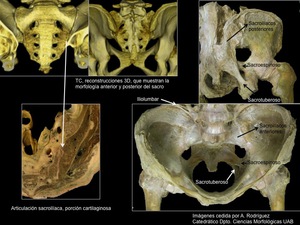
Fig. 2: Anatomía sacra.
Universidad Autónoma de Barcelona
Ligamentos (Figura 2)
Los ligamentos que contribuyen a la estabilidad de la articulación son:
- Sacroilíacos interóseos: dorsales,
muy resistentes,
que se extienden desde la tuberosidad del sacro hasta la tuberosidad ilíaca del ilion.
- Sacroilíacos posteriores: masa ligamentosa superficial unida a los ligamentos sacroilíacos interóseos por la parte dorsal,
entre el sacro y el ilion.
- Sacroilíacos anteriores: numerosas bandas fibrosas finas pero anchas que se extienden desde el borde anterior de la I y II vértebra sacra hasta el ilion.
- Iliolumbar: desde la apófisis transversa de la quinta vértebra lumbar hasta la cresta ilíaca.
- Sacrociático mayor (sacrotuberoso) y menor (sacroespinoso), desde el sacro hasta la tuberosidad isquiática y hasta la espina isquiática respectivamente
Nervios
El plexo sacro comprende las ramas ventrales de L4 a S4.
Está compuesto por una banda superior que contiene el tronco lumbosacro (L4 y L5) y S1,
y otra banda inferior de menor tamaño que contiene S2,
S3 y S4.
Ambas se unen para formar el nervio ciático.
Sacro juvenil (Figura 3A)
Durante la infancia y la juventud se aprecian diferencias en la morfología normal del sacro en función de la edad y del sexo.
Las articulaciones sacroilíacas presentan unas conexiones cartilaginosas hacia los forámenes intervertebrales a la altura de los discos rudimentarios sacros llamadas apófisis segmentarias de las alas sacras,
que se osifican progresivamente de los 9 a los 16 años,
antes en niñas que en niños.
Además,
las apófisis laterales de las alas sacras se presentan como bordes cartilaginosos adyacentes a las articulaciones sacroilíacas que también se osifican de forma progresiva de los 9 a los 17 años,
también antes en niñas que en niños.
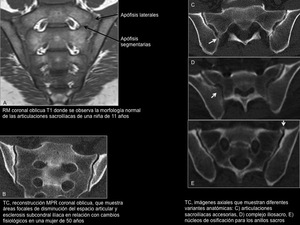
Fig. 3: Sacro juvenil, cambios fisiológicos y variantes anatómicas
Cambios fisiológicos (Figura 3B)
La superficie articular es variable entre individuos y muestra cambios morfológicos en su superficie a partir de la pubertad.
En todas las articulaciones a partir de los 50 años se observa algún tipo de degeneración,
y estos cambios son más profusos en mujeres que en varones de la misma edad y progresan más rápido en mujeres multíparas que en las nulíparas.
Así,
la diferenciación entre hallazgos de imagen secundarios a una espondiloartropatía y cambios degenerativos puede ser difícil.
Hallazgos como la esclerosis ilíaca y el estrechamiento focal del espacio en > 30 años,
son muy frecuentes en la población asintomática y por lo tanto por sí solos malos indicadores sacroileitis.
Variantes anatómicas (Figuras 3C,
D y E)
También se ha demostrado que la edad influye en las variantes anatómicas observadas; las más frecuentes son la articulación sacroilíaca accesoria (en la porción postero-superior de la articulación,
que puede presentar cambios degenerativos y causar dolor lumbar bajo),
el complejo iliosacro (formado por una proyección del ilíaco que se inserta en un receso sacro complementario,
también en la porción postero-superior),
el hueso ilíaco bipartito (en la porción posteroinferior),
el defecto semicircular en las superficies articulares,
la superficie articular en semiluna y los centros de osificación de los anillos sacros.
Técnicas de imagen (Figura 4)
Radiografía simple
La radiología convencional es una exploración de valor limitado y de baja sensibilidad para la detección de lesiones sacras.
A pesar de las limitaciones de esta la técnica,
en ocasiones podemos observar lesiones líticas o blásticas,
presencia de una matriz calcificada de tipo osteoide o condral,
o un aumento de densidad de partes blandas.
Además,
permite evaluar las articulaciones sacroilíacas,
aunque únicamente es capaz de detectar daños estructurales y no inflamación activa,
y además lo hace con un retraso de varios años.
Ecografía
El papel de la ecografía en la valoración del sacro es limitado.
Puede ser de utilidad en la valoración de masas de partes blandas,
así como para guiar procedimientos intervencionistas como PAAF/biopsias de masas de partes blandas,
infiltración de articulaciones sacroilíacas,
etc.
TC
La TC,
junto con la RM,
es una de las técnicas más útiles en el estudio de la patología sacra.
Ambas permiten la identificación,
localización y caracterización de las lesiones sacras.
La TC es especialmente útil ante la sospecha de lesions óseas.
Permite obtener cortes finos y realizar reconstrucciones multiplanares y volumétricas.
Además,
sirve de guía para la obtención de muestras para estudio histológico,
para drenaje de colecciones como por ejemplo en una sacroileitis séptica,
etc.
RM
La RM es especialmente últil en lesiones que afectan el canal vertebral y/o que pueden comprometer las raíces nerviosas.
Además,
por su mayor diferenciación tisular permite valorar con mayor exactitud la afectación de los tejidos blandos.
Además,
por primera vez se ha incluido en los criterios diagnósticos de las espondiloartropatías.
Generalmente se utilizan secuencias en los tres planos del espacio,
potenciadas en T1,
T2 y T2 con supresión grasa o STIR.
Ocasionalmente se administra contraste paramagnético y se realizan secuencias T1 con saturación de la grasa.
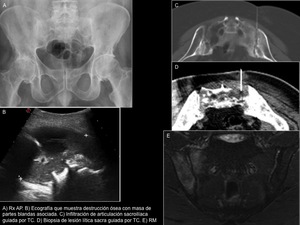
Fig. 4: Técnicas de imagen
La angiografía es útil cuando es importante disponder de un mapa vascular previo a la cirugía o para la embolización prequirúrgica.
La gammagrafía ósea y el PET pueden ser de utilidad en la detección de lesiones óseas pequeñas,
múltiples y/o metabólicamente activas.
Patología
1.Congénita
1.1 Vértebras de transición (Figura 5A y B)
Representan una anomalía frecuente del desarrollo de la columna vertebral,
que se observa hasta en el 20% de la población.
Son más frecuentes a nivel de la unión lumbosacra y sacrocoxígea,
y generalmente son asintomáticas,
aunque a veces pueden condicionar dolor lumbar bajo.
Es importante detectarlas para poder especificar el nivel en el que se encuentran otras alteraciones detectadas cuyo tratamiento sea quirúrgico o intervencionista.
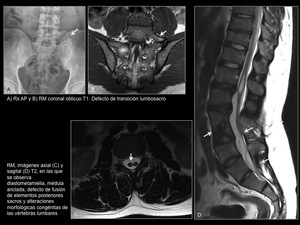
Fig. 5: Anomalías congénitas. ASEPEYO San Cugat
1.2 Agenesia sacra o síndrome de regresión caudal
Se trata de una anomalía rara (0.005-0.01% de la población).
En los pacientes que presentan este síndrome,
se observa un aumento de la frecuencia de anomalías de la médula espinal.
Se describen 4 tipos en función de la severidad de la anomalía que varía según la ausencia de sacro,
cóccix y de un segmento más o menos largo de la columna lumbar.
1.3 Disrafismo espinal (Figura 5C y D)
Es consecuencia de una falta de plegamiento del tejido neural primordial para formar un tubo.
Puede asociar.
- Defecto óseo en columna lumbosacra
- Meningocele,
mielocele,
mielomeningocele,
lipomeningocele
- Anclaje medular (cono medular por debajo de L2-L3)
- Defecto cutáneo
1.4 Quiste meníngeo o quiste de Tarlov
Se trata de una dilatación anormal de las meninges dentro del canal sacro o de los forámenes.
Son muy frecuentes y pueden causar erosión or remodelación ósea.
2.
Fracturas
2.1 Traumática (Figura 6A y B)
Suelen ser consecuencia d etraumatismos de alta energía.
Las radiografías son difíciles de evaluar,
y la técnica de elección para su valoracimón es la TC.
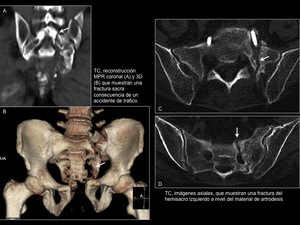
Fig. 6: Fracturas sacras
2.2 Fractura a través del material de artrodesis(Figura 6C y D)
La mayoría de las fracturas sacras tras fusión lumbosacra tienen un patrón transversal característico a través de los orificios de los tornillos,
que difiere del patrón típico de las fracturas por insuficiencia.
En la figura 6C y D se puede apreciar una fractura a través del material de osteosíntesis que no sigue el trayecto típico de este tipo de fracturas sino que es más similar a las fracturas por insuficiencia.
2.2 Insuficiencia (Figura 7)
Constituyen una causa frecuente de dolor lumbar bajo en personas mayores,
pero también pueden ocurrir en pelvis irradiadas.
Las radiografías suelen ser especialmente difíciles de evaluar en estos casos,
ya que suele tratarse de pacientes osteopénicos.
Como en el caso de las fracturas traumáticas,
la TC y la RM son las técnicas de elección para su valoración.
En la TC se puede apreciar una línea de fractura o una banda esclerosa,
generalmente con disrupción del cortex anterior del ala sacra.
La RM pone de manifiesto edema óseo,
y visualiza o no,
la línea de fractura.
Aunque es típica la morfología en H de la fractura,
las fracturas incompletas son frecuentes.
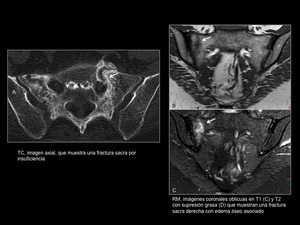
Fig. 7: Fracturas sacras insuficiencia
2.3 Estrés
Las fracturas de estrés son muy infrecuentes y generalmente se dan en corredores de larga distancia o militares.
Suelen ser unilaterales.
3.
Inflamatoria
3.1 Sacroileitis o espondilodiscitis inflamatoria en espondiloartropatías (Figura 8)
La sacroileitis es uno de los hallazgos diagnósticos más importantes en las espondiloartropatías.
La radiografía,
ampliamente utilizada,
no detecta cambios inflamatorios agudos,
sino únicamente cambios estructurales,
y supone un retraso en el diagnóstico de hasta 9 años.
La TC tiene mayor sensibilidad que la radiografía para la detección de erosiones y otros cambios crónicos,
pero tampoco es capaz de detectar actividad inflamatoria aguda.
La RM también tiene mayor sensibilidad que la radiografía para la detección de cambios crónicos,
pero además es capaz de detectar cambios inflamatorios agudos.
De hecho,
la principal novedad en los recientemente establecidos criterios diagnósticos de las espondiloartropatías,
es la incorporación de la RM para la detección de sacroileitis.
Los hallazgos que sugieren la presencia de inflamación aguda son el edema óseo,
la sinovitis,
la capsulitis y la entensitis; y los que sugieren cambios crónicos o estructurales son las erosiones óseas,
los depósitos grasos,
la esclerosis subcondral y la anquilosis.
Según los nuevos criterios ASAS es necesaria la presencia de edema óseo para el diagnóstico de scaroileitis.
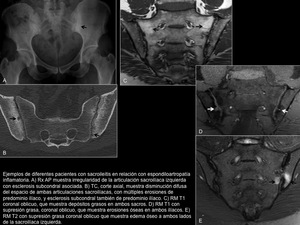
Fig. 8: Sacroileitis inflamatoria
4.
Infecciosa
4.1 Sacroileitis séptica (Figura 9)
Los hallazgos de imagen son similares a los de la sacroileitis inflamatoria pero la afectación suele ser unilateral y suele extenderse a las partes blandas adyacentes.
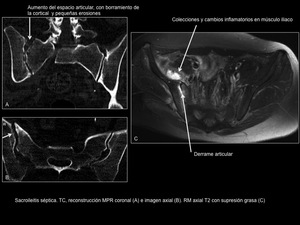
Fig. 9: Sacroileitis séptica
4.2 Espondilodiscitis (Figura 10)
Las imágenes potenciadas en T1 revelan una disminución de la intensidad de señal del disco afecto,
mientras que éste tiene una señal aumentada en T2.
Las plataformas vertebrales adyacentes al disco afecto son muy irregulares y se aprecia extenso edema óseo en los cuerpos vertebrales adyacentes,
así como cambios inflamatorios en las partes blandas adyacentes,
con o sin abscesos paravertebrales o epidurales.
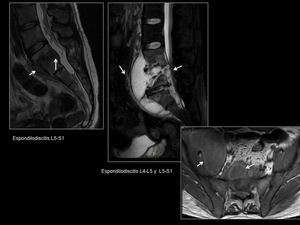
Fig. 10: Espondilodiscitis
5.
Neoplásica
5.1 Óseas
A.
Benignas
Tumor de células gigantes
Dentro de la columna vertebral,
el sacro es la localización más frecuente.
Suele afectar a personas entre la 2ª y 4ª década de la vida,
y presenta un comportamiento localmente agresivo
Radiológicamente se evidencia una lesión lítica,
expansiva,
generalmente de localización excéntrica.
Presenta una intensidad de señal intermedia en T1 y T2,
con intenso realce tras la administración de contraste iv.
Pueden tener áreas de hemorragia y/o necrosis
Quiste óseo aneurismático
Los quistes óseos aneurismáticos son raros en el sacro y se presentan como una lesión lítica expansiva con niveles líquido-líquido o hematocrito.
Osteoma osteoide/osteoblastoma
Este tipo de lesiones también son raras en el sacro.
Se suelen presentar en la 2ª década de la vida como un área lítica con nidus denso central +/- esclerosis
Fibroma condromixoide (Figura 11)
Los fibromas condromixoides son tumores benignos raros de estirpe cartilaginosa.
En radiografía y TC se manifiestan generalmente como una lesión expansiva,
lítica geográfica con anillo escleroso,
y lobulada.
Pueden presentar septos y calcificaciones en su interior,
En la RM generalmente presentan una baja señal en T1,
alta en T2,
y realce heterogéneo tras la administración de contraste paramagnético.
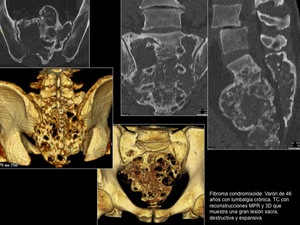
Fig. 11: Fibroma condromixoide
Teratoma sacrococcígeo
La localización sacrococcígea es la más frecuente en los teratomas descubiertos en la infancia.
Están compuestos por una mezcla de componentes sólido-quísticos.
La mayoría de los teratomas de la infancia son benignos aunque hay una tandencia a malignizar con la edad.
B.
Malignas
Metástasis (Figuras 12 y 13)
Las metástasis son más frecuentes que las neoplasias primarias.
Son más frecuentemente líticas,
aunque también pueden encontrarse lesiones esclerosas,
especialmente en cánceres de mama y próstata.
También es relativamente frecuente la afectación sacra por contigüidad,
por neoplasias pélvicas o de partes blandas adyacentes avanzadas.
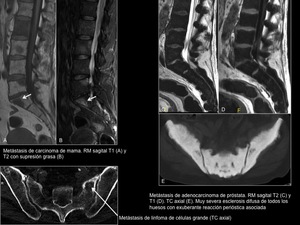
Fig. 12: Metástasis
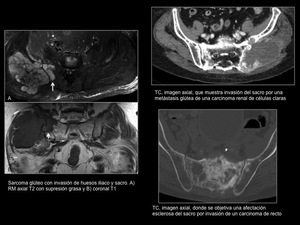
Fig. 13: Metástasis2
Plasmocitoma/mieloma múltiple (Figura 14)
Generalmente son lesiones líticas destructivas,
frecuentemente con un componente expansivo.
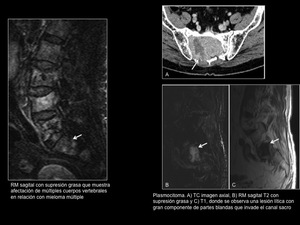
Fig. 14: Plasmocitoma/mieloma múltiple
Cordoma (Figura 15)
El cordoma es el tumor sacro primario maligno más frecuente.
Proviene de restos de la notocorda y típicamente está localizado en la línea media.
La edad de presentación más frecuente es entre la 4ª y 7ª década de la vida.
Consiste en una lesión lítica destructiva,
frecuentemente con calcificaciones internas,
y con una gran masa de partes blandas presacra asociada.
Tiene una señal intermedia o baja en T1 y aumentada en T2,
y presenta un realce moderado variable.
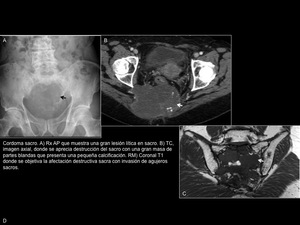
Fig. 15: Cordoma
Sarcoma de Ewing
El 90% de los sarcomas de Ewing se manifiestan entre los 5 y los 30 años.
La localización en columna vertebral no es frecuente,
pero dentro de ella el sacro es la localización más frecuente.
Radiológicamente son lesiones líticas y destructivas,
con un gran componente de partes blandas asociado.
5.2 Canal raquídeo
Schwannoma (Figura 16)
Los schwannomas son tumores benignos raros en el sacro,
que pueden expandir el canal y los forámenes sacros.
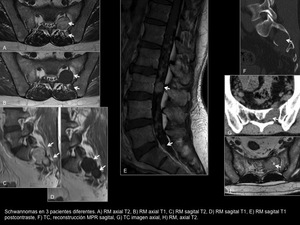
Fig. 16: Schwannomas
Neurofibroma (Figura 17A)
Los neurofibromas son generalmente indistinguibles de los schwannomas por imagen.
La presencia de múltiples tumores dependientes de la vainas nerviosas sugieren el diagnóstico de neurofibromatosis.
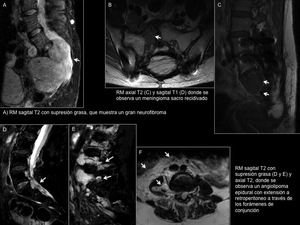
Fig. 17: Neurofibroma, meningioma y angiolipoma epidural. ASEPEYO San Cugat
Meningioma (Figura 17B y C)
Los meningiomas son muy poco frecuentes en esta localización.
La gran mayoría son intradurales extramedulares.
Son tumores isointensos o ligeramente hipointensos en T1.
Suelen presentar un intenso realce tras la administración de contraste paramagnético y pueden mostrar cola dural.
En las imágenes T2 aparecen isointensos o ligeramente hiperintensos respecto a la médula espinal.
Angiolipoma (Figura 17D,
E y F)
La localización espinal es rara (0.14-1.2% de todos los tumores espinales).
Son más frecuentes en la región dorsal,
y pueden ser infiltrantes o no infiltrantes.
La RM es la técnica de elección para su valoración.
Son lesiones típicamente hiperintensas en T1 por su contenido graso,
con focos hipointensos según el grado de vascularización.
Ependimoma
Los ependimomas se originan de células ependimarias del canal central o del filum terminale.
Pueden asociarse a neurofibromatosis tipo 2 y generalmente se comportan como tumores "benignos" de crecimiento lento,
con potencial infiltrativo bajo y prolongada duración de los síntomas.
Drop metastasis
Consisten en metástasis de tumores malignos primarios del SNC.
6.
Otros
6.1 Enfermedad de Paget (Figura 18)
La afectación sacra aislada por enfermedad de Paget es rara,
y más frecuentemente se da en el contexto de enfermedad poliostótica.
Los hallazgos radiológicos varían según la fase de la enfermedad: lítica,
mixta lítica-esclerosa,
esclerosa.
El hallazgo más característico es el engrosamiento cortical y trabecular.
En la fase lítica presenta una intensidad de señal hipointensa en T1 e hiperintensa en T2; en la esclerosa es hipointensa en ambas secuencias.
De todas maneras,
el diagnóstico se realiza más fácilmente con Rx o con TC.
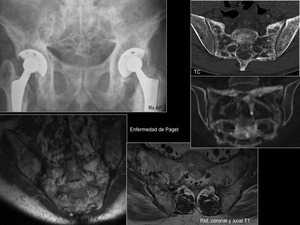
Fig. 18: Enfermedad de Paget
6.2 Osteitis radioinducida (Figura 19A)
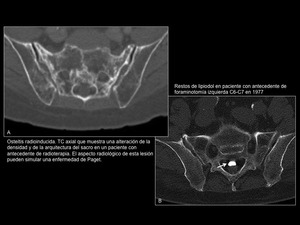
Fig. 19: Osteitis radioinducida y restos de lipiodol
6.3 Restos de lipiodol de procedimientos intervencionistas previos (Figura 19B)




















