1.
INTRODUCCIÓN
Desde el punto de vista etiológico podemos encontrarnos dos tipos diferentes de linfomas en el SNC:
- Linfoma secundario: Se denomina así cuando un linfoma sistémico se extiende al SNC.
- Linfoma primario: Se usa este término cuando desde el inicio la enfermedad está limitada a cerebro,
cerebelo,
médula espinal,
leptomeninges y/u ojos.
2.
LINFOMA SECUNDARIO DEL SNC
Es la forma más común.
La tasa de afectación está en relación con el subtipo histológico,
ocurriendo de forma predominante en los Linfoma No Hodkign.
El tanto por ciento de afectación del SNC en un paciente con Linfoma Hodkign es menor del 0,5%.
Cuando existe afectación extraganglionar previa o el paciente posee enfermedades primarias o adquiridas que provoquen inmunodepresión,
aumenta el riesgo de extensión al SNC.
Se suele diseminar al SNC a los 5-12 meses del diagnóstico del linfoma sistémico.
En 2/3 de los casos se extiende hacia las leptomeninges,
y en 1/3 al parénquima cerebral.
La sintomatología predominante es la cefalea,
que se cree que es debida a un aumento de la presión intracraneal por una dificultad en la reabsorción del LCR.
La diseminación leptomeníngea puede afectar también a los pares craneales o raíces medulares,
provocando neuralgias en el enfermo.
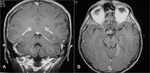
La técnica de imagen de elección,
ya sea un linfoma secundario o primario,
es la resonancia magnética (RM) con contraste intravenoso (CIV),
observándose un realce de la diseminación metastásica (leptomeninges,
subepéndimo,
duramadre y/o pares craneales) (Fig. 1).
Un hecho importante es no realizar la prueba de imagen tras una punción lumbar,
pues se puede observar un falso realce dural.
3.
LINFOMA PRIMARIO DEL SNC
Su incidencia ha aumentado en las últimas décadas sobre todo en inmunodeprimidos,
por el incremento de la población con SIDA.
Este ascenso se ha visto frenado en los últimos años por la TARAA (terapia antiretrovírica altamente efectiva).
Actualmente constituyen el 6% de todos los tumores cerebrales primarios y aproximadamente el 10% de los linfomas.
Existen tres características fundamentales que van a explicar su comportamiento en las pruebas de imagen:
- Su HIPERCELULARIDAD.
Una de las consecuencias de este hecho es que en la tomografía computerizada (TC) se observe como iso/hiperdenso.
Por la misma razón,
en RM,
tanto en las secuencias potenciadas en T1 como en T2 la lesión se comporta como iso/hipointensa.
- La ROTURA que produce en la BARRERA HEMATO-ENCEFÁLICA (BHE).
Debido a ello,
tras la administración de CIV se va a identificar un moderado /marcado realce de la imagen.
- Su típica localización SUPERFICIAL y PERIVENTRICULAR.
El resto de las características van a depender fundamentalmente,
como veremos en las siguientes líneas,
de la inmunocompetencia del paciente.
3.1 LINFOMA PRIMARIO DEL SNC EN INMUNOCOMPETENTES
Suele aparecer entre la sexta y séptima década de la vida,
manifestándose comúnmente como alteración del estado mental y déficits neurológicos focales.
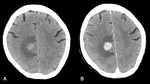
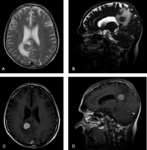
En TC o RM con CIV lo más frecuente es encontrar una masa solitaria con realce homogéneo (Fig. 2 y Fig. 3).
También,
pero en menor porcentaje (20-40% de los casos) podemos observar lesiones múltiples.
Suelen presentar edema vasogénico alrededor,
pero de menor cuantía que el que muestran las metástasis o los gliomas.
La existencia de hemorragia o necrosis en la imagen es un hallazgo raro (se debería pensar en un glioma de alto grado como primera posibilidad diagnóstica).
La localización de las lesiones es supratentorial en el 60-80% de los casos,
principalmente en lóbulos frontales y en ganglios basales.
En fosa posterior son menos frecuentes y en médula espinal es muy raro encontrarlos.
Su localización en el cuerpo calloso es de predilección en los pacientes inmunodeprimidos.
3.2 LINFOMA PRIMARIO DEL SNC EN INMUNODEPRIMIDOS
La edad media de aparición depende de la enfermedad que ocasione la inmunodeficiencia (en los pacientes con SIDA es de 39 años,
en los receptores de transplantes es de 37 y en la inmunodeficiencia hereditaria es de 10 años).
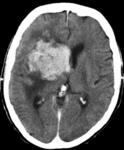
Lo característico en las pruebas de imagen es que las lesiones sean multifocales y con un realce irregular y periférico,
debido a la frecuente aparición de regiones necróticas (Fig. 4).
El realce en anillo se da en el 75% de los casos.
Las hemorragias espontáneas son una característica más común en pacientes inmunodeprimidos que en inmunocompetentes.
Su localización más frecuente es en ganglios basales y cuerpo calloso.
Cuando se afecta éste último,
es típica la formación del llamado “tumor en alas de mariposa” (afectación de ambos hemisferios) (Fig. 5).
El diagnóstico diferencial en este caso hay que hacerlo con el glioblastoma multiforme y la gliomatosis cerebri.
4.
NUEVAS TÉCNICAS DE RM Y MEDICINA NUCLEAR
Lo visto hasta ahora son las características típicas del linfoma cerebral,
pero muchas veces vamos a tener dudas con otras patologías de aspecto similar (metástasis,
gliomas,
esclerosis múltiple,
toxoplasmosis,
leucoencefalopatía multifocal progresiva,
absceso…).
Para tener más claro el diagnóstico,
podemos recurrir a técnicas más modernas de RM y medicina nuclear.
4.1 RM DIFUSIÓN / ADC
La restricción de la difusión de las moléculas de agua esta muy relacionada con la celularidad de los tejidos,
de forma que a mayor celularidad,
mayor será la restricción,
y por lo tanto más intensa será la lesión en la imagen.
En los linfomas,
debido a su hipercelularidad,
existe un aumento de la restricción de difusión y unos valores bajos de ADC (Fig. 6 y Fig. 7).
Los valores de ADC se pueden usar además como un valor predictivo en la evolución clínica del paciente y como marcador de la respuesta terapéutica (se ha comprobado que los pacientes con linfoma cerebral que responden bien al tratamiento y consiguen una mayor supervivencia,
presentan en los sucesivos controles una reducción significativa de los valores de ADC).
Con respecto a los gliomas de alto grado y las metástasis,
el linfoma presenta un mayor aumento de la restricción de la difusión.
4.2 RM PERFUSIÓN
Se observa tanto en TC como RM perfusión un leve aumento del volumen sanguíneo cerebral relativo (VSC) (Fig. 8 y Fig. 9).
Los gliomas presentan un mayor aumento del VSC que los linfomas cerebrales.
4.3 ESPECTROSCOPIA RM
Mediante esta técnica se puede obtener de forma no invasiva información de las características bioquímicas del tejido cerebral.
En los linfomas se han identificado picos altos de lípidos con una alta relación Cho/Cr.
Aunque este dato no es muy útil para diferenciarlos de las metástasis o los gliomas de alto grado,
pero si es importante para descartar otras entidades como la toxoplasmosis o la leucoencefalopatía multifocal progresiva en pacientes con SIDA (el perfil bioquímico de estas patologías es muy diferente al del linfoma cerebral).
4.4 IMAGEN CON TENSOR DE DIFUSIÓN (DTI)
Con esta secuencia valoramos la integridad estructural de la sustancia blanca,
siendo muy sensible para determinar pequeñas alteraciones en los tractos de las fibras mielínicas.
El valor cuantitativo que se obtiene es la anisotropía fraccional (FA).
Este dato,
relacionado con la celularidad del tejido,
decrece en gran variedad de patología cerebral,
incluyendo los tumores cerebrales.
Los linfomas cerebrales presentan unos niveles de FA bastante bajos,
más que los de los glioblastomas multiformes y las metástasis.
4.5 RM T2*
Usando este tipo de secuencias podemos determinar productos hemáticos o calcificaciones,
hallazgos raros en un linfoma del SNC.
Si es común observarlos en los glioblastomas multiformes.
4.6 MEDICINA NUCLEAR
Mediante el uso de FDG PET y TI-201 SPECT comprobamos que los linfomas cerebrales son hipermetabólicos (Fig. 10),
dato importante que permite diferenciarlos de las infecciones en inmunodeprimidos,
que son hipometabólicas.
Además,
la actividad metabólica de los linfomas es más elevada que los gliomas o las metástasis.
5.
TRATAMIENTO
Se realiza una biopsia estereoatáxica seguida de radioterapia y quimioterapia.
A los esteroides presentan una marcada respuesta,
pudiendo reducir drásticamente el volumen del tumor (tumor fantasma) y enmascarar los resultados de la biopsia.
El problema es que esta respuesta suele ser breve,
siendo el pronóstico en estos pacientes desfavorable (supervivencia de 50 y 36 meses en inmunocompetentes e inmunodeprimidos respectivamente).
6.
DIAGNÓSTICO DIFERENCIAL
A continuación se expondrá una relación de las principales patologías con las que podemos diferenciar el Linfoma del SNC (muchas de las características que se recogen esta tabla ya se citan en los anteriores apartados,
sirviendo por lo tanto como repaso del tema).
| |
|
|
|
|
|
|
|
|
CARACTERÍSTICAS
|
RM DIFUSIÓN
|
RM PERFUSIÓN
|
ESPECTROSCOPIA
|
DTI
|
MN
|
|
GLIOBLASTIOMA MULTIFORME
|
Mayor edema periférico.
Calcificaciones y hemorragia.
|
<restricción de la difusión
|
>VSCR
|
-
|
> valores de FA
|
<Hipermetabólico
|
|
METÁSTASIS
|
Múltiples lesiones comunes.
Mayor edema periférico
|
<restricción de la difusión
|
-
|
-
|
> valores de FA
|
<Hipermetabólico
|
|
ABSCESO
|
Realce periférico con necrosis central.
Reborde hipointenso en T2.
|
Típico aumento de la restricción
|
-
|
Aminoácidos elevados en la cavidad quística
|
-
|
-
|
|
TOXOPLASMOSIS ADQUIRIDA
|
Típico realce en anillo.
No existe extensión subependimaria.
|
-
|
-
|
Útil para el diagnóstico diferencial.
|
-
|
Hipometabólico en inmunodeprimidos.
|
|
LEUCOENCEFALOPATÍA MULTIFOCAL PROGRESIVA
|
Infección viral típica en inmunodeprimidos (SIDA).
No realce.
No efecto masa.
|
-
|
-
|
Útil para el diagnóstico diferencial.
|
-
|
-
|