En el período de estudio,
un total de 194 pacientes fueron intervenidos de cirugia bariátrica en nuestro centro.
De ellos,
154 mujeres (79.4%) y 40 hombres (20.6%) con un rango de edad desde los 20 hasta 63 años (media de 43.78 años) y un rango de IMC preoperatorio de 42 a 60 Kg/ m² (media de 49.4 Kg/ m²).
La técnica quirúrgica utilizada con mayor frecuencia fue el Bypass Gástrico en Y de Roux laparoscópico (BGYRL) en 145 pacientes (74,7%).
Se realizaron 44 (22.7%) Gastrectomías Tubulares laparoscópicas (GTL) y 1 Derivación Biliopancreática de Scopinaro laparsocópica (DBL).
En 4 pacientes fue necesaria una técnica quirúrgica abierta debido a compliaciones durante la intevención; 3 de ellas (1,5%) fueron BGYR y 1 (0,5%) fue una DBS.
A 10 pacientes (7 con BGYRL y 3 con GTL) se les realizó colecistectomía en el mismo acto quirúrgico debido a la presencia de colelitiasis.
Un total de 49 pacientes presentaron signos y síntomas de complicación en el período postoperatorio menor a un mes.
En 19 pacientes (9,8%),
la fiebre fue el signo más frecuente y 11 pacientes refirieron dolor abdominal a la exploración.
El porcentaje mayoritario de signos y síntomas sospechosos de fuga anastomótica se observó con la técnica quirúrgica de BGYRL,
en 15 pacientes (7,7%). La Table 3 muestra la frecuencia de los signos y síntomas de complicación.
De estos pacientes con sospecha de complicación,
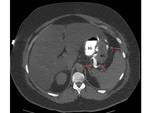
19 presentaron signos radiológicos de dehiscencia,
identificando una alta frecuencia de dehiscencia de la anastomosis gastro-yeyunal (10 pacientes,
5,1%); 9 correspondieron a BGYRL y 1 a BGYR abierto.
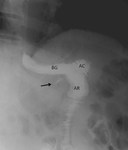
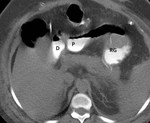
Fig. 7,
Fig. 8 y Fig. 9
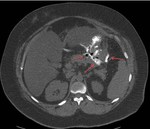
En 6 pacientes (3%) se objetivó disrupción de las líneas de sutura gástrica con evidencia de material de contraste y aire en el remanente gástrico,
de los cuales 5 correspondieron a BGYRL y 1 a BGYR abierto.
Fig. 10 y Fig. 11.
Según la literatura,
esta complicación es mejor diagnósticada con fluoroscopio,
ya que el reflujo del medio de contraste en el remanente gástrico vía asa aferente,
puede simular una dehiscencia de sutura en el TAC.
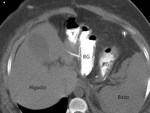
En un único caso se identificó extravasación de contraste a nivel de la anastomosis yeyuno-yeyunal como complicación de una cirugía BGYRL.
En 2 pacientes intervenidos por GT se identificaron como único signo radiológico de dehiscencia de suturas,
la extravasación de contraste que era recogido por el tubo de drenaje,
observado tanto en el TDS como en el TAC.
La Table 4 muestra la relación entre el número de pacientes con signos radiológicos positivos de dehiscencia de sutura mediante TAC y TDS,
la técnica quirúrgica empleada y su manejo.
En 16 pacientes se identificaron signos de complicación en el TAC,
mientras que en 3 pacientes la prueba no se realizó debido a que los hallazgos positivos en el TDS fueron suficientes como para no necesitar otra prueba de imagen.
El estudio de TDS fue positivo en 8 pacientes,
negativo en 7 y a 4 no se les realizó por ser suficiente con los hallazgos del TAC.
Esta incongruencia entre los hallazgos positivos y negativos entre ambas pruebas se debe a que ante la alta sospecha clínica de complicación,
a varios pacientes inicialmente se les realizó un TAC abdominal que tuvo hallazgos positivos y al cabo de 5-10 días un TDS,
siendo este negativo debido a una conducta quirúrgica o conservadora que permitió el cierre de la dehiscencia anastomótica.
Del total de pacientes complicados,
5 (2,56%) fueron reintervenidos quirúrgicamente en un período menor a un mes debido al deterioro clínico y los hallazgos radiológicos sugerentes de dehiscencia.
De estos,
3 debido a dehiscencia de la anastomosis gastro-yeyunal,
1 paciente por disrupción de la línea de sutura al remanente gastrico que además necesitó esplenectomía por laceración esplénica y otro paciente por dehiscencia yeyuno-yeyunal.
Todos presentaron complicaciones tras la cirugía de BGYRL.
Dada la evolución favorable,
se mantuvo un tratamiento conservador en el resto de los pacientes que presentaron signos radiológicos de dehiscencia (14 pacientes,
7,2%),
los cuales fueron dados de alta tras buena respuesta clínica.