1- Introducción
Las visitas a urgencias entre 1996 y 2006 en EEUU se incrementaron en un 32% (119,2 millones de visitas en 2006).
El dolor abdominal fue la principal causa de estas visitas (8 millones de visitas al año -6,7%-).
De estas,
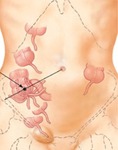
un gran porcentaje se debe a un dolor en fosa iliaca derecha.
El dolor en FID tiene un gran número de diagnósticos diferenciales (además de la apendicitis aguda) y entre ellos muchos son urgencias vitales que pueden requerir cirugía urgente.
Por ello es necesario utilizar un algoritmo diagnóstico adecuado que permita dar respuesta a esta importante necesidad de los servicios de urgencias.
2- Algoritmo diagnóstico
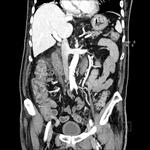
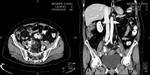
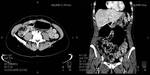
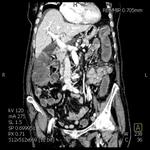
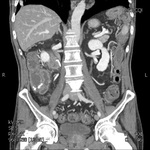
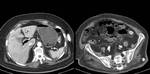
En nuestro centro el algoritmo diagnóstico empleado ante un dolor en FID o sospecha de apendicitis se inicia con la realización una ecografía abdominal,
que puede ser o no concluyente.
Si ésta no es concluyente pero existe una alta sospecha clínica,
si hay una afectación compleja en la ecografía o ante la necesidad de llegar a un diagnóstico alternativo,
se completa el estudio con una tomografía computarizada helicoidal del abdomen,
lo que habitualmente permite llegar a un diagnóstico preciso.
Fig. 1
3- Apendicitis aguda
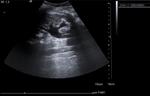
3.1- Recuerdo anatómico apéndice
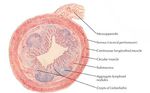
El apéndice vermiforme,
vermicular o cecal se desarrolla a partir del ciego y tiene su implantación cecal en la confluencia de las tres tenias colónicas del ciego.
Tiene forma de cilindro ciego,
flexuoso con un longitud media de 8 a 10 cm,
pudiendo llegar hasta 23cm.
Su posición depende de su implantación cecal y del mesoapendice pudiendo haber localizaciones atípicas (retrocecal,
pélvico,
medial…).
Fig. 2
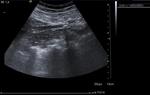
La estructura histológica del apéndice se compone de las siguientes capas:
- mucosa (similar a la del colon)
- submucosa (presencia de abundantes folículos linfoides)
- muscular circular
- muscular longitudinal
- serosa
Fig. 3
3.2- Etiopatogenia
La apendicitis aguda o inflamación del apéndice cecal es la urgencia quirúrgica abdominal más frecuente (2/3 de las cirugías por abdomen agudo se deben a esta causa).
Es más frecuente de los 10 a los 35 años,
afectando por igual a ambos sexos.
Entre la pubertad y los 25 años afecta más a varones.
Su incidencia no obstante está en descenso y tiene una menor incidencia en los países en vías de desarrollo.
La principal causa de inflamación aguda del apéndice es la obstrucción de éste.
En niños y adolescentes por hiperplasia linfoide y en adultos por un fecalito o apendicolito.
Puede haber otras causas de obstrucción: bario,
parásitos (oxiuros,
áscaris),
tumores,
ulceración mucosa…
3.3- Clínica
La sintomatología sigue la denominada “cronología de Murphy”:
1º Dolor abdominal cólico,
leve y visceral en epigástrico o periumbilical,
que suele comenzar por la noche.
Si este mejora bruscamente se puede deber a que hay perforación.
2º Nauseas y vómitos leves.
3º A las 4-6h el dolor se vuelve somático y se localiza en FID,
volviéndose continuo e intenso.
Aumenta al moverse.
Otros síntomas son: MEG,
disuria,
polaquiuria (cuando el apéndice se ubica cerca de la vejiga).
En la exploración,
el paciente tiende a estar inmóvil,
con la cadera ligeramente flexionada y con fiebre de 37,5º-38º.
Dolor a la palpación es máximo en el punto de MacBurney.
Presenta signos de irritación peritoneal en FID: dolor de rebote o Blumberg +.
La analítica en un 80-90% de los pacientes presenta leucocitosis de 10-18.000 leucocitos/mm3.
Si el apéndice esta cerca de vejiga puede haber algún leucocito o hematíe en orina.
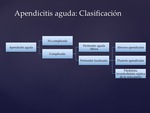
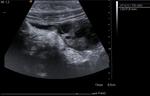
3.4- Clasificación
Las apendicitis agudas se pueden clasificar en función de si hay perforación o no de su pared en complicadas o no complicadas.
Fig. 4
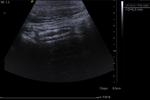
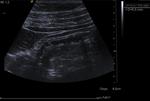
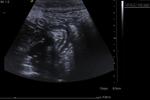
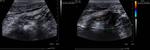
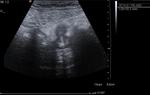
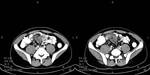
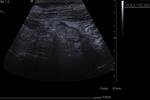
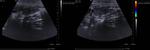
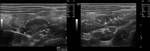
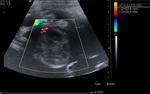
3.5- Diagnóstico ecográfico (sensibilidad diagnóstica del 85% y especificidad del 90%)
Los criterios para el diagnóstico por ecografía de una apendicitis aguda son:
- Apéndice identificable: tubo aperistáltico con fondo de saco ciego y asentado en la base del ciego
- Diámetro apendicular mayor de 7mm (Sensibilidad 94% y especificidad 88% -Si 6mm Sensibilidad 100% y especificidad 64%-).
Además puede haber espesor pared mayor de 3mm,
dilatación de la luz apendicular e imagen en anillo no compresible
- McBurney ecográfico positivo
- Aumento de ecogenicidad de la grasa adyacente
- Apendicolito o imagen cálcica intraapendicular (ecogénica y con sombra acústica)
- Colecciones pericecales
- Flujo aumentado en la pared (Doppler)
Fig. 5 , Fig. 6, Fig. 7, Fig. 8 y Fig. 9
3.6- Alta sospecha y ecografía no concluyente
En algunos casos es necesario completar un estudio ecográfico no concluyente con una exploración de TC
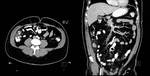
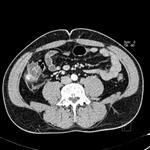
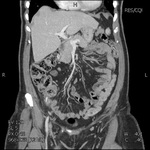
3.7- Diagnóstico por TC con contraste IV (sensibilidad diagnóstica del 95% y especificidad del 95%)
Los criterios para el diagnóstico por TC de una apendicitis aguda son:
- Diámetro de la luz apendicular igual o superior a 7mm
- Afectación inflamatoria de la grasa periapendicular
- Realce parietal segmentario
- Detección de apendicolito
- En fases avanzadas: colecciones,
abscesos,
aire extraluminal,
obstrucción intestinal secundaria…
Fig. 10
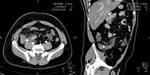
3.8- Afectación compleja
En caso de que la ecografía diagnostique una patología complicada se deberá completar la exploración con TC.
Por ejemplo en el caso de abscesos apendiculares
Fig. 11
o apendicitis agudas perforadas.
Fig. 12
4- Diagnósticos alternativos
4.1- Enfermedad inflamatoria o infecciosa en la zona ileocecal
4.1 a)- Enfermedad de Crohn
Es una enfermedad inflamatoria de la mucosa gastrointestinal transmural y recidivante que puede manifestarse en cualquier punto del tracto digestivo.
En un 40-55% la localización es ileocólica.
La afectación es discontinua,
asimétrica respecto al borde mesentérico y hay zonas de transición entre tramos afectos.
La lesión inicial es la úlcera aftosa que pueden evolucionar a fisuras longitudinales y fistulas.
En la anatomía patológica son característicos los granulómas epitelioides no necrosantes.
Su causa es desconocida y su curso es crónico con brotes y remisiones.
Muchos casos son diagnosticados a partir de un dolor agudo en FID
La enfermedad de Crohn se puede clasificar según tres patrones evolutivos que se corresponden con la semiología predominante en distintos estadios de la enfermedad: inflamatorio,
fibroestenótico o fistuloso.
En el momento del diagnóstico un 70% son inflamatorios,
un 17% fibroestenóticos y un 13% fistulosos.
Complicaciones de la enfermedad de Crohn:
Intestinales
- Enfermedad perianal (fisura,
fistula,
absceso)
- Megacolon tóxico
- Estenósis intestinal
- Fístulas y abscesos
- Otros: perforación,
hemorragia,
neoplasias
Extraintestinales
- Articulares: artritis periférica,
espondilitis anquilopoyética,
sacroileitis,
hipocratismo digital
- Dermatológicas: eritema nodoso,
aftas bucales,
pioderma gangrenoso,
Crohn cutáneo
- Oculares: epiescleritis,
uveitis,
iritis
- Malabsorcion: esteatorrea,
deficit de Vitamina B12,
litiasis biliar,
litiasis renal oxálica
- Hepatobiliares: esteatosis,
colangitis esclerosante primaria,
pericolangitis,
colangiocarcinoma,
Hepatitis crónica activa
- Amiloidosis secudaria
- Anemia hemolítica autoinmune
- Estados de hipercoagulabilidad
El diagnóstico se basa entre otros en la imagen,
tanto ecográfica como por TC y también por resonancia magnética.
Se debe valorar la extensión transmural y extramural de la enfermedad intestinal,
diagnosticar las complicaciones extraintestinales asociadas y clasificar al pacientes según su patrón evolutivo.
Los criterios diagnósticos son:
Hallazgos murales:
- Engrosamiento pared intestinal (mas de 3mm).
Suele ser 5 a 15mm
- Estenosis
- Hiperemia parietal (Doppler color)
- Anomalías mucosas
- Fisuras
Hallazgos extramurales:
- Infiltración grasa
- adenopatías mesentéricas
- Hipervascularidad del mesenterio (signo del peine)
- Fístulas
- Masas inflamatorias (flemones,
abscesos)
Además se debe valorar la actividad inflamatoria que estará aumentada si hay:
- Realce de la pared estratificado u homogéneo
- Presencia vascularización prominente perientérica o pericólica
- Complicaciones transmurales
Fig. 13 y Fig. 14
4.1 b)- Enterocolitis infecciosa
Es una infección intestinal y puede estar causada por un variado grupo de patógenos.
Puede afectar al intestino delgado,
al colon o a ambos.
Las infecciones del area ileocecal causadas por Yersinia enterocolítica,
Campylobacter jejuni y Salmonella Enteritidis,
pueden causar sintomatología que se puede confundir con una apendicitis aguda.
La ecografía y/o TC demuestran la afectación inflamatoria,
ya sea segmentaria o localizada,
por la presencia de ulceraciones (aftosas o longitudinales) nodularidad y engrosamiento parietal,
alteraciones de pliegues intestinales o pérdida de haustración cólica.
Los hallazgos radiológicos no suelen ser concluyentes,
siendo las pruebas de laboratorio las que determinaran el germen responsable.
Fig. 15
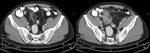
4.2- Diverticulitis
4.2 a)- Diverticulitis colon ascendente o ciego
La incidencia de la enfermedad diverticular cólica es muy elevada (25% de 60-70 años y 50% en mayores de 70).
Los divertículos son más frecuentes en el colón descendente y el sigma siendo estos de naturaleza adquirida.
La afectación aislada de ciego y/o colon derecho puede ser congénita.
La diverticulitis aguda es una complicación de la enfermedad diverticular crónica y consiste en la inflamación y en casos perforación diverticular causadas por la obstrucción del cuello diverticular por impactación fecal.
El diagnóstico se basará en la demostración del divertículo inflamado y de un apéndice sin alteraciones.
En ecografía y/o TC se observará:
- Engrosamiento concéntrico segmentario de la pared cólica que suele ser hipoecogénica,
reflejando el engrosamiento de la muscular
- Divertículos inflamados: focos ecogénicos brillantes con sombra acústica o artefactos en anillo en el seno a al lado de pared intestinal engrosada
- Inflamación de la grasa pericolónica
- Formación de abscesos
- Tractos sinusales intramurales
- Fístulas
- Engrosamiento del mesenterio
Fig. 16, Fig. 17, Fig. 18 y Fig. 19
4.2 b)- Diverticulitis de íleon o Meckel
Diverticulitis de íleon:
Inflamación de divertículos ubicados en íleon.
Son divertículos falsos,
herniaciones de la mucosa a través de la muscular en borde mesentérico.
Son mucho menos frecuentes que en colon.
Diverticulitis del divertículo de Meckel:
Es un órgano vestigial derivado del conducto onfalomesentérico que está presente en un 2-4% de la población.
Es la anomalía gastrointestinal congénita más frecuente,
siendo tres veces más frecuente en varones que en mujeres.
Es un divertículo verdadero del íleon (contiene todas las capas de éste) y se ubica 50-75 cm antes de la válvula ileocecal.
Es una evaginación antimesentérica de entre 3 y 6 cm.
En un 50%,
su mucosa de revestimiento no es de tipo ileal,
pudiendo ser gástrica o pancreática.
En estos casos,
la secreción ácida ectópica puede originar ulceraciones del íleon adyacente y provocar sangrado intestinal –complicación más frecuente de esta anomalía-.
Es la primera causa de hemorragia digestiva baja de 0 a 20 años.
Provoca complicaciones -hemorragia,
perforación u obstrucción intestinal-,
pero sólo en una pequeña proporción de pacientes (3-5%).
La mayoría de estos son menores de 5 años.
Si causa diverticulitis –inflamación por obstrucción similar a una apendicitis-,
hay perforación y peritonitis en un 50%.
Fig. 20
4.3- Afecciones de los apéndices epiplóicos,
omento y mesenterio
4.3 a)- Apendicitis epiploica
Los apéndices epiploicos son proyecciones peritoneales adheridas a la superficie serosa del colon por un pedículo vascular.
Miden de 0,5 a 5cm.
Predominan en sigma -57%- y en segundo lugar en región ileocecal -26%-.
La apendicitis epiploica es resultado de la inflamación aguda o del infarto de los apéndices epiploicos -por torsión-.
No es muy frecuente y suele ser autolimitada.
En la eco se identifica una masa hiperecoíca no compresible adherida al colón y en la mayoría de los casos también a la pared abdominal anterior.
En la TC se identifica como una masa de densidad grasa con cambios inflamatorios.
Fig. 21
4.3 b)- Infarto omental
Consiste en una necrosis focal de la grasa abdominal,
casi siempre en lado derecho del omento mayor.
Se suele deber a isquemia del omento por torsión o por trombosis venosa.
No es frecuente.
Tanto en ecografía como en TC se observa una masa ovalada bien delimitada de unos 5 cm,
con densidad grasa aumentada y engrosamiento del peritoneo visceral y parietal al que suele adherirse.
Puede ser indistinguible en algunos casos de una apéndicitis epiploica.
No obstante y dado que el tratamiento de ambas entidades es de soporte y el pronóstico es similar,
la diferenciación no tiene relevancia práctica.
Fig. 22
4.3 c)- Adenitis mesentérica
Es la respuesta ganglionar a una infección,
normalmente vírica,
con dolor en mesogastrio y FID.
Puede simular apendicitis en niños y jovenes por lo que es importante reconocer un apéndice normal.
Las gastroenteritis pueden cursar con adenopatías mesentéricas (sobre todo las enteroinvasivas).
Fig. 23
4.4- Miscelánea
4.4 a)- Ingestión de cuerpo extraño
Pueden provocar sintomatología similar a apendicitis.
Fig. 24
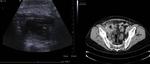
4.4 b)- Intususcepción o Invaginación
Es la introducción telescópica de una porción de intestino en la luz del segmento intestinal distal al mismo.
Lo más frecuente localización ileocólica.
La proporción entre varones y mujeres es 2,5 a 1,
siendo mas frecuente entre los 5 y los 9 meses.
Es la causa mas frecuente de obstrucción intestinal entre 3m y 6 años.
En lactantes el 87% son idiopáticas (se discute el origen vírico) y en niños mayores suele deberse a causas orgánicas (divertículo de Meckel).
La sintomatología es dolor abdominal,
agitación,
flexión EEII,
vómitos,
heces en jalea de grosella.
Evoluciona si no se reduce a la perforación y peritonitis.
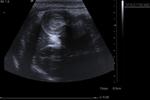
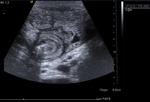
El diagnóstico es ecográfico,
con una imagen característica de Donut.
Con Doppler color se puede valorar el flujo del intestino invaginado.
El primer paso en el tratamiento corresponde al radiólogo intentando la reducción con presión retrógrada neumática (hasta 120 mmHg).
Tras tres intentos si no se consigue desinvaginar se debe pasar al tratamiento quirúrgico.
Fig. 25 y Fig. 26
4.4 c)- Vólvulo de ciego
Es la torsión de un segmento móvil del colón (ciego normalmente en el caso de dolor en FID) alrededor de su mesenterio.
Es mas frecuente en jóvenes y estos suelen tener historia de episodios anteriores.
La clínica es de obstrucción de intestino delgado.
El tratamiento es por cirugía urgente -desvolvulación o hemicolectomía derecha si se ha producido un infarto irreversible-.
Fig. 27
4.4 d)- Colitis isquémica
La isquemia de colon es mas frecuente en edades avanzadas y en pacientes con arterioesclerosis generalizada.
La causa más común es no oclusiva (bajo gasto).
Las oclusivas (embolia o trombosis) son raras.
La localización más frecuente es en ángulo esplénico,
colon descendente y sigma.
La isquemia puede ser aguda o subaguda (la mas frecuente).
La clínica es de dolor abdominal agudo bajo,
rectorragia,
hipotensión pudiendo evolucionar hasta perforación y peritonitis.
Si es crónica puede evolucionar a estenosis postisquémica.
En TC es característica la presencia de gas en la pared intestinal –neumatosis intestinal-.
También neumatosis portal y en los caso crónicos el aumento de la vascularización.
Fig. 28, Fig. 29 y Fig. 30
4.4 e)- Cólico nefrítico
Es la sintomatología derivada de la obstrucción ureteral aguda por litiasis,
que produce dolor intenso de comienzo agudo y espasmódico.
El diagnóstico radiológico se basa en la demostración de obstrucción urinaria (hidronefrosis -si bien puede haber un 35% de obstrucciones que no evidencien hidronefrosis-) y en la detección de la litiasis (en pelvis renal,
uréter,
meato ureteral o vejiga).
Las técnicas utilizadas son fundamentalmente la ecografía y el TC sin contraste.
Fig. 31 y Fig. 32
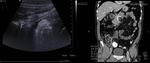
4.4 f)- Quiste ovárico
Los quistes de ovario no neoplásicos,
pueden ser fundamentalmente funcionales (folicular o del cuerpo luteo) o hemorrágicos (cuando se produce una hemorragia interna en un quiste funcional –más frecuente en los quiste de cuerpo lúteo-).
Los quistes hemorrágicos frecuentemente presentan dolor pélvico de comienzo agudo.
Un quiste hemorrágico agudo,
normalmente es hiperecogénico en la eco y suele mostrar refuerzo acústico posterior.
Cuando se hemoliza su patrón interno se hace más complicado –reticular y/o septado y con nivel líquido-líquido.
Fig. 33
4.4 g)- Torsión ovárica
También la torsión ovárica puede presentarse como un dolor agudo en FID.
Es mas frecuente en niñas y mujeres jóvenes
El diagnóstico ecográfico se basa en la presencia de folículos corticales en un ovario aumentado de tamaño.
Puede haber ausencia de flujo en el estudio doppler del ovario
Fig. 34
4.4 h)- Endometriosis
La endometriosis se define como la presencia de tejido endometrial fuera de la cavidad uterina.
Es una patología frecuente que se asocia a dolor pélvico e infertilidad.
La endometriosis apendicular supone un 3% de las endometriosis y se acompaña frecuentemente de afección en ovario.
La endometriosis sintomática en el área ileocecal puede presentarse como un dolor en FID,
si bien el dolor suele ser cíclico en relación con la menstruación.
La forma localizada se denomina endometrioma o "quiste de chocolate".
En la eco son masas predominantemente quísticas,
uniloculares o multiloculares de bordes bien definidos,
con ecos de bajo nivel,
difusamente homogéneos.
Ocasionalmente hay un nivel líquido-liquido.
Tienden a mostrar pocos cambios de tamaño a lo largo del tiempo.
Fig. 35
4.4 i)- Tumores
Un dolor agudo en FID también puede ser la primera forma de presentación de patología tumoral localizada en la región ileocecal (adenocarcinomas,
linfomas,
tumores del estroma gastrointestinal o metástasis),
especialmente en el caso de complicaciones de estas patologías como perforaciones o abscesos.
Fig. 36