EVOLUCIÓN DE LA PLACA DE ATEROMA
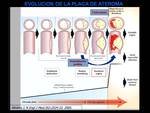
La placa ateromatosa hay que entenderla como un proceso activo focal,
que comienza con la hipeplasia intimal con posterior formación de núcleo lipídico,
que va aumentando de tamaño hasta estenosar el vaso significativamente (más del 50%); momento de inicio de los síntomas,
con pruebas de esfuerzo y coronariografía positivas.
Estas placas tienen una capa fibrosa delgada con susceptibilidad a la fisura desencadenando fenómenos de trombosis que obstruyen la luz coronaria y producen un evento agudo coronario (infarto miocárdico,
angina inestable o muerte súbita).
Pero en fases precoces la placa crece excéntricamente conservando el diámetro de la luz vascular,
mediante el fenómeno de "remodelación positiva".
La coronariografía será negativa en esta fase.
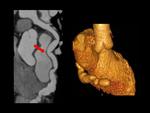
Además puede existir una "placa vulnerable" con una capa fibrosa fina que se rompe y forma trombo sin que previamente haya existido estenosis significativa del vaso ni sintomatología.
(Fig.
1)
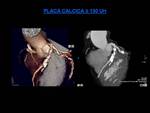
Una placa con cápsula fibrosa fina conlleva un riesgo de evento isquémico 23 veces superior a aquella que presenta una cápsula gruesa,
sobre todo calcificada (llamadas placas resistentes).
(Fig.
2)
Conclusión: puede existir enfermedad coronaria significativa en la pared del vaso que no es susceptible de ser detectada con coronariografía convencional,
al no provocar estenosis.
En las últimas décadas nos hemos centrado en el estudio de la luz vascular mediante coronariografía convencional,
detectando la enfermedad aguda coronaria en fases tardías con compromiso hemodinámico,
pero en los últimos años los avances se proyectan a la evaluación de la pared de la arteria coronaria y el diagnóstico precoz de la enfermedad.
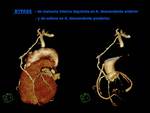
En la actualidad se está trabajando en el estudio de la placa vulnerable mediante TCMD,
ecografía intravascular y RM; pero aún no existe ninguna modalidad diagnóstica que nos permita detectar con certeza la placa vulnerable.
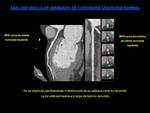
La TCMD se perfila como una técnica potencialmente útil para caracterizar las placas arterioscleróticas no calcificadas,
algunas de las cuales pueden ser vulnerables.
(Fig.
3 y 4)
CORONARIOGRAFIA CONVENCIONAL
Técnica de elección para el diagnóstico de la enf.
coronaria.
Ventajas:
- Intervención terapéutica: angioplastia con stent.
- Mayor resolución temporal y espacial.
Inconvenientes:
- Invasivo: Morbilidad 0.2- 1.8%.
Mortalidad 0.16%.
- Coste
- Limitaciones en la evaluación de la pared coronaria.
- Hasta un 70% en la práctica clínica habitual son diagnosticas únicamente.
TCMD
Dada la movilidad del corazón,
y el pequeño tamaño y morfología tortuosa de las A.
coronarias,
la técnica para la realización de un TC de coronarias requiere mayor precisión que el resto de las exploraciones por TC.
La introducción de los equipos de TCMD abrió nuevos horizontes en el diagnóstico por imagen no invasivo del corazón.
Disponemos de un TCMD de 64 filas de detectores
Resolución espacial: 0.5-0.75 mm.
Resolución temporal: 0.3-0.5 sg
- Cubre 12.5 cm en 8 sg de adquisición.
(el doble que el TCMD- 16 filas de detectores) por lo que permite incluir todo el corazón en un tiempo corto de apnea.
- La mayor resolución tanto espacial como temporal del MDCT-64 minimiza el efecto de la movilidad cardiaca sobre las arterias coronarias.
OBJETIVO: Adquirir imágenes libres de movimiento del corazón,
usando la menor dosis y manteniendo la calidad diagnostica.
Para ello es imprescindible el trabajo MULTIDISCIPLINAR: llevado a cabo mediante trabajo conjunto de radiólogo y cardiólogo.
TECNICA
PREPARACIÓN
Paciente en posición de decúbito supino,
monitorizado con electrodos de ECG.
Se ensaya con él la realización de apneas de aproximadamente 15 segundos,
comprobando su efecto sobre la frecuencia cardiaca.
OBJETIVO: ritmo sinusal y FC < 60-65 lpm.
Para alargar las fases cardiacas de menor movimiento (telediástole y telesístole),
en las que haremos las reconstrucciones.
- Si la FC > 65 lpm administramos betabloqueantes.
- Siempre administramos nitroglicerina sublingual (vasodilatación coronaria).
REALIZACIÓN
1.
SCORE Calcio
Adquisición sin contraste desde la carina hasta el diafragma,
con un FOV ancho.
No se realiza en < 60 años y en estudio de by-pass (alto riesgo de extensas calcificaciones).
2.
Inyección bifásica de contraste con Inyector dual,
preferentemente por vía antecubital derecha.
1º) bolo de contraste de alta concentración (350mg/ml): 90ml a un flujo de 6ml/sg.
2º) inmediatamente después un bolo de suero salino: 40 ml a 6ml/seg.
Se consigue un lavado de las cavidades derechas,
evitando los artefactos que producen sobre la art.
coronaria derecha,
la vena cava superior y el corazón derecho llenos de contraste.
Regulamos la concentración adecuada del contraste de las coronarias manualmente.
PARÁMETROS DE RECONSTRUCCIÓN
FOV: - El menor que abarque todo el corazón .
- Lo aumentamos en caso de bypass.
CORTES FINOS: - 0.9 mm de grosor.
- 0.45 mm de intervalo.
POSTPROCESADO DE LA IMAGEN
Cada estudio deber ser evaluado al menos en los cortes axiales y alguna opción multiplanar (MPR,
MIP o VR).
(Fig.
5)
El VR sirve como guía anatómica,
no para evaluar estenosis.
PROGRAMACION DEL ESTUDIO
El protocolo dependerá de la FC más baja que alcance el paciente.
PROTOCOLOS DE SINCRONIZACION CON EL ECG
- RETROSPECTIVO: 7-20 mSv.
Teniendo en cuenta que la angiografía convencional radia 2-5 mSv,
se hacen necesarias estrategias de reducción de dosis.
- PROSPECTIVO O BAJA DOSIS: reduce la dosis de radiación en un 80% (2.8 mSv de media).
- MODULACION DE DOSIS: reduce la dosis en más del 50%
SIEMPRE que se den las condiciones adecuadas se realizará el estudio con la técnica prospectiva.
SINCRONIZACION RETROSPECTIVA
Se adquieren los datos durante todo el intervalo R-R del ciclo cardiaco.
Para pacientes con FC > 65 lpm.
Se puede reconstruir cualquier fase del ciclo,
generalmente en diástole (65%,
75%,
85%).
Permite estudio funcional.
MODULACION DE DOSIS
Adquisición continua en la que se reduce los mA en las fases en las que generalmente no se reconstruyen las coronarias: en sístole.
SINCRONIZACION PROSPECTIVA
Se adquieren lo datos únicamente durante un segmento del intervalo R-R: 75% del ciclo (telediástole).
Sólo en pacientes con ritmo sinusal y FC estable < 65 lpm.
Imposibilidad de análisis funcional.
INDICACIONES CORONARIAS
El TC-coronario tiene un ALTO VALOR PREDICTIVO NEGATIVO,
por lo que es un buen método para descartar enfermedad coronaria.
Sus principales indicaciones son:
- Dolor torácico con probabilidad intermedia-baja de enf coronaria o con imposibilidad de realizar pruebas de esfuerzo (p.ej.
Bloqueo de rama izquierda) o cuando estas son equívocas.
43,75% de los TC-coronarios realizados en nuestro centro.
(Fig.
6 y 7)
- Exclusión de enf.
Coronaria previa a cirugía no coronaria (valvular,
tumores cardiacos,
cardiopatías congénitas): 10% de los TC-coronarios.
- Exclusión de enfermedad coronaria en pacientes con insuficiencia cardiaca de nueva aparición con disfunción ventricular sin síntomas de cardiopatía isquémica: 18,75% de los TC-coronarios.
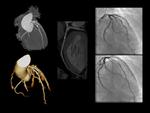
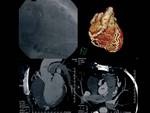
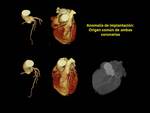
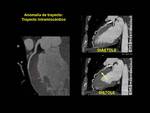
- Sospecha de anomalías coronarias: 4,6% de los TC-coronarios.
(Fig.
8,
9,
10 y 11)
- Valoración de stent coronarios: ?
INDICACIONES EXTRACORONARIAS
- Valoración de by-pass: 11,25% de los TC-coronarios realizados en nuestro centro.
(Fig.
12)
- Anatomía de las venas pulmonares previa a ablación por radiofrecuencia: 11,85% de los TC-coronarios.
CONTRAINDICACIONES
- Incapacidad para mantener la apnea o colaborar.
(Fig.13)
- FC mayor de 70 lpm a pesar del tratamiento farmacológico.
- Ritmo irregular: FA,
Flutter,
Extrasistolia ventricular/supraventricular frecuente,
Bloqueo AV de alto grado.
- Obesidad (IMC mayor de 40kg/m2).
- Interferencias metálicas: clips quirúrgicos,
marcapasos,
desfibriladores…
- Extensas calcificaciones coronarias que impiden la valoración de la luz vascular.
- TC cardiaco previo en último año
- Alergia a contrastes yodados.
- Insuf.
Renal: creatinina mayor 1.8 mg/dl; TFG menor 30ml/min.
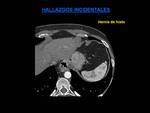
HALLAZGOS INCIDENTALES
- Patología digestiva: hernia de hiato (el hallazgo más frecuente) (Fig.
14),
acalasia y dilataciones esofágicas,
carcinoma esofagogástrico...
- Patología pulmonar: nódulo pulmonar (Fig.
15),
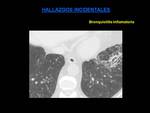
enfermedades inflamatorias e infecciosas (neumonía,
bronquiolitis,
neumonitis,
etc.) (Fig.
16),
cáncer de pulmón,
fibrosis pulmonar...
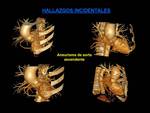
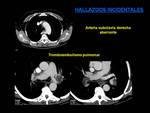
- Patología vascular: anomalías vasculares (subclavia derecha aberrante),
hipertensión pulmonar,
aneurismas de aorta (Fig.
17),
disección de aorta (Fig.
18),
tromboembolismo pulmonar (Fig.
19)...