1- INTRODUCCIÓN
Se denomina tomografía computarizada dental (TC dental) a un protocolo de reconstrucción submilimétrico centrado en la valoración de las estructuras dentarias,
con el que se obtiene imágenes en distintos planos que permitirán valorar de forma precisa la anatomía.
A partir de la adquisición de volúmenes,
se realizan reconstrucciones axiales,
panorámicas y ortorradiales.
También se pueden realizar otras reconstrucciones tridimensionales como en proyección de máxima intensidad (MIP) o volumen rendering.
Este estudio no requiere ningún protocolo de adquisición especial,
aunque sí es necesario un tomógrafo con técnica helicoidal,
siendo recomendable un TC multidetector o multicorte (TCMD),
con alta resolución espacial y temporal,
que obtenga imágenes de alta resolución para valorar lesiones de tamaño milimétrico o submilimétrico,
utilice tiempos de adquisición muy cortos que disminuye los artefactos de movimiento.
La ortopantomografía continúa siendo la técnica de imagen más utilizada en la evaluación de los dientes del maxilar y la mandíbula,
aunque la radiología convencional resulta en muchas ocasiones poco sensible y específica.
En la actualidad,
la TC dental se considera el método de elección para la representación de la anatomía maxilar y mandibular.
La indicación más frecuente de la TC dental es la evaluación prequirúrgica del hueso maxilar o mandibular previo a la colocación de implantes dentales.
Esta planificación requiere en primer lugar la evaluación de la anatomía,
especialmente la relación de los futuros implantes con el seno maxilar o con el canal mandibular.
En segundo lugar,
la valoración de la cantidad y densidad del hueso (atrofia y osteopenia) donde asentará el implante.
Por último,
la valoración de posibles enfermedades asociadas.
Más allá de la indicación principal mencionada,
en el estudio de TC dental podemos encontrar múltiples hallazgos relacionadas con dientes,
incluyendo patología congénita,
inflamatoria,
tumoral,
traumática,
y anomalías de erupción de diente.
En nuestra experiencia,
la TC dental puede ser utilizada para la caracterización de diferentes procesos benignos en los maxilares.
Estos estudios son demandados por odontólogos,
implantólogos y cirujanos maxilares,
motivo por el cual los radiólogos deben estar familiarizados con esta patología y su imagen en TC.
2- PROTOCOLO DE ESTUDIO
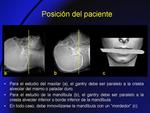
A- POSICIÓN DEL PACIENTE (Fig. 1):
- El paciente se coloca en decúbito supino,
con la cabeza recta y correctamente centrada,
paralela a la mesa de exploración y mirando al frente.
- La columna cervical estará ligeramente hiperextendida en el estudio del maxilar superior,
y aún más en el estudio de la mandíbula.
La cresta alveolar (superficie donde emergen los dientes) debería ser perpendicular a la mesa de TC.
- Para ayudar a inmovilizar la mandíbula y evitar movimientos involuntarios,
se coloca un depresor o rollo de algodón entre maxilar y mandíbula,
a modo de “mordedor”.
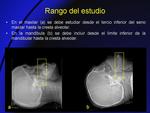
B- ADQUISICIÓN DE LOS DATOS (Fig. 2):
- Como hemos dicho,
es necesario usar un TC helicoidal,
preferentemente de tipo TCMD.
- Nosotros realizamos los estudios en un equipo TCMD de 64 filas de detectores,
con 120 kV y 150 mA,
tiempo de rotación de 0,5 seg,
obteniéndose “cortes” de 0,5 mm de espesor,
campo de visión (FOV) de 15 mm y filtro de reconstrucción de alta calidad.
Las exploraciones no requieren el uso de contraste intravenoso.
- Algunos autores han propuesto protocolos de baja dosis de radiación,
disminuyendo la corriente del tubo,
aumentando el pitch (mayor de 1) y limitando al máximo el rango de exploración.
- La mandíbula y el maxilar deben ser estudiados por separado.
- Primero se realizan los topogramas para verificar el centrado y delimitar el rango de la exploración.
El gantry debe permanecer con angulación de 0º,
para evitar las distorsiones derivadas de la angulación.
- El centraje más idóneo es usando un plano paralelo a la cresta alveolar.
En ocasiones esto resulta difícil por la superposición de estructuras o la ausencia de dientes,
en cuyo caso se toma de referencia el paladar duro en el maxilar y el borde inferior en la mandíbula.
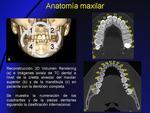
C- RECONSTRUCCIONES DENTALES:
Después del estudio,
los volúmenes adquiridos son transferidos a la estación de trabajo que cuenta con el software dental para realizar las reconstrucciones.
Se debe marcar una línea de planificación,
dibujada sobre una imagen axial de la mandíbula o el maxilar.
A partir de ella se obtienen las reconstrucciones multiplanares panorámicas y ortorradiales.
Estas últimas son múltiples imágenes separadas unas de otras por escasos milimétricos,
perpendiculares a la curva trazada, numeradas para su correcta correlación con las imágenes axiales de referencia.
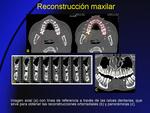
- En el maxilar (Fig. 3),
la línea debe pasar a través del centro de las raíces dentarias.
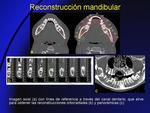
- En la mandíbula (Fig. 4), la línea debe pasar por el canal dentario por donde discurre el nervio dentario.
Las imágenes ortorradiales nos permiten medir distancias entre la cresta alveolar y el canal dentario o el seno maxilar,
como planificación previo a la colocación de implantes dentales.
3- ANATOMÍA
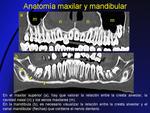
A- ANATOMÍA MAXILAR (Fig. 5):
En los adultos,
la dentición se compone de 32 dientes,
divididos en 16 por maxilar y 8 por cuadrante.
Cada cuadrante consta de 2 dientes incisivos,
1 canino,
2 premolares y 3 molares. Se utiliza una nomenclatura internacional para denominar cada diente usando dos números (Fig. 6):
- El primero hace referencia al cuadrante,
comenzado la numeración por el cuadrante superior-derecho (número 1) y después se sigue la dirección de las agujas del reloj para finalizar en el cuadrante inferior derecho (número 4).
- El segundo número hace referencia a la localización del diente en el cuadrante,
comenzando en la línea media con el incisivo (número 1) y terminando en el tercer molar (número 8).
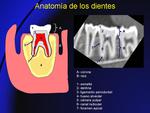
B- ANATOMÍA DE LOS DIENTES (Fig. 7):
Cada pieza dentaria esta formada externamente por la corona (la parte visible del diente) y la raíz (que se extiende dentro del maxilar).
Entre ambas se localiza la zona cervical o de transición.
La estructura interna del diente se compone de:
- Esmalte: es la superficie externa resistente,
brillante y blanca.
- Dentina: tejido duro y poroso localizado debajo del esmalte.
- Ligamento periodontal: sujeta la raíz dental al hueso.
Es una capa de tejido blando entre el cemento (tejido similar al hueso que recubre la raíz del diente) y el hueso alveolar.
- Pulpa: tejido blando dentro de la cámara pulpar y el canal radicular,
el cual se abre al hueso alveolar a través del foramen apical.
En su interior se encuentra el paquete vasculo-nervioso.
4- PATOLOGÍA
Hemos clasificado los hallazgos patológicos benignos de los maxilares relacionados con los dientes,
en:
- Enfermedad periodontal - periapical (Fig. 8,
Fig. 9)
- Enfermedad endodontal (Fig. 10,
Fig. 11)
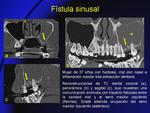
- Fístula sinusal (Fig. 12,
Fig. 13)
- Lesiones quísticas (Fig. 14,
Fig. 15)
- Lesiones blásticas (Fig. 16)
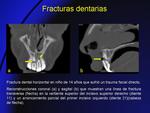
- Traumáticas: fracturas dentales (Fig. 17)
- Anomalías en la erupciones dentales:
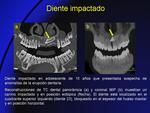
- Diente impactado / diente no erupcionado (Fig. 18,
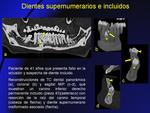
Fig. 19)
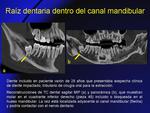
- Raíz dentaria dentro del canal mandibular (Fig. 20)
Patología inflamatoria:
Los procesos inflamatorios representan la patología más frecuente vista en odontología,
y también son hallazgos visualizados con frecuencia en los estudio de TC dental realizados previos a la colocación de implantes dentarios.
El aumento de la demanda de esta exploración conlleva el conocimiento de la apariencia radiológica de estas entidades como las enfermedades periodontal y endodontal,
las fístulas sinusales con afectación del seno maxilar,
la osteitis condensante y la atrofia ósea asociada a la pérdida de piezas dentales o edentulismo.
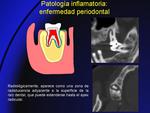
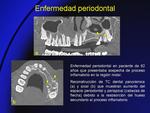
- Enfermedad periodontal (Fig. 8,
Fig. 9): el proceso se origina con una gingivitis por el crecimiento de bacterias y la placa alrededor del diente.
La inflamación superficial progresa y se extiende en profundidad con afectación del ligamento periodontal y del hueso,
con reabsorción ósea secundaria.
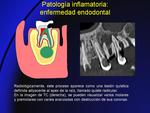
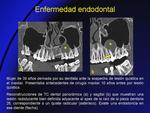
- Enfermedad endodontal (Fig. 10,
Fig. 11): la infección tiene origen en las caries dentales que destruyen el esmalte y la dentina,
con posterior afectación de la raíz y del tejido blando circundante.
Las bacterias penetran en la cámara pulpar y afectan del paquete vasculo-nervioso.
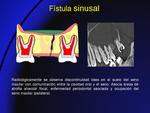
- Fístulas sinusales (Fig. 12,
Fig. 13): es una comunicación anómala entre el seno maxilar y la cavidad oral resultado de diferentes procesos como extracciones dentales,
procesos inflamatorios o infecciosos,
y menos frecuentemente,
tumoraciones.
La pieza dentaria más frecuentemente asociada con la formación de fístulas son los premolares y el primer molar debido a la estrecha relación entre las raíces dentarias de estos dientes y el seno maxilar.
Hay disrupción del suelo del maxilar con un trayecto fistuloso irregular,
y generalmente opacificación del seno maxilar adyacente por presencia de material inflamatorio.
Lesiones quísticas:
Las lesiones quísticas pueden ser clasificadas según su localización en relación con los componentes del diente,
en periapicales,
pericoronales e interradiculares.
Radiológicamente son lesiones radiolucentes,
bien definidas dentro del hueso,
en ocasiones con anillo escleroso.
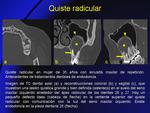
- Quistes radiculares (Fig. 14): son las lesiones quísticas más frecuentes.
Son secundarios a periodontitis apical crónica,
localizados en estrecho contacto con el ápex de la raíz dentaria.
- Quistes residuales: es un quiste radicular que queda cuando el diente se cae,
por lo que se localiza en un área edentular.
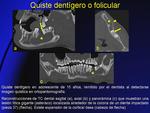
- Quiste dentígero o folicular (Fig. 15): es la segunda lesión quística más común.
Está localizado alrededor de la corona de un diente impactado,
generalmente un molar.
Asienta en la unión cemento-esmalte, frecuentemente con expansión de la cortical ósea.
- El ameloblastoma y el tumor odontogénico keratocístico son tumores quísticos poco frecuentes.
Lesiones blásticas:
Son lesiones menos frecuentes que las quísticas.
- Odontoma: es el tumor odontogénico más frecuente.
Es una lesión radiolucente de inicio,
pero que puede presentar calcificaciones.
Está localizado alrededor de la corona,
la mayoría de ellos asociados con dientes impactados.
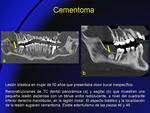
- Cementoblastoma o verdadero cementoma (Fig. 16): es una tumoración odontogénica rara.
Típicamente está localizada en el apex de los primeros molares.
- El fibroma osificante y la displasia cemental periapical son otras lesiones blásticas poco frecuentes.
Anomalías en la erupción dentaria:
Los terceros molares y los caninos son los dientes que con más frecuencia presentan anomalías en la erupción.
Las posibles anomalías pueden ser:
- Dientes incluidos o impactados (Fig. 18): ocurren cuando el diente está bloqueado dentro del hueso mandibular debido a problemas mecánicos.
En ocasiones se asocia resorción del diente.
- Dientes no erupcionados: no se produce la salida del diente en el momento adecuado,
y queda retenido en su posición normal o anómala (heterotópica).
- Dientes supernumerarios (Fig. 19): piezas dentarias adicionales,
que pueden ser de morfología normal o no,
muchos no llegan a erupcionar.
Es una anomalía poco frecuente.
Generalmente están asociados con problemas de espacio en la arcada del maxilar,
y suelen provocar problemas de mala oclusión.
La etiología es multifactorial,
determinada por factores anatómicos y mecánicos.
Otras veces se deben a causas traumáticas o infecciosas.
Complicaciones de los implantes dentales:
Pueden ser clasificadas en:
- Pérdida de implante
- Peri-implantitis (Fig. 21,
Fig. 22)
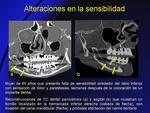
- Alteraciones en la sensibilidad (Fig. 23)
- Complicaciones de los tejidos blandos
- Pérdida de hueso (Fig. 24)
- Rotura del implante
- Complicaciones técnicas relacionadas con los componentes y el material de los implantes
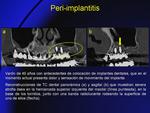
Las patologías peri-implantarias se clasifican en (Fig. 21):
- Mucositis peri-implante: proceso inflamatorio superficial que no tiene traducción radiológica
- Peri-implantitis (Fig. 22): se trata de una complicación tardía pero frecuente,
producida por microrganismos,
que ocasionan inflamación de los tejidos alrededor del implante y que pueden ocasionar la pérdida del implante.