El adenocarcinoma (ADC) es el subtipo histológico más frecuente de carcinoma de pulmón en muchos países del mundo.
Histológicamente,
es también la forma más variable y heterogénea de cáncer de pulmón.
Dentro del adenocarcinoma de pulmón,
existe un amplio espectro tanto clínico,
radiológico,
molecular y patológico.
Como resultado existe gran confusión y los estudios son difíciles de comparar.
A pesar de los notables avances en la comprensión de este tumor en la última década,
sigue habiendo una necesidad de establecer criterios universalmente aceptados para los subtipos de adenocarcinoma,
en particular tumores previamente clasificados como carcinoma bronquioloalveolar.
Recientemente un grupo de expertos integrado por miembros de la Asociación Internacional para el Estudio del Cáncer de Pulmón,
la Sociedad Americana de Tórax y la Sociedad Europea Respiratoria (IASLC/ATS/ERS) ha propuesto una nueva clasificación basada en criterios no solo histológicos,
sino que también contempla aspectos radiológicos,
clínicos,
moleculares y quirúrgicos así como la necesidad de predecir la respuesta a inhibidores del receptor del factor de crecimiento (EFGR) y tirosin kinasa en adenocarcinomas avanzados a través de pequeñas muestras y citología.
Esto ha llevado al desarrollo de una terminología y criterios que no sólo definen entidades patológicas sino también comunican información crítica que es relevante para el manejo del paciente.
A pesar de las publicaciones en 1999 y 2004 de la clasificación de la OMS,
el antiguo término de carcinoma bronquioalveolar se ha seguido utilizando para un amplio espectro de tumores que incluyen:
- Tumores pulmonares periféricos solitarios y de pequeño tamaño con una supervivencia del 100% a los cinco años.
- Adenocarcinomas invasivos con mínima invasión también con una supervivencia del 100% a los cinco años.
- Adenocarcinomas invasivos de subtipo mixto.
- Adenocarcinomas invasivos mucinosos y no mucinosos.
- Enfermedad extensa avanzada con una tasa de supervivencia muy baja.
La confusión de los múltiples usos del término de carcinoma bronquioalveolar tanto en la clínica como en investigación ha sido motivo de diversas críticas y revisiones.
La nueva clasificación recomienda suspender el uso del término “ carcinoma bronquioalveolar".
La nueva clasificación del adenocarcinoma pulmonar de la IASLC/ATS/ERS se resume en la Table 1.
LESIONES PREINVASVAS
Hiperplasia adenomatosa atípica (AAH)
Es una proliferación localizada y de pequeño tamaño (≤ 0.5 cm) de neumocitos tipo II y/o células Clara con atipia de leve a moderada que revisten las paredes alveolares y a veces los bronquios respiratorios.
Entre la AAH y el adenocarcinoma in situ (AIS) existe un espectro progresivo de atipia y de pluralidad,
en ocasiones es imposible diferenciar entre AAH con alto grado de atipia y celularidad y AIS.
Adenocarcinoma in situ.
Adenocarcinoma localizado,
de pequeño tamaño (≤ 3 cm) con crecimiento lepídico y ausencia de invasión estromal,
vascular o pleural.
El crecimiento lepídico consiste en la proliferación de células neoplásicas revistiendo las superficies de las paredes alveolares manteniendo su estructura,
aunque a veces pueden engrosar los septos.
El AIS se subdivide en variantes no mucinosas,
mucinosas y mixtas,
aunque virtualmente todos los casos de adenocarcinoma in situ son del tipo no mucinoso.
Los tumores que reúnen criterios de AIS antiguamente,
según la clasificación de la OMS de 1999 y 2004,
se clasificaban como BAC.
Diversos estudios han demostrado que los adenocarcinomas resecados con crecimiento lepídico puro,
menores de 3 cm tienen una supervivencia libre de enfermedad del 100%.
ADENOCARCINOMA MINIMAMENTE INVASIVO. (MIA)
Adenocarcinoma solitario,
de pequeño tamaño (≤ 3 cm), con patrón de crecimiento predominantemente lepídico y componente invasivo ≤ 5 mm de diámetro máximo.
MIA es por lo general no mucinoso,
pero rara vez puede ser mucinoso. Se excluye MIA si el tumor invade vasos sanguíneos,
linfáticos o pleura o si existe necrosis tumoral.
Este término se introduce con la nueva clasificación y define a pacientes con una supervivencia específica ,
una vez resecado el tumor,
cercana al 100%.
ADENOCARCINOMA INVASIVO
Supone más del 70 -90% de todos los tumores pulmonares resecados.
Se clasifican según el subtipo histológico predominante (lepídico,
acinar,
papilar,
micropapilar y solido ).
El término "predominante" se añade a todas las categorías de adenocarcinoma invasivo,
ya que la mayoría de estos tumores tumores se componen de una mezcla compleja y heterogénea de subtipos histológicos.
Se reemplaza así el uso del término adenocarcinoma de subtipo mixto.
Adenocarcinoma predominantemente lepídico
Crecimiento de células neumocíticas creciendo a lo largo de la superficie alveolar similar al AIS y al MIA pero con uno de los siguientes criterios:
- Al menos 1 foco invasivo mayor de 5 mm en el diámetro máximo.
- Invasión de vasos sanguíneos,
linfáticos o pleura.
- Necrosis tumoral.
Antiguamente estos adenocarcinomas se clasificaban como carcinoma bronquioalveolar no mucinoso.
Si existe componente de adenocarcinoma mucoso con patrón de crecimiento lepídico predominante no debe usarse el término de LPA sino de adenocarcinoma invasivo mucinoso.
Adenocarcinoma predominantemente accinar
La mayoría del tumor muestra componente glandular,
que es redondeado u oval y con un centro luminal rodeado por células tumorales.
Las células tumorales y el espacio glandular pueden contener mucina.
Adenocarcinoma predominantemente papilar.
Predomina el crecimiento de células pendulares a lo largo de ejes centrales fibrovasculares.
Si el tumor presenta crecimiento lepídico,
pero los espacios alveolares están llenos de estructuras papilares,
el tumor debe clasificarse como adenocarcinoma predominantemente papilar.
Adenocarcinoma predominantemente micropapilar.
Predominante las células tumorales que crecen en penachos papilares,
pero carecen de ejes fibrovasculares.
Estructuras glandular es conformada de anillo pueden flotar dentro de los espacios alveolares.
La invasión vascular y estromal es frecuente.
Los tumores clasificados como micropapilares tienen un comportamiento agresivo y varios estudios demuestran que es el subtipo histológico con peor pronóstico.
Adenocarcinoma predominantemente sólido con producción de mucina.
Muestra mayor componente de células tumorales poligonales que forman láminas con ausencia de otros patrones reconocibles de adenocarcinoma.
Si el tumores 100 × 100 sólido debe observarse mucina intracelular.
El adenocarcinoma sólido debe distinguirse del carcinoma de células escamosas y carcinomas de células grandes,
en ambos la producción de mucina intracelular es rara.
VARIANTES DE ADENOCARCINOMA
Mucinoso.
Antiguamente se clasificaban como carcinoma bronquioalveolar mucinoso.
Tiene sentido distinguir entre los tumores con producción de mucina y los no mucinosos ya que existen diferencias clínicas,
radiológicas,
patológicas y genéticas entre ellos.
Estos tumores muestran una correlación muy fuerte con la mutación del gen KRAS,
mientras que los adenocarcinomas no mucinosos son más propensos a mostrar la mutación EGFR y la mutación del gen KRAS sólo ocasionalmente.
Radiológicamente los adenocarcinomas mucinosos tienden a manifestarse con consolidaciones del espacio aéreo y broncograma siendo muy frecuente la presentación multifocal y multilobar,
lo que puede reflejar diseminación aérea.
Los no mucinosos mayormente presentan una atenuación en vidrio esmerilado.
Si en el tumor hay almenos 10% de componente mucinoso y no mucinoso debe clasificarse como adenocarcinoma mixto.
Coloide.
Adenocarcinomas que contienen estructuras quísticas uni o oligoloculares por imagen o examinación grosera.
Estos tumores presentan gran cantidad de mucina extracelular.
Antiguamente estos tumores se clasificaban como cistoadenocarcinomas mucinosos.
Fetal.
Consiste en elementos glandulares con túbulos compuestos de células no ciliadas y ricas en glucógeno que recuerdan a los túbulos pulmonares fetales.
La mayoría son de bajo grado y de buen pronóstico,
pero también pueden ser de alto grado.
Es típico de pacientes más jóvenes que en los otros adenocarcinomas.
Entérico
Este subtipos he añadido a la nueva clasificación debido a la necesidad de remarcar la existencia de un subtipo histológico de adenocarcinoma de pulmón primario que comparte algunos hallazgos morfológicos y inmunohistoquímicos con el adenocarcinoma colorrectal.
Debido a estas similitudes,
ante la presencia de este tumor,
se debe iniciar una evaluación clínica para descartar la presencia de una neoplasia gastrointestinal primaria.
HALLAZGOS RADIOLÓGICOS.
Espectro radiológico según el subtipo histológico
Hiperplasia adenomatosa atípica
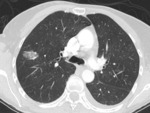
Es la primera lesión preinvasivas detectable con TC.
Aparece como un nódulo en vidrio esmerilado puro tenue y de pequeño tamaño (normalmente ≤ 5 mm).
Pueden ser únicos o múltiples.
Fig. 1
El crecimiento de estas lesiones es muy lento y el riesgo de convertirse en un cáncer es bajo por lo que algunos autores sugieren que no requieren seguimiento,
no obstante la frecuencia y la duración del seguimiento mediante TC no está claro y es objeto de debate.
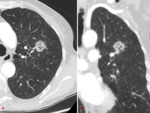
Adenocarcinoma in situ
Se ve mejor en el TC e incluso en ocasiones puede verse en la rx simple,
se presenta como nódulo en vidrio esmerilado puro con una densidad discretamente mayor que la de la AHH.
En ocasiones también puede verse como nódulo semisólido o como nódulo sólido.
También puede ser único o múltiple.
Fig. 2
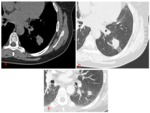
La variante mucinosa puede aparecer como un nódulo sólido o como consolidación del espacio aéreo.
Fig. 3
El tamaño de las lesiones es variable,
pero la mayoría es ≤ a 2 cm.
Se recomienda control anual con TC para aquellas lesiones mayor ≥ 5 mm y cada seis meses si son mayores de 1 cm.
El aumento de tamaño o de atenuación de la lesión es un signo de progresión a enfermedad invasiva.
Fig. 4
Adenocarcinoma mínimamente invasivo
Nódulo semisólido en el que predomina el componente en vidrio deslustrado y el nódulo central sólido mide ≤ 5 mm.
El MIA mucinoso es menos frecuente que el no mucinoso y se manifiesta como nódulo sólido o semisólido.
El tamaño de la lesión también suele ser ≤ a 2 cm.
Fig. 5
Existe solapamiento entre los hallazgos de imagen del AAH,
AIS y MIA.
Adenocarcinoma invasivo
La presentación habitual es como un nódulo sólido,
pero también pueden presentarse como parcialmente sólido y ocasionalmente como nódulo en vidrio deslustrado.
También puede aparecer como una opacidad en vidrio deslustrado de distribución lobar.
La presencia lucencias quísticas y apariencia en burbujas se correlaciona con tumores bien diferenciado y de crecimiento lento.
Por otra parte la presencia de espiculaciones groseras (≥ 2 mm) se asocia a metástasis linfáticas,
invasión vascular y menor supervivencia.
Los adenocarcinomas que se presentan como un nódulo parcialmente sólido en el que el predomina en vidrio deslustrado suelen tener mejor pronóstico.
El broncograma aéreo intratumoral normalmente indica tumor bien diferenciado.
Histológicamente,
el componente en vidrio esmerilado se corresponde con el crecimiento lepídico mientras que el componente sólido se corresponde con patrón invasivo.
Fig. 6 Fig. 7
La apariencia del adenocarcinoma invasivo mucinoso en estudios de imagen es sólida o predominantemente sólida,
presentándose con frecuencia como múltiples nódulos o consolidaciones del espacio aéreo que pueden presentar distribución lobar o multilobar.
La ocupación intraalveolar por moco en el CT se ve como una consolidación homogénea de atenuación partes blandas,
normalmente más baja que la del músculo.
Después de la administración de contraste intravenoso pueden verse vasos atravesándola (signo del angiograma).
Fig. 8 Fig. 9
Valores estándar de captación (SUVs) de fluorodesoxiglucosa elevados en el estudio de PET se correlacionan con proliferación celular y agresividad del cáncer primario.
Los valores de SUV en el adenocarcinoma tienden a ser más bajos en comparación con otros tipos histológicos de cáncer pulmonar.
No existen diferencias significativas en los valores de SUV entre los Adenocarcinomas mucinosos y los no mucinosos.