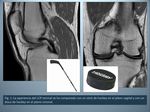
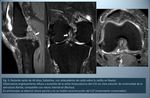
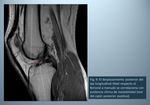
El LCP normal es una banda fibrosa de orientación oblicua que transcurre desde la vertiente lateral del cóndilo femoral interno hasta su inserción distal en el margen posterior de la tibia,
aproximadamente 1 cm por debajo de la superficie articular (1).
Es más grueso y fuerte que el LCA,
y su papel en la estabilidad de la rodilla es mayor (8).
Su apariencia normal en RM es de una estructura fibrilar bien delimitada de baja intensidad de señal en todas las secuencias en el intercóndilo posterior.
Se le ha comparado con un stick de hockey en los planos sagitales y con un disco de hockey en los planos coronales (Fig.
1) (2).
Los ligamentos menisco-femorales de Humphry y Wrisberg transcurren adyacentes al LCP desde el cóndilo medial femoral al cuerno posterior del menisco externo,
anterior y posterior al LCP respectivamente.
Los MECANISMOS DE PRODUCCIÓN más frecuentes de las lesiones del LCP son:
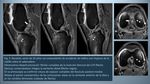
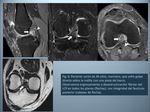
- Desplazamiento posterior forzado de la tibia con la rodilla flexionada: este mecanismo es frecuente en accidentes de tráfico,
al chocar la rodilla con el salpicadero (la llamada “lesión del salpicadero”),
o en caídas sobre la rodilla flexionada.
La tibia es empujada posteriormente,
chocando su margen anterior con el fémur,
frecuentemente en el cóndilo lateral; de ahí la asociación con focos contusivos o fracturas en estas localizaciones (Fig.
2).
También se pueden asociar desgarros capsulares posteriores.
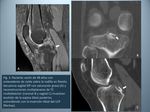
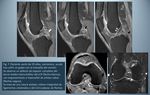
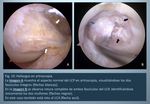
- Hiperextensión: puede producir arrancamiento de la inserción tibial del LCP,
con o sin avulsión ósea de la espina tibial posterior (Fig.
3).
En este caso las contusiones óseas muestran una distribución en espejo (“kissing fractures”),
localizándose en el margen anterior de la tibia anterior y de los cóndilos femorales.
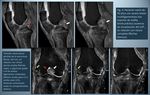
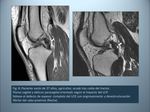
- Torsión / rotación,
en asociación con fuerzas de aducción o abducción (luxación de rodilla): en este caso se suelen producir lesiones multiligamentarias,
con afectación de los ligamentos colaterales y de ambos ligamentos cruzados (Fig.
4).
CLASIFICACIÓN:
Las roturas del LCP se clasifican en función de su extensión en intersticiales,
parciales o completas.
- Las roturas intersticiales o intrasustancia se corresponden con un esguince grado I,
con desgarro intraligamentoso sin solución de continuidad de la superficie del ligamento.
No suelen asociarse a inestabilidad.
- Las roturas parciales (esguince grado II) suponen una rotura de algunas fibras con integridad de otras.
En este caso el grado de inestabilidad es variable en función de la extensión y de la competencia del resto de estructuras ligamentosas.
- Las roturas completas o grado III se traducen en un defecto de espesor completo de todo el ligamento,
con o sin avulsión ósea.
Al igual que con el LCA,
en función del tiempo de evolución puede observarse horizontalización de los cabos.
HALLAZGOS EN RM:
El primer signo de rotura del LCP en RM es el engrosamiento difuso del trayecto ligamentoso en el plano sagital,
midiendo 7 mm o más de espesor (3).
En las roturas intersticiales se aprecia además aumento de la señal intrasustancia,
sin clara solución de continuidad de las fibras (Fig.
5).
En las roturas parciales se observa pérdida de la estructura fibrilar,
que aparece heterogénea,
con focos de alta intensidad de señal en su interior,
manteniéndose conservadas algunos trayectos fibrilares (Fig.
6).
En las roturas completas podemos ver desde un defecto focal que abarca todo el espesor ligamentoso (Figs.
7 y 8),
hasta la ausencia completa de visualización del LCP; su teórica localización se encuentra ocupada por una masa amorfa de alta intensidad de señal en secuencias potenciadas en T2 y DP.
Se puede asociar desplazamiento posterior del eje longitudinal tibial respecto al femoral,
hallazgo que a menudo se correlaciona con evidencia clínica de inestabilidad,
con test del cajón posterior positivo (Fig.
9).
El tercio medio se visualiza mejor en los planos sagitales,
mientras que las porciones horizontal y vertical se estudian bien en los planos coronales y axiales; por lo tanto debemos seguir el trayecto ligamentoso en todos los planos para asegurarnos de identificar el defecto.
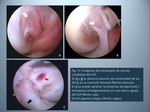
Durante la CIRUGÍA ARTROSCÓPICA la visualización del LCP puede resultar dificultosa mediante el habitual abordaje anterior,
ya que su inserción inferior se encuentra cubierta por el LCA.
Con abordaje posterior,
no obstante,
se pueden identificar claramente los dos fascículos (antero-lateral y postero-medial) (Figs.
10 y 11).
En las roturas parciales a menudo es preciso ayudarse de la exploración física,
realizando el test del cajón posterior intraoperatorio,
para comprobar la existencia de inestabilidad que confirme la rotura del LCP.
El TRATAMIENTO de las roturas del LCP depende del grado y de la presencia o no de otras lesiones ligamentosas asociadas.
Clásicamente se ha propuesto el tratamiento conservador para las lesiones aisladas (8),
aún vigente para muchas lesiones parciales,
pero cada vez son más frecuentes las ligamentoplastias aisladas del LCP (ver nuestro póster Valoración por imagen de la reconstrucción del LCP: apariencia postquirúrgica normal y complicaciones.
A.
Alcalá-Galiano Rubio,
M.
Baeva Trunina,
F.
Buendía Gómez,
M.
J.
Argüeso Chamorro).