1.
CARACTERÍSTICAS GENERALES
INTRODUCCIÓN
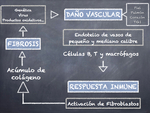
La esclerodermia es una enfermedad crónica del tejido conectivo,
caracterizada por proliferación excesiva de colágeno,
daño vascular e inflamación.
Se manifiesta con fibrosis cutánea y de órganos internos,
principalmente del pulmón y el tubo digestivo.
La causa es desconocida,
se cree que existen factores genéticos y ambientales que influyen en una respuesta inmune anómala (Fig. 1).
Tiene predilección por el sexo femenino (3:1) y su incidencia es mayor entre la tercera y la quinta décadas.
Casi todos los pacientes tienen afectación cutánea.
En aproximadamente el 80% la enfermedad se limita a la piel.
Es típico el comienzo insidioso y la presencia de lesiones cutáneas en cara y extremidades.
En el 20% restante la enfermedad es sistémica,
con lesiones cutáneas más graves y rápidamente progresivas,
así como afectación extracutánea: pulmonar,
cardiaca y gastrointestinal,
principalmente.
La afectación pulmonar,
en sus dos vertientes,
enfermedad pulmonar intersticial (EPI) e hipertensión pulmonar (HP), constituye la manifestación cardio-pulmonar más frecuente y ensombrece el pronóstico,
ya que representa la mayor causa de morbi-mortalidad en estos pacientes.
MANIFESTACIONES TORÁCICAS
A.
ENFERMEDAD PULMONAR INTERSTICIAL (EPI)
Se presenta en más de 2/3 de los casos de esclerodermia sistémica.
Los pacientes con esclerodermia que desarrollan EPI presentan síntomas graves debidos a disfunción pulmonar restrictiva y reducción de la capacidad de difusión.
Permanecen asintomáticos durante largo tiempo,
por lo que los métodos de imagen y las pruebas de función pulmonar cobran importancia.
La EPI conduce a fibrosis pulmonar y constituye la primera causa de muerte.
La tasa de mortalidad por EPI asociada a esclerodermia es del 40% a los 10 años.
La supervivencia es inversamente proporcional a la severidad de la enfermedad restrictiva pulmonar.
La mayor parte de la función pulmonar (medida mediante CVF,
capacidad vital forzada) se pierde en los primeros años,
por lo que es necesario identificar a los pacientes de alto riesgo de progresión para empezar el tratamiento cuanto antes.
El objetivo es estabilizar la fibrosis en los pacientes en los que la enfermedad está progresando y evitar tratamientos innecesarios en aquellos pacientes en los que la enfermedad está estable.
La clínica consiste en disnea,
tos no productiva,
dolor torácico atípico y fatiga.
El reto clínico es determinar la causa de estos síntomas tan inespecíficos,
que pueden deberse a EPI,
HP,
o neumonía,
bronquiectasias,
hemorragia alveolar,
neumonía criptogenética...
o bien a causas extrapulmonares,
como artralgias,
anemia,
obesidad,
enfermedad cardiovascular...
De hecho,
la prevalencia de síntomas respiratorios es similar en pacientes con y sin EPI.
En la auscultación se podrán oir crepitantes basales en “velcro”,
que también pueden estar presentes en insuficiencia cardiaca o neumonía.
Las pruebas de función pulmonar (PFR) juegan un papel importante en la investigación de la disnea.
La DLco (capacidad de difusión de monóxido de carbono) es un marcador precoz de la EPI y se correlaciona con su grado de severidad.
La enfermedad fibrótica condiciona cambios restrictivos en el pulmón,
con reducción de los volúmenes respiratorios.
B.
OTRAS MANIFESTACIONES
- HIPERTENSIÓN PULMONAR Y CORAZÓN
La hipertensión pulmonar (HP) se define como presión mayor de 25 mm Hg en la arteria pulmonar (en reposo).
Es una complicación tardía de la enfermedad,
se desarrolla hasta en un 40% de los pacientes y es la segunda causa de mortalidad.
Es indistinguible de la hipertensión pulmonar primaria.
La ecocardiografía se utiliza como la técnica preliminar en el despistaje de la hipertensión pulmonar,
siendo el patrón oro la cateterización cardiaca derecha.
La afectación cardiaca incluye,
además de la disfunción ventricular derecha secundaria a HP,
fibrosis miocárdica y enfermedad pericárdica.
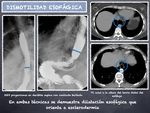
- DILATACIÓN ESOFÁGICA
La dismotilidad esofágica se presenta en la mayoría de los pacientes y puede dar lugar a neumonía aspirativa y bronquiolitis.
La dilatación del esófago distal representa un hallazgo orientativo en las pruebas de imagen cuando no existe un diagnóstico de sospecha de esclerodermia (Fig. 2).
2. HALLAZGOS RADIOLÓGICOS
Los objetivos principales de los métodos de imagen en la EPI asociada a esclerodermia son:
- detección de enfermedad pulmonar en fases iniciales
- valoración de la extensión
- identificación del estadío de la enfermedad ¿fibrosis?
- selección de los pacientes que probablemente responderán al tratamiento
- evaluación de la respuesta terapéutica
- factores pronósticos
- valoración de HP,
afectación cardiaca y alteraciones esofágicas
La presencia de afectación pulmonar en la TCAR no siempre indica repercusión clínica importante,
por lo que debe ir estrechamente unido a las pruebas de función respiratoria.
Se ha de tener en cuenta que una espirometría normal,
no descarta la presencia de EPI incipiente,
que sí será visible en la TCAR.
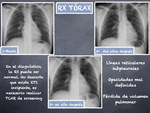
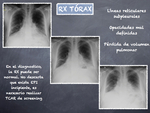
La radiografía simple de tórax (Rx tórax) es poco sensible en la detección de afectación intersticial en pacientes con esclerodermia.
En sujetos asintomáticos o con síntomas respiratorios leves la Rx tórax muchas veces es normal.
En hasta 2/3 de los pacientes sintomáticos se aprecian alteraciones radiológicas,
pero solo en un 25-44% se identifican datos de fibrosis pulmonar.
Los hallazgos más frecuentes en la Rx tórax son (Fig. 3) y (Fig. 4):
- Disminución de volumen pulmonar
- Aumento de densidad en vidrio deslustrado
- Engrosamiento intersticial reticular de predominio basal
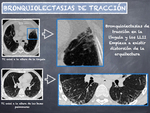
En la enfermedad avanzada puede detectarse panalización y bronquiectasias de tracción.
Sin embargo,
algunos pacientes con fibrosis muestran alteraciones radiológicas sutiles.
La TCAR es mucho más sensible (90-100%) para detectar y caracterizar las lesiones pulmonares y,
además,
presenta una mejor correlación con los datos de función pulmonar.
Se supone erróneamente que la gravedad de las lesiones pulmonares se correlaciona con la existencia de afectación cutánea difusa.
Es un método no invasivo y reproducible.
Está indicado su uso como método de despistaje debido al mal pronóstico de la EPI y al hecho de que los pacientes están asintomáticos en los inicios de la enfermedad pulmonar,
muchas veces con ausencia de alteraciones en la radiología convencional.
La TCAR detecta lesiones en más del 96% de los pacientes con PFR alteradas.
En más de la mitad de los pacientes se observan signos de fibrosis.
En TCAR los hallazgos más frecuentes de la EPI asociada a esclerodermia son:
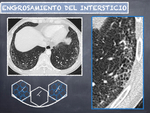
- Opacidades en vidrio deslustrado: se definen como un aumento de la atenuación pulmonar preservando la visualización de las estructuras bronco-vasculares (Fig. 5)
- Reticulación por engrosamiento del intersticio (de predominio intralobulillar): se define como un entramado de innumerables líneas finas que pueden confluir (Fig. 6)
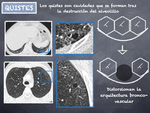
- Áreas aisladas de cavidades de apariencia pseudo-quística por destrucción lobulillar (Fig. 7)
Las lesiones son generalmente bilaterales y simétricas,
de distribución subpleural y basal.
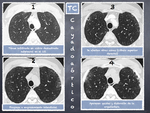
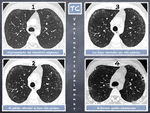
En las figuras 8,
9 y 10 se muestran los hallazgos por TCAR de la evolución radiológica de la EPI en tres niveles pulmonares (vértices,
campos medios y bases) existiendo un intervalo de aproximadamente un año entre los 4 estudios ( Fig. 8,
Fig. 9, Fig. 10).
A medida que la enfermedad progresa,
estas zonas de aumento de densidad son reemplazadas por panalización o micropanalización y bronquiectasias de tracción que distorsionan la arquitectura parenquimatosa (Fig. 11).
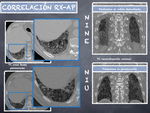
CORRELACIÓN RADIO-PATOLÓGICA
Al contrario que en pacientes con enfermedad intersticial idiopática (FPI),
la enfermedad intersticial asociada a esclerodermia corresponde histológicamente con NINE (neumonía intersticial no específica),
siendo menos frecuente el patrón de NIU (neumonía intersticial usual).
Esto explica el mejor pronóstico que tienen estos pacientes frente a la versión idiopática.
Radiológicamente,
la representación de la diferencia de estos patrones histológicos,
consiste en un predominio del vidrio deslustrado en la NINE,
frente a un predominio de la panalización en la NIU (Fig. 12).
Estudios recientes han demostrado que la presencia de vidrio deslustrado no es indicativa de “alveolitis inflamatoria activa” reversible,
tal y como se había creído,
sino que denota fibrosis pulmonar microscópica que está por debajo de la resolución de la TCAR,
no siendo reversible con el tratamiento.
Por imagen no es distinguible del infiltrado inflamatorio.
Se ha comprobado que corresponde con fibrosis en muestras de biopsia,
por la pobre correlación de vidrio deslustrado y BAL indicativo de fibrosis,
y por la evidencia de progresión a fibrosis en lugar de mejoría con el tratamiento,
en estudios consecutivos de TCAR.
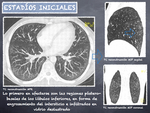
En fases iniciales se afectan las regiones yuxtapleurales póstero-basales (Fig. 13).
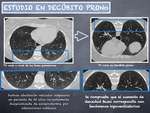
Si en el estudio en decúbito supino existen dudas sobre la presencia de reticulación subpleural posterior,
se puede realizar TC en prono para evitar las finas atelectasias por hipoventilación que pueden inducirnos a error (Fig. 14).
VALOR PRONÓSTICO Y APORTACIÓN DE LA TCAR AL MANEJO DE LOS PACIENTES
Se han establecido criterios para definir la gravedad y la extensión de la enfermedad intesticial,
que se basan en:
- distribución de las lesiones
- proporción de reticulación / vidrio deslustrado
- presencia de signos de fibrosis en distintos niveles
Estos criterios pueden evaluarse de forma visual o mediante un esquema de cuantificación por ordenador.
La manera digital de cuantificar el parénquima afectado se basaría en la densidad y el número de pixeles afectado.
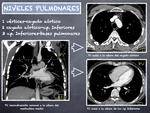
El método visual,
más práctico y realista en la rutina diaria,
divide el pulmón en 3 zonas (Fig. 15):
1- Vértices pulmonares-arco aórtico
2- Arco aórtico-venas pulmonares inferiores
3- Venas pulmonares inferiores- bases pulmonares
Y la extensión se puntúa de 0 a 4:
0 ausente
1 0-25%
2 25-50%
3 50-75%
4 75-100%
Aunque se ha querido simplificar estableciendo como límite el 20% del parénquima afectado.
Ausente
Menos del 20%
Más del 20% (“extensa”)
De esta forma,
se ha tratado de unificar criterios radiológicos para poder incluir los hallazgos de TCAR como factor pronóstico,
llegando a la conclusión de que si existe más de un 20% de volumen pulmonar afectado,
la función pulmonar empeorará con mayor rapidez y existe mayor mortalidad que en aquellos pacientes en los que el volumen pulmonar afectado es < 20%.
Así,
se ha establecido un sistema en el que la TCAR y las PFR están integradas, lo que permite clasificar los pacientes en alto o bajo riesgo de progresión y seleccionar aquellos que precisan tratamiento.
Por tanto,
la TCAR IDENTIFICA la presencia de la enfermedad,
determina su EXTENSIÓN y valora en qué ESTADÍO se encuentra,
y junto a las PFR,
clasifica la GRAVEDAD y SELECCIONA A LOS PACIENTES que deben ser tratados.
La ausencia de EPI en la TCAR de inicio es un excelente factor pronóstico positivo.
Para la reevaluación,
se ha sugerido la terminología “estable”,
“mejoría” o “progresión”,
siendo uno de los criterios propuestos en la bibliografía el hecho de que la afectación supere el 50% del volumen pulmonar.
3. OPCIONES TERAPÉUTICAS
Hasta hace relativamente poco tiempo las posibilidades terapéuticas en la esclerodermia eran escasas.
Sin embargo,
en los últimos años se han introducido diversas líneas de terapia.
Al encontrarnos ante una enfermedad heterogénea de curso impredecible,
el tratamiento ideal debe individualizarse en cada paciente,
e ir dirigido a los componentes vascular,
inflamatorio y fibrótico del proceso.
El tratamiento de la EPI asociada a esclerodermia es limitado,
y se basa en el uso de inmunosupresores,
en particular ciclofosfamida. Este fármaco permite estabilizar las pruebas de función pulmonar y las alteraciones de la TCAR.
En ocasiones se asocian corticoides a dosis bajas.
La gravedad de los efectos secundarios hace que el tratamiento inmunosupresor no se establezca de forma empírica,
sino con datos objetivos de enfermedad en progresión proporcionados por la TCAR y las pruebas de función respiratoria.
Las medidas sintomáticas,
como oxigenoterapia y rehabilitación respiratoria,
así como el tratamiento del reflujo gastroesofágico también son importantes en el manejo de estos pacientes.
En la fibrosis grave se puede plantear el transplante pulmonar.
En el tratamiento de la HP las estrategias terapéuticas son más variadas,
e incluyen: terapia general con anticoagulantes,
oxígeno suplementario y diuréticos,
terapia vasomoduladora (prostaciclinas,
antagonistas de receptores de endotelina,
inhibidores de fosfodiesterasa) y transplante pulmonar.