Revisar las principales características radiológicas y anatomopatológicas de tumores rabdoides teratoides atípicos (AT-RT) en pacientes pediátricos.
Definición:
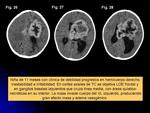
El AT-RT es una neoplasia altamente agresiva y poco frecuente,
de origen embrionario,
que constituye el 2-3% de los tumores primarios del SNC y cuyo pronóstico es infausto.
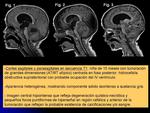
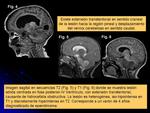
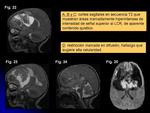
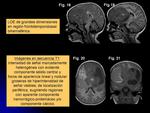
En fosa posterior se localizan 2/3 (cerebelo) (Figs.
1-4),
seguidos por los del compartimento supratentorial (III ventrículo,
pineal y lóbulos frontales) (Figs.
26-28).
Generalmente la población afectada presenta una edad inferior a los 2 años (edad media al diagnóstico 17 meses),
aunque puede aparecer en niños mayores.
Existe una leve predominancia por el sexo masculino (ratio V/M 1´6:1).
Las características morfológicas son similares al meduloblastoma y PNET (tumor neuroectodérmico primitivo); también puede resultar muy parecido al carcinoma de plexos coroideos y gliomas de alto grado (ependimoma/ependimoblastoma).
Anatomía patológica:
Los AT-RT se caracterizan por mostrar un perfil citomorfológico muy complejo y todavía no bien conocido.
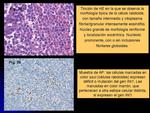
Suele estar presente una población distintiva de células rabdoides (Fig.
38)(que pueden ser prominentes,
pero no siempre dominantes),
descritas por primera vez asociadas con la neoplasia única pediátrica del riñón denominada tumor rabdoide de la infancia; de hecho,
hasta en un 13´5% se ha descrito la presencia simultánea de ambas neoplasias.
Posteriormente,
el término que denomina el fenotipo rabdoide se ha usado para describir estas neoplasias de comportamiento agresivo y características morfológicas determinadas,
renales y/o extrarrenales.
En el estudio molecular se ha demostrado una deleción parcial o completa del cromosoma 22q11.2 (tanto en tumores renales como extrarrenales,
sugiriendo un origen común),
que se traduce en una mutación en el gen INI1 (que parece ser responsable de la lesión),
cuya función es todavía desconocida (Fig.
39); se plantea su función como gen supresor de tumores,
afectando a la transcripción de determinados genes celulares.
El 100% de estos tumores presentan hipercelularidad (Figs.
9 y 25),
con numerosos cuerpos apoptóticos,
abundantes mitosis y áreas de necrosis (Figs.
7 y 8,
10-12).
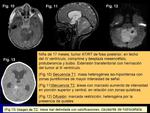
En el 50% se describen calcificaciones distróficas prominentes (Figs.
16 y 17).
Algunos pueden contener componentes mesenquimal y/o epitelial.
Clínica:
Los síntomas de presentación pueden ser inespecíficos,
debutando como cefaleas recurrentes,
papiledema/macrocefalia,
irritabilidad,
fracasos en el desarrollo,
náuseas/emesis,
convulsiones (en el caso de los tumores supratentoriales) y déficit/debilidad motora progresiva (infratentoriales).
En otras ocasiones,
los síntomas determinan la localización específica del tumor,
de tal modo que los tumores de fosa craneal posterior son causa de ataxia y dificultad en la coordinación; los localizados en tronco cerebral pueden producir parálisis facial,
dificultad en la deglución y otras neuropatías craneales; alteraciones endocrinas en las lesiones quiasmáticas hipotalámicas,
y los tumores que se desarrollan en la región supraselar ventricular suelen ser causa de síndrome diencefálico,
debilidad,
paresias e hiperactividad.
Características radiológicas:
En el estudio de imagen la RMN constituye con frecuencia la modalidad de diagnóstico inicial.
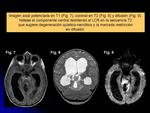
Las características radiológicas son altamente variables,
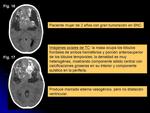
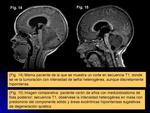
describiéndose en algunas ocasiones como masas parcialmente hemorrágicas/quísticas (Figs.
18-25) y otras predominantemente sólidas (Figs.
10-14).
Son tumores generalmente grandes (bulky mass) (Figs.
18-25) y muestran marcado realce tras la administración de contraste,
definiendo frecuentes y grandes áreas de necrosis.
Diagnóstico diferencial:
Debido al perfil citomorfológico tan complejo y a las características radiológicas extremadamente variables,
los AT/RT con frecuencia son mal clasificados (el 70% muestra áreas indistinguibles del PNET clásico,
células neuronales primitivas,
tejido mesenquimal y epitelial).
Se debe plantear el diagnóstico de AT-RT según la localización anatómica y edad del paciente.
La presencia de células rabdoides y el análisis molecular del gen INI1 son útiles en la confirmación diagnóstica.
El diagnóstico diferencial se debe establecer fundamentalmente con:
- Meduloblastoma (MB) (Fig.
15): tumor embrionario primitivo maligno del SNC más frecuente en la infancia.
Representa aproximadamente un 20% de los tumores primarios del SNC en pacientes < 19 años.
Localización infratentorial (100%),
predominancia por el sexo masculino.
Se trata de un tumor con componente predominantemente sólido (92%),
en pocas ocasiones muestra áreas de hemorragia (6%).
Debido a su localización,
hasta el 89% es causante de hidrocefalia.
- PNET (Figs.
29-31): tumor de origen embrionario del SNC originado de la matriz germinal del tubo neural primitivo.
Constituyen el 5% de los primarios del SNC; el 80% se diagnostican antes de los 10 años y el 25% antes de los 2 años.
Presentan un rápido crecimiento y son pobremente diferenciados.
Enla TC se describen como masas hemisféricas bien definidas,
normalmente con calcificaciones y áreas de necrosis.
Puede haber hemorragia intratumoral.
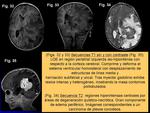
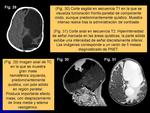
- Carcinoma de plexos coroideos (Figs.
32-35): tumor maligno de los plexos coroideos caracterizado por una intensa celularidad,
mitosis,
pleomorfismo nuclear y áreas de necrosis focal.
Presenta invasión del tejido neural,
con extensión extraventricular en el parénquima cerebral.
En imagen,
masa heterogénea con áreas de necrosis.
Asociado al S.
de Li-Fraumeni.
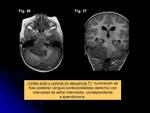
- Ependimoma (Figs.
5-6,
36-37): tumor neuroepitelial,
derivado de las células gliales primitivas.
Los tumores de estirpe glial suponen casi el 75% de los tumores primarios del SNC.
Pueden ser indolentes/de bajo grado,
hasta tumores altamente agresivos con pronóstico extremadamente pobre.
En pacientes menores de 3 años,
se localizan principalmente en fosa posterior/IV ventrículo.