El trasplante pulmonar en adultos se ha convertido en una técnica establecida para el tratamiento de enfermedades pulmonares en estadios finales.
La supervivencia en los pacientes trasplantados se ha incrementado gracias a los avances en las técnicas quirúrgicas,
conservación de los órganos donados,
terapia inmunosupresora y la precoz identificación de las complicaciones.
Los pacientes que se han sometido a un trasplante pulmonar pueden presentar complicaciones,
y éstas están relacionadas básicamente con la técnica quirúrgica y con la terapia inmunosupresora.
Las complicaciones generalmente son clasificadas de acuerdo al periodo de tiempo en el que ocurren desde el trasplante.
Existen dos tipos de complicaciones; precoces y tardías. También se pueden clasificar éstas en cuatro grupos,
según exista afectación vascular,
de la vía aérea,
pleural o parenquimatosa.
Complicaciones precoces: de la vía aérea (dehiscencia bronquial),
vascular,
pleural (derrame pleural,
hemotórax,
empiema o neumotórax) y complicaciones parenquimatosas (rechazo,
edema de reperfusión o infecciones)
Complicaciones tardías: de la vía aérea (estenosis bronquial),
vasculares (embolismo pulmonar),
pleurales y complicaciones parenquimatosas (infecciones,
síndrome linfoproliferativo postrasplante,
rechazo crónico,
fibrosis de los lóbulos superiores o carcinoma broncogénico)
Complicaciones de la anastomosis bronquial.
Las complicaciones anastomóticas de la vía aérea incluyen; estenosis,
degeneración tisular,
infecciones y dehiscencia.
La prevalencia de estas complicaciones es del 5-15%.
Las complicaciones de la vía aérea pueden ser debidas a muchas causas,
como la isquemia del bronquio trasplantado secundario a la interrupción de la circulación del bronquio nativo,
bajo gasto cardiaco,
edema de reperfusión,
rechazo agudo y lesión de la mucosa que puede ser consecuencia de una ventilación con presión positiva prolongada.
La isquemia es el factor más importante en la viabilidad de la vía aérea.
(1)
La dehiscencia de la anastomosis bronquial normalmente ocurre en el primer mes postrasplante,
se trata de una complicación precoz.
Los hallazgos en la TC son la presencia de un defecto en la pared bronquial,
estrechamiento bronquial progresivo,
irregularidad parietal en el bronquio o aire extraluminal.
(10)
Signos indirectos incluyen el neumotórax,
neumomediastino (persistentes o de nueva aparición) y pérdida de volumen del pulmón ipsilateral.
Si existe sospecha clínica y los hallazgos en las pruebas radiológicas son negativos se debe realizar una broncoscopia para identificar la necrosis de la mucosa,
que es el signo más precoz de la dehiscencia.

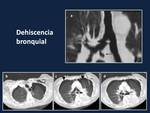
Fig. 1: a) Dehiscencia bronquial. Reconstrucción coronal-oblicua del bronquio principal derecho que muestra un defecto focal a nivel de la anastomosis asi como aire extraluminal (flecha).
b, c y d) Dehiscencia bronquial en una mujer de 58 años a la que se le realizó trasplante pulmonar bilateral. La paciente presentó neumotórax bilaterales persistentes (cabeza de flecha) a pesar de los drenajes torácicos bilaterales. Aire extraluminal mediastínico (flechas curvas) próximas al esófago(flecha ancha).
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications
La estenosis bronquial ocurre en el tercer mes postrasplante.
La estenosis bronquial puede deberse a múltiples causas entre las que se incluye la isquemia después de la división de la arteria bronquial,
complicaciones de la técnica quirúrgica y diferencias en el tamaño entre donante y receptor.
La broncoscopia es muy útil para su diagnóstico,
pero solo aporta información intraluminal.
La TC nos permite saber la extensión y el grado de estenosis,
además es muy valiosa para la planificación del tratamiento.
La estenosis bronquial puede ser tratada con dilatación broncoscópica,
desbridamiento laser o mediante la colocación de endoprótesis.
(1)

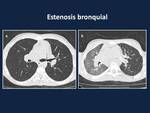
Fig. 2: Estenosis bronquial en un niño de 13 años que fue trasplantado hace 5 semanas. a)Imagen de TC en inspiración que muestra la estenosis focal en la anastomosis bronquial izquierda (flecha).b)Imagen de TC en espiración que muestra signos de atrapamiento aéreo en todo el pulmón izquierdo secundario a la estenosis bronquial.
References: Hospital Universitario Reina Sofía, Córdoba.What does a radiologist must know about lung transplantation complications

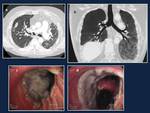
Fig. 3: Estenosis bronquial en un hombre de 52 años en el día +18 postrasplante. Imágenes axiales de TC (a) y reconstrucción coronal MinIP (b) que muestra una estenosis focal a nivel de la anastomosis bronquial derecha. La broncoscopia (c) muestra ocupación de la luz bronquial por material necrótico que causa la estenosis. Este material necrótico fue retirado, aumentado el diámetro de la luz bronquial (d).
References: Hospital Universitario Reina Sofía, Córdoba.What does a radiologist must know about lung transplantation complications

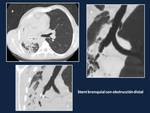
Fig. 4: Estenosis bronquial derecha tratada mediante la implantación de un stent. Imagen axial TC (a), coronal oblicuo (b) y reconstrucción coronal oblicua MinIP del bronquio principal derecho muestran la obstrucción distal del stent (flecha)
References: Hospital Universitario Reina Sofía, Córdoba.What does a radiologist must know about lung transplantation complications

Fig. 5: Broncospia del paciente anterior a) y b), muestran la porción proximal del stent sin stenosis (flecha) y estenosis de la porción distal (cabeza de flecha blanca).
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications
Complicaciones vasculares.
Las complicaciones de la anastomosis vascular son relativamente raras pero tienen una alta mortalidad.
La desproporción de tamaño entre donante y receptor,
la técnica quirúrgica y la trombosis de la arteria pulmonar se han descrito como posibles causas.
El riesgo de infarto por embolismo pulmonar o estenosis de la anastomosis vascular es mayor en el postoperatorio inmediato porque el pulmón trasplantado no presenta un aporte vascular alternativo debido a la falta de circulación bronquial y el estado de hipercoagulabilidad postrasplante.
Los hallazgos radiográficos incluyen atenuación vascular localizada e hiperlucencia del parenquima,
consolidación periférica,
derrame pleural y dilatación de arterias pulmonares.
Los hallazgos vasculares del embolismo pulmonar agudo incluyen defectos de repleción de las arterias centrales,
dilatación arterial localizada y oclusión arterial brusca.
(2)
Complicaciones pleurales.
El derrame pleural es común después del trasplante pulmonar,
éste es secundario a la falta de aclaramiento linfático y al aumento de la permeabilidad capilar.
El derrame suele resolverse en dos semanas.
Un derrame pleural persistente o de nueva aparición sugiere complicación,
como puede ser el empiema,
rechazo agudo o síndrome linfoproliferativo.
(5)
Otras complicaciones pleurales incluyen el neumotórax uni o bilateral,
empiema,
hemotórax y lesión del nervio frénico.

Fig. 6: Hemotórax en un paciente de 32 años en el día +2 tras trasplante bipulmonar. La raidografía de tórax del del primer día postrasplante a) y del tercer día tras el trasplante b) sin anomalía significativas. Pocas horas más tarde (todavía en el día +3), el paciente presentó inestabilidad hemodinámica y sangrado a través del drenaje de toracostomía izquierdo. La radiografía de tórax en ese momento c) mostraba una colección pleural izquierda (flecha).
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications
El neumotórax es la complicación pleural más frecuente,
suele resolver en pocos días con un drenaje de toracostomía.
Un neumotórax persistente a pesar del drenaje es sugestivo de dehiscencia bronquial.
(9)
Complicaciones parenquimatosas.
Las complicaciones parenquimatosas precoces son el edema de reperfusión,
rechazo agudo y algunas infecciones.
- Edema de reperfusion (Lesion isquémica de reperfusión)
Se trata de un edema pulmonar no cardiogénico que ocurre en el 95% de los pacientes trasplantados,
normalmente en las primeras 24 horas postrasplante.
Tiene un pico de severidad en el 4-5º día postcirugía y normalmente mejora al 10º día.
(1)
El edema de reperfusión tiene una patogénesis multifactorial; la isquemia del pulmón donante y la reperfusión posterior produce una mayor permeabilidad microvascular en las primeras 24 horas.
La interrupción linfática,
la denervación pulmonar y la disminución de la producción de surfactante son otras las causas del edema de reperfusión.
Las manifestación clínicas son mínimas.
Los hallazgos radiográficos y TC son opacidades heterogeneas de localización fundamentalmente perihiliar y en las bases pulmonares.
(2)

Fig. 7: Edema de reperfusion en una mujer de 33 años tras trasplantarle el pulmón derecho. La radiografía de tórax en el día +1 postrasplante (a). La radiografía de tórax en el día 4 tras el trasplante (b) muestra una consolidación basal que va empeorando, en el día +8(c). En el día +13, la consolidación se resolvió (d).
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications
El rechazo agudo ocurre en los primeros 7-10 días pero puede ocurrir en las primeras 48 horas postrasplante.
La mayoría de los pacientes trasplantados presenta 2-3 episodios de rechazo en los primeros 3 meses.
Episodios repetidos de rechazo agudo son considerados factores predisponentes para el rechazo crónico.
(3)
Hipoxemia,
fiebre,
disminución de la tolerancia al ejercico y el aumento de la fatiga son sugestivos de rechazo.
(4)
Las anomalías radiográficas que se pueden observar en el rechazo incluye líneas septales,
aumento o nueva aparición de derrame pleural sin signos de cardiomegalia y opacicidades de distribución basal.

Fig. 8: Rechazo agudo en un hombre de 32 años 9 días tras trasplante bipulmonar. La radiografía de tórax en el día 1(a) sin anomalías significativas. La radiografía de tórax en el día 9 (b) muestra consolidaciones bilaterales, perihiliares y basales. La biopsia transbronquial reveló que se trataba de un rechazo agudo.
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications
Se ha demostrado que la TC de alta resolución presenta un 65% de sensibiliad y 85% de especificidad para el diagnóstico.
Los hallazgos en la TC incluye patrón en vidrio deslustrado (generalmente en los lóbulos inferiores),
engrosamiento septal interlobular y derrame pleural de nueva aparición.
(6)
Si se observa una rápida mejoría tras la administración de corticoesteroides intravenosos (se administran durante tres días seguidos),
se confirmará el diagnóstico radiológico de rechazo agudo.

Fig. 9: Rechazo agudo en una mujer de 18 años en el día +15 de un trasplante bipulmonar. La paciente presentaba disnea, tos y malestar. Imagen axial TC (a y b) muestran consolidaciones bilaterales, perihiliares y basales asi como derrame pleural derecho. Imagen axial TC, 16 días tras tratamiento esteroideo (c y d) muestran una mejoria significativa de las consolidaciones.
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications

Fig. 10: Rechazo agudo 9 días tras trasplante bilateral de pulmón. El paciente presentó disnea, fiebre y tos. Imagenes axiales TC (a,b y c) muestran consolidaciones bilaterales y parcheadas asi como patrón en vidrio deslustrado. Se diagnostico de rechazo agudo mediante biopsia transbronquial. Imágenes axilaes TC (d,e, y f) tras tratamiento esteroideo y aumento de la terapia inmunosupresora muestran una mejoría significacitva de las consolidaciones.
References: Hospiatal Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications
La infecciones pulmonares son una de las principales causas de morbi-mortalidad en los pacientes trasplantados.
Las infecciones pueden ocurrir en cualquier momento tras el trasplante.
Los factores que incrementa la suceptibilidad para la infección son la inmunosupresión,
disminución del aclaramieto mucociliar,
ausencia del reflejo tusígeno,
ruptura del drenaje linfático y la comunicación del pulmón donado con la atmósfera.
(1)
Las infecciones precoces (hasta el primer mes postrasplante) suelen ser bacterianas y fúngicas.
Las infecciones que ocurren después del primer mes,
normalmente son debidas a virus,
generalmente CMV y menos frecuentemente a pneumocystis,
bacterias u hongos.
La infección bacteriana es la principal causa de infección en el pulmón trasplantado,
especialmente las bacterias Gram negativas como la Pseudomona aeruginosa y la Klebsiella.
Los hallazgos que podemos encontrar en la radiografía de tórax y la TC incluye atelectasias,
opacidades peribronquiales,
consolidaciones segmentarias o lobares,
patrón en árbol en brote,
engrosamiento septal interlobular y derrame pleural.
(2)

Fig. 11: Neumonía bacteriana.Imágenes axiales de TC (a,b y c) Paciente trasplantado hace 4 meses con neumonía con Sstaphilococcus aureus y enterobbacter cloacae. Hallazgos en la TC: consolidaciones periféricas e irregulares (a,b) y micromódulos mal definidos. Imágenes axiales de TC de un paciente en el 11º mes postrasplante que presenta neumonía por Pseudomona aeruginosa (d,e) en las que se observa micromódulos mal definidos y consolidaciones en el lóbulo inferior izquierdo.
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications

Fig. 12: Neumonía bacteria. Paciente con trasplante bipulmonar que presenta neumonías bacterianas recurrentes en los lóbulos superior y medio durante el primer año postrasplante. La radiografía de tórax (a) muestra una consolidación en el lóbulo inferior derecho. Tras la resolución de la neumonía, se le realizó una TC para intentar establecer la causa de las neumonías recurrentes. Imágenes coronal (b) y axial (c) de TC revelaron la estenosis del bronquio intermediario (flechas) como el origen de las neumonías recurrentes.
References: Hospital Universitario Reina Sofía, Córdoba.What does a radiologist must know about lung transplantation complications
Las infecciones fúngicas suponen un 10 % de las infecciones en los trasplantados y generalmente son causadas por Aspergillus o Candida.
Los hallazgos en la infección por Candida incluye consolidaciones irregulares y confluentes,
nódulos (ocasionalmente miliar),
consolidación focal que asemeja una masa y patrón intersticial.
La infección por Aspergillus ocurre entre el 1-6 mes postrasplante.
Al igual que la infecciones bacterianas,
la aspegilosis puede producir traqueobronquitis ulcerativa,
especialmente en la zona de anastomosis bronquial.
La aspergilosis invasiva ocurre en paciente inmunodeprimidos,
siendo la forma más servera de aspergilosis pulmonar.
La aspergilosis invasiva puede manifestarse de varias formas incluyendo la aspergilosis traquebronquial,
bronconeumonía aguda,
aspergilosis angioinvasiva,
aspergiloma y aspergilosis crónica necrotizante.
(3)
El espectro de infección por Aspergillus incluye:
Aspergiloma.
Característicamente la TC muestra una masa intracavitaria rodeada de aire crescente,
localizado en la mayoría de los casos en los lóbulos superiores.
El aspergiloma puede moverse cuando el paciente cambia de posición.
Bronconeumonía aguda.
Los hallazgos en la TC incluyen nódulos centrolobulares,
patrón en árbol en brote o consolidaciones con distribución peribronquial.
Aspergilosis angioinvasiva.
El principal hallazgo en la TC es el signo del halo,
que refleja un área de hemorragia alveolar rodeando a un nódulo central.
Los nódulos con halos normalmente progresan para formar aire crescente que indica neumonía necrotizante.
Otra manifestación incluye consolidación pleurales basales de morfología triangular.

Fig. 13: Aspergilosis. Imágenes de TC (a y b) de un paciente con aspergilosis un año después de un trasplante bipulmonar. Se observan nódulos cavitados (flecha) y micronódulos mal definidos.
Aspergiloma. Imágenes de TC (c,d y e) de un paciente con aspergiloma en el pulmón nativo, dos años después de ser trasplantado el pulmón derecho. Se aprecia el signo del “aire crescente” (cabeza de flecha), típico hallazgo del aspergiloma
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications
Infecciones víricas. La infección pulmonar oportunista más frecuente es debida al citomegalovirus (CMV) y puede presentarse como infección primaria o secundaria.
La infección primaria por CMV puede provocar una neumonía fulminante que se asocia con una mortalidad del 50%.
La infección secundaria puede desarrollarse por reactivación o reinfección y suele producir sintomatología más larvada.
La infección por CMV normalmente ocurre entre 1-6º mes y es muy rara antes de la 2ª semana postrasplante.
En la neumonitis por CMV la radiografía de tórax puede ser normal o demostrar opacidades reticulonodular,
reticular o en vidrio deslustrado.
Las manifestaciones mas communes en la TC incluyen opacidades en vidrio deslustrado,
patrón en árbol en brote,
consolidaciones,
engrosamiento septal,
derrame pleural,
nódulos,
engrosamiento y realce pleural.
(4)

Fig. 14: Infección por CMV. Neumonitis por CMV en el tercer mes postrasplante pulmonar bilateral. Imágenes TC (a,b y c) muestran múltiples áreas en vidrio deslustrado mal definido en ambos pulmones.
Neumonitis por CMV en paciente con trasplante unipulmonar (derecho) realizado hace 9 meses. Imágenes de TC (d,e) muestran áreas en vidrio deslustrado mal definidas. El pulmón izquierdo nativo presenta signos de fibrosis.
References: Hospital Universitario Reina Sofía, Córdoba.What does a radiologist must know about lung transplantation complications
Las complicaciones parenquimatosas tardías son la bronquiolitis obliterante,
fibrosis de los lóbulos superiores,
infecciones y síndrome linfoproliferativo post-trasplante.
- Bronquiolitis obliterante.
La mayor complicación a largo plazo que pueden desarrollar los paciente trasplantados es la bronquiolitis obliterante debido al rechazo crónico.
La bronquiolitis obliterante es definida como una obstrucción progresiva e irreversible de la vía aérea del aloinjerto pulmonar causado por la presencia de bronquiolitis constrictiva.
Afecta al 50% de los pacientes trasplantados en unos 5 años.
El rechazo crónico normalmente ocurre aproximadamente 6 meses después del trasplante pulmonar.
(1)
El rechazo agudo y la infección pulmonar por CMV son considerados factores de riesgo para el desarrollo del rechazo crónico.
(2)
Las manifestaciones clínicas incluyen tos y disnea progresiva.
Los hallazgos en la radiografía de tórax son la hiperinsuflación y disminución del volumen pulmonar,
bronquiectasis centrales y periféricas,
atelectasia lobar parcial,
engrosamiento pleural y disminución de la vascularización periférica.
La TC normalmente demuestra dilatación bronquial y disminución difusa de la atenuación pulmonar con estrechamiento de los vasos,
que es debido al atrapamiento aéreo y oligoemia.
Opacidades nodulares y lineales,
atrapamiento aéreo,
patrón en mosaico,
engrosamiento septal interlobular e infiltrado peribroncovascular son otros de los hallazgos de la TC.
(6)

Fig. 15: Hallazgos precoces de rechazo crónico (bronquiolitis obliterante). Mujer de 29 años trasplantada de ambos pulmones. Imágenes de TC en inspiración (a,b) muestran áreas de baja atenuación en el lóbulo inferior derecha (flechas). Imágenes de TC en espiración (c,d) muestran áreas parcheadas de atrapamiento aéreo (cabezas de flechas).
References: Hospital Universitario Reina Sofía, Córdoba.What does a radiologist must know about lung transplantation complications

Fig. 16: Hallazgos tardíos de rechazo crónico. Paciente con rechazo crónico a los 11 años del trasplante bilateral de pulmón. Imágenes de TC (a,b,c) muestran bronquiectasias, engrosamiento de paredes bronquiales y nódulos centrolobulillares mal definidos.
References: Hospital Universitario Reina Sofía, Córdoba.What does a radiologist must know about lung transplantation complications
- Fibrosis de los lobulos superiores.
Es una complicación poco frecuente que ocurre a partir del 18º mes postrasplante.
Su etiopatogenia es desconocida pero su análisis histológico muestra cambios inflamatorios y fibróticos,
se cree que están asociados al rechazo crónico.
Los hallazgos radiográficos incluyen engrosamiento septal interlobular y opacidades en vidrio deslustrado,
bronquiectasias de tracción,
distorsion en panal de abeja y pérdida de volumen pulmonar.
(8)

Fig. 17: Paciente con trasplante bilateral de pulmón con fibrosis de los lóbulos superiores 3 años después de ser trasplantado. Radiografía de tórax (a) e imágenes de TC (b) en 2007 que muestran engrosamiento septal en los lóbulos superiores (flecha). Tres años después (2010), la radiografía de tórax (c) muestra pérdida de volumen en los lóbulos superiores y patrón reticular con tracción de los hilios (cabezas de flecha). Imagen axial de TC (d) muestra engrosmiento septal interlobular, bronquiectasias de tracción, distorsión de la arquitectura y opacidades irregulares en los lóbulos superiores.
References: Hospital Universitario Reina Sofía, Córdoba.What does a radiologist must know about lung transplantation complications
- Trastorno linfoproliferativo postrasplante.
El trastorno linfoproliferativo postrasplante se desarrolla en el 2-8% de los pacientes trasplantados,
la mayoría en el tórax.
Normalmente ocurre en el primer año con un pico de incidencia en el 3-4º mes postrasplante.
La mayoría de los tumores son linfoma de células B y con positividad para el virus Ebstein-Barr (VEB).
El mecanismo por el que se produce,
es la combinación de la infección VEB y el tratamiento inmunosupresor.
Los principales hallazgos en la TC son múltiples nódulos pulmonares y adenopatías hiliares y mediastínicas.
Estos nódulos pueden estar rodeados por un halo en vidrio deslustrado (“signo del halo”),
engrosamiento septal,
consolidaciones y derrame pleural y pericárdico.
(7)

Fig. 18: Trastorno linfoproliferativo postrasplante. a) TC de un paciente con trasplante bilateral de pulmón que muestra micronódulos en vidrio deslustrado bilaterales y mal definidos. La biopsia transbronquial reveló hiperplasia linfoide. b) TC después de reducir el tratamiento inmunosupresor, muestra disminución de los nódulos.
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications

Fig. 19: a) TC de una mujer de 45 años, en el mes +6 tras trasplante bipulmonar, muestra aumento de tamaño del hilio izquierdo (flecha). La biopsia transbronquial reveló que se trataba de un linfoma. b) linfoma de alto grado en un paciente con trasplante bipulmonar. TC muestra masa mediastínica anterior.
References: Hospital Universitario Reina Sofía, Córdoba. What does a radiologist must know about lung transplantation complications