EmbriologÃa y anatomÃa del pÃĄncreas
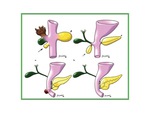
El pÃĄncreas primitivo consta de un esbozo dorsal y otro ventral que surgen independientes y se fusionan durante el desarrollo embrionario.
El esbozo dorsal se origina a partir de un divertÃculo de la porciÃģn dorsal del duodeno (DivertÃculo hepÃĄtico) mientras que el ventral nace de un divertÃculo comÚn junto con el colÃĐdoco.
A las seis semanas de gestaciÃģn el esbozo ventral rota 270š para colocarse posteroinferiormente al esbozo dorsal.
MÃĄs tarde se fusionan el parÃĐnquima y el sistema de conductos de los esbozos pancreÃĄticos dorsal y ventral (Fig 1)
Del esbozo dorsal derivan la porciÃģn craneal de la cabeza,
el cuello,
el cuerpo y la cola del pÃĄncreas; y del esbozo ventral la parte caudal de la cabeza y el proceso uncinado.
DespuÃĐs de la fusiÃģn de ambos esbozos,
el conducto ventral se anastomosa con el conducto dorsal del cuerpo y la cola para formar el conducto de Wirsung (conducto pancreÃĄtico principal) y la porciÃģn proximal del conducto dorsal se oblitera o persiste en forma de un canal de pequeÃąo calibre,
el conducto pancreÃĄtico accesorio (de Santorini).
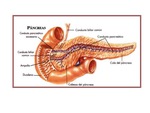
El conducto pancreÃĄtico principal,
junto con el colÃĐdoco,
se introducen en
la cara posterointerna de la 2Š porciÃģn del duodeno en el sitio correspondiente a la papila mayor,
para desembocar en la ampolla de VÃĄter.
El conducto accesorio (cuando existe) desemboca en el duodeno a travÃĐs de la papila menor,
situada unos 2 cm por encima de la papila mayor (Fig 2)
Variantes anatÃģmicas pancreÃĄticas
Existe una disminuciÃģn gradual en el tamaÃąo del pÃĄncreas con la edad.
Sus dimensiones anteroposteriores en personas de 51 a 60 aÃąos son las siguientes: 24 mm en la cabeza,
16 mm en el cuerpo y 15 mm en la cola pancreÃĄtica aproximadamente.
Existe un amplio espectro de variantes del sistema ductal pancreÃĄtico,
tanto en la configuraciÃģn,
en la direcciÃģn de los ductos o en su desembocadura en el duodeno.
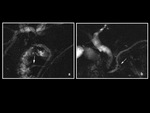
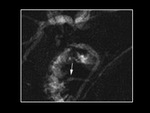
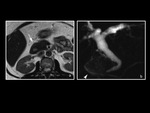
Una de las variantes a destacar es el denominado âansa pancreÃĄticaâ en el cual el conducto de Santorini realiza en su recorrido una curva sigmoidea que se dirige hacia el conducto de Wirsung en la regiÃģn de la cabeza pancreÃĄtica.
Otra variante es la presencia de una dilataciÃģn quÃstica de la porciÃģn intramural del conducto de Santorini a nivel de la papila menor,
este hallazgo es denominado âSantorinoceleâ (Fig 3)
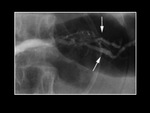
TambiÃĐn podemos encontrarnos un conducto pancreÃĄtico bÃfido en la que el conducto de Wirsung esta bifurcado en parte o la totalidad de su territorio (Fig 4)
AnomalÃas durante el desarrollo
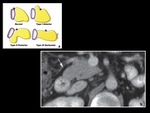
PÃĄncreas divisum:
El pÃĄncreas divisum es la anomalÃa congÃĐnita mÃĄs frecuente del sistema ductal,
con una prevalencia que oscila entre el 5-14% de la poblaciÃģn Es consecuencia de la fusiÃģn fallida de los conductos pancreÃĄticos ventral (de Wirsung) y dorsal (de Santorini) durante el desarrollo embrionario en la 6-8Š semana de gestaciÃģn.
El drenaje pancreÃĄtico principal (cabeza superior,
cuerpo y cola) se realiza por el conducto dorsal (de Santorini),
que cruza anterior y superiormente al colÃĐdoco y desemboca directamente al duodeno,
a travÃĐs de la papila menor (a 2 cm proximal a la papila mayor).
La porciÃģn inferior de la cabeza y la apÃģfisis unciforme es drenada por el conducto ventral (de Wirsung) junto al colÃĐdoco a travÃĐs de la papila mayor.
El pÃĄncreas divisum se clasifica en dos grandes grupos:
- PÃĄncreas divisum completo: es la forma mÃĄs frecuente.
- PÃĄncreas divisum incompleto: existe comunicaciÃģn entre los conductos pancreÃĄticos dorsal y ventral,
condicionando una configuraciÃģn bÃfida de los mismos.
En algunos pacientes con pÃĄncreas divisum,
el conducto pancreÃĄtico ventral puede estar ausente.
El pÃĄncreas divisum normalmente es asintomÃĄtico,
aunque en algunos casos se ha asociado con un incremento del riesgo de pancreatitis aguda recurrente.
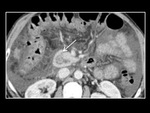
La dilataciÃģn focal de la porciÃģn distal del conducto pancreÃĄtico dorsal,
conocida por Santorinocele,
se ha relacionado con el pÃĄncreas divisum. (Fig 5)
Se ha postulado que la papila menor es demasiado estrecha para permitir un correcto drenaje de las secreciones pancreÃĄticas,
lo que conlleva un aumento de la resistencia y de la tensiÃģn ductal,
induciendo asà una obstrucciÃģn de flujo relativo del pÃĄncreas dorsal y una pancreatitis secundaria.
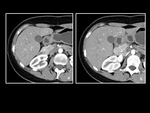
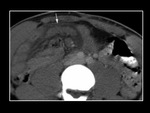
Los pacientes con un dolor abdominal inespecÃfico o con otra sintomatologÃa de probable origen pancreÃĄtico,
es muy probable que se estudien inicialmente con tomografÃa computarizada (TC),
aunque no siempre se visualizan los conductos pancreÃĄticos adecuadamente.
(Fig 6)
El diagnÃģstico definitivo del pÃĄncreas divisum se realiza por CPRE al identificarse al canular la papila mayor Únicamente el conducto ventral.
La colangiopancreatografÃa por Resonancia MagnÃĐtica (CPRM) es una tÃĐcnica no invasiva que visualiza los conductos pancreÃĄticos sin la inyecciÃģn de contraste iodado y ha demostrado ser una tÃĐcnica muy sensible y especÃfica para su diagnÃģstico.
(Fig 7),
(Fig 8).
Los avances tecnolÃģgicos en los Últimos aÃąos han mejorado la calidad de la seÃąal permitiendo distinguir con claridad entre el pÃĄncreas divisum completo del incompleto, demostrando en este Último caso una comunicaciÃģn entre los conductos principales.
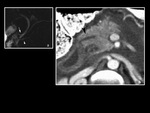
PÃĄncreas anular.
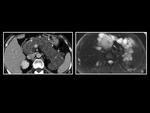
El pÃĄncreas anular es una anomalÃa congÃĐnita rara en la que un anillo de tejido pancreÃĄtico envuelve la porciÃģn descendente del duodeno y que presenta una prevalencia de un caso cada 2000 personas.
Ocurre como un hallazgo aislado o con otras alteraciones congÃĐnitas como el pÃĄncreas divisum.
Se produce por una rotaciÃģn incompleta del pÃĄncreas ventral que ocasiona la alteraciÃģn en la morfologÃa pancreÃĄtica con un segmento rodeando la segunda porciÃģn duodenal.
No hay un condenso para el mecanismo exacto por el que se produce esta malformaciÃģn existiendo Únicamente varias hipÃģtesis.
La forma de drenaje del conducto anular mÃĄs frecuente es desembocando
en el conducto pancreÃĄtico principal.
Los sÃntomas del pÃĄncreas anular pueden aparecer a cualquier edad,
desde el periodo neonatal hasta la edad adulta,
aunque se estima que casi las dos terceras partes de los pacientes con pÃĄncreas anular permanecen asintomÃĄticos a lo largo de su vida.
La edad de apariciÃģn de los sÃntomas depende del grado de constricciÃģn duodenal.
En aproximadamente la mitad de los casos sintomÃĄticos se manifiesta en el neonato como una obstrucciÃģn intestinal o de la vÃa biliar,
habitualmente asociada a pancreatitis.
. AdemÃĄs el pÃĄncreas anular se asocia en mÃĄs de un 75% a otras anomalÃas congÃĐnitas como son la malrotaciÃģn intestinal,
atresia esofÃĄgica,
sÃndrome de Down y cardiopatÃa.
Se distinguen dos tipos de pÃĄncreas anular: el extramural y el intramural.
- En el extramural el ducto pancreÃĄtico dorsal rodea el duodeno para unirse al conducto pancreÃĄtico principal.
- En cambio en el intramural el tejido pancreÃĄtico se encuentra entremezclado con las fibras musculares del duodeno y pequeÃąos ductos drenan directamente en el duodeno.
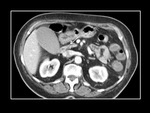
El pÃĄncreas anular se diagnostica con TC y RM al objetivarse tejido pancreÃĄtico que rodea a la segunda porciÃģn duodenal (Fig 9,
Fig 10)
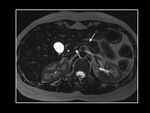
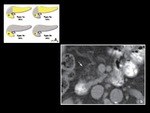
PÃĄncreas ectÃģpico
Se define como tejido pancreÃĄtico sin conexiÃģn anatÃģmica ni vascular con el cuerpo principal de la glÃĄndula pancreÃĄtica,
y se origina durante el periodo embrionario.
Es poco probable que exista un solo mecanismo de fallo embriolÃģgico que pueda dar lugar al pÃĄncreas ectÃģpico.
Esta anomalÃa ha recibido diversos nombres que,
por tanto,
deben considerarse sinÃģnimos.
Indistintamente los autores la llaman pÃĄncreas aberrante,
pÃĄncreas ectÃģpico,
resto pancreÃĄtico accesorio o simplemente pÃĄncreas accesorio.
La prevalencia del pÃĄncreas ectÃģpico en la poblaciÃģn presenta una incidencia variable segÚn las fuentes variando entre el 0,6 y el 13,7%.
Se localiza fundamentalmente en el estomago,
duodeno y divertÃculo de Meckel.
Con menor frecuencia se ha observado en el resto del intestino delgado, colon,
esÃģfago,
vesÃcula,
hÃgado,
bazo,
ombligo,
mesenterio,
omento y mesocolon.
Se localiza en la submucosa en la mitad de los casos y suele presentar unas dimensiones entre 0,5 y 2 cm.
Suele ser asintomÃĄtico,
aunque pueden desarrollarse complicaciones como estenosis,
ulceraciones,
sangrados o invaginaciones
En la mayorÃa de los casos,
el pÃĄncreas ectÃģpico es un hallazgo incidental,
que no produce sÃntomas,
descubierto en pruebas de imagen,
durante una
laparotomÃa o al verificarse una autopsia.
Todas las patologÃas que pueden aparecer en la glÃĄndula pueden
afectar tambiÃĐn al pÃĄncreas ectÃģpico (pancreatitis del tejido ectÃģpico,
cÃĄncer,
obstrucciÃģn intestinal o de la vÃa biliar por el tejido ectÃģpico,
etc) (Figura 11)
Agenesia e hipoplasia pancreÃĄtica
La agenesia completa del pÃĄncreas es extremadamente rara y es ademÃĄs incompatible con la vida.
Se asocia con otras malformaciones como aplasia de vesÃcula biliar,
poliesplenia,
y CIR.
La hipoplasia que realmente es una agenesia parcial se produce por la ausencia del pÃĄncreas dorsal o ventral (ÃĐsta Última mucho menos frecuente).
TambiÃĐn se ha descrito hipoplasia aislada del proceso uncinado.
(fig 12)
La ausencia del pÃĄncreas dorsal suele ser un hallazgo radiolÃģgico incidental.
Se visualiza como un pÃĄncreas corto y puede ser parcial o completa.
(Fig 13)
Para diferenciar la APD completa vs parcial,
es necesario la conlangiopancreatografÃa retrograda endoscÃģpica (CPRE) con el objetivo de definir la ausencia del sistema ductal dorsal (APD completa),
existencia de pequeÃąo conducto accesorio (APD parcial) y visualizar el conducto pancreÃĄtico ventral.
Puede presentarse como un hallazgo aislado o en asociaciÃģn con los sÃndromes de heterotaxia.
AdemÃĄs,
como la mayorÃa de los islotes de Langerhans estÃĄn localizados sobre todo en cola y cuerpo del pÃĄncreas,
la agenesia dorsal provoca una pÃĐrdida significativa de cÃĐlulas beta productoras de insulina,
por lo que parece existir una mayor propensiÃģn a desarrollar diabetes.
Los pacientes con agenesia de pÃĄncreas dorsal se presentan habitualmente con dolor abdominal inespecÃfico que puede estar o no causado por una pancreatitis.
Es fundamental no confundir esta entidad con un carcinoma con atrofia del parÃĐnquima asociado.
Enfermedades congÃĐnitas
Quistes pancreÃĄticos,
von Hippel-Lindau
Se considera que los quistes pancreÃĄticos revestidos de epitelio son de origen congÃĐnito y corresponden a un desarrollo anormal del conducto pancreÃĄtico.
La presencia de mÚltiples quistes se asocia con la enfermedad poliquÃstica del adulto y con la enfermedad de Von Hippel-Lindau.
En los estudios de imagen se manifiestan como quistes simples uniloculares de pared fina,
con un aspecto benigno aunque inespecÃfico.
(Fig 14)
Entidades que pueden producir conflictos - Pitfalls:
DistribuciÃģn grasa pancreÃĄtica irregular.
La infiltraciÃģn grasa del pÃĄncreas puede ser focal o difusa y congÃĐnita o adquirida. (Fig 15)
La infiltraciÃģn grasa difusa normalmente no es un hallazgo fÃĄcil de identificar,
sin embargo los casos de infiltraciÃģn difusa severa pueden confundirse con una agenesia.
En este caso la presencia o ausencia del conducto de Wirsung serÃĄ la clave para diferenciar estas dos entidades.
La infiltraciÃģn grasa focal es la que puede plantear mÃĄs problemas diagnÃģsticos al confundirla con un tumor.
La ecografÃa es la prueba donde se puede producir este error con mÃĄs facilidad,
mientras que en la RM y la TC es menos probable confundirla dada la mayor capacidad de ambas para caracterizar el tejido graso.
Esta entidad estÃĄ relacionada con la obesidad,
edad avanzada,
diabetes,
pancreatitis crÃģnica,
obstrucciÃģn pancreÃĄtica ductal y tratamiento esteroideo.
Pseudomasas
Las alteraciones en la morfologÃa del pÃĄncreas pueden manifestarse como pseudomasas que pueden simular neoformaciones.
Habitualmente se observan en la cabeza y en el cuello.
En los estudios de TC y RM la atenuaciÃģn e intensidadde estas lobulaciones, asà como la captaciÃģn de contraste,
es similar al resto del parÃĐnquima.
(Fig 16)