Los tumores del sistema linforreticular pueden afectar al pulmón de tres maneras:
-
Por diseminación hematógena de un linfoma no Hodgkin (LNH) o de la enfermedad de Hodkin.
-
Por invasión por contigüedad desde el hilio o desde el mediastino a partir de un linfoma nodal.
-
Afectación primaria pulmonar.
El linfoma pulmonar primario (LPP) se define como la proliferación clonal linfoide que afecta al parénquima y/o tejido bronquial de uno o de ambos pulmones,
en un paciente sin afectación extrapulmonar en el momento del diagnóstico ni en los 3 meses siguientes.
Cuando el pulmón es el principal órgano afectado por el tumor,
esta definición tambien incluye:
-
LNH tipo MALT ( multifocal mucosa-associated lymphoid tissue).
-
Afectación pulmonar con nódulos satélites hiliares o mediastínicos.
-
Afectación multiorgánica en la granulomatosis linfomatoidea (de la cual hablaremos a continuación).
Se trata de una entidad muy poco frecuente.
Representa el 3-4% de los LNH extranodales ,<1% de los LNH y solo el 0,5-1% de las neoplasias malignas del pulmón.
CLASIFICACIÓN
La OMS clasifica al LPP en:
a) LNH de células B: Que a su vez se dividen en:
a.1) LPP de céls.
B de bajo grado (pseudolinfoma).
La forma mas frecuente.
a.2) LPP de céls B de alto grado (11-19%).
a.3) Plasmocitoma pulmonar primario.
a.4) Linfoma pulmonar intravascular.
b) Granulomatosis linfomatoidea: La inclusión de esta entidad en la definición de LLP es controvertida,
ya que la naturaleza clonal es atípica y la extensión extrapulmonar es frecuente.
a.1) LPP DE CÉLULAS B DE BAJO GRADO
El LPP de céls.
B de bajo grado se corresponde con lo que previamente se conocía como pseudolinfoma. Este término se eligió porque existían dudas sobre la naturaleza maligna de estas lesiones,
dada su lenta progresión y su relativo buen aspecto histológico.
El uso de técnicas inmunohistoquímicas sensibles y métodos biológicos moleculares han demostrado que la mayoría de los pseudolinfomas presentan proliferación clonal.
Así,
el término pseudolinfoma ha sido abandonado y en la última clasificación de la OMS se conoce como tipo MALT (mucosa multifocal asociado a tejido linfoide).
Está formado por folículos linfoide subepiteliales distribuidos a lo largo de los bronquios distales y bronquiolos (BALT.
Bronchus-associated lymphoid tissue).
Son neoplasias de crecimiento lento.
En el 50% de los casos los pacientes son asintomáticos y se trata de un hallazgo casual.
Cuando existen síntomas,
son inespecíficos (tos,
disfonía,
dolor torácico...).
El tratamiento de los LPP de bajo grado es controvertido (actitud expectante,
cirugía,
monoquimioterapia) aunque se puede considerar el clorambucilo oral,
a una dosis de 2-4 mg/día,
como el tratamiento de elección con supervivencias del 100% a los dos años,
y superiores al 90% a los cinco años.
Laresección quirúrgica presenta un 10-15% de recurrencia.
ANTOMÍA PATOLÓGICA
Presentan un patrón linfoepitelial típico,
con zonas epiteliales infiltradas por linfocitos.
HALLAZGOS RADIOLÓGICOS
La mayoría se manifiestan como masa solitaria de bordes bien definidos.
Otros hallazgos menos frecuentes son:
- Nódulos múltiples bilaterales.
- Infiltrados broncovasculares y de septos interlobulillares.
- Infiltrados lobares difusos simulando neumonías.
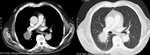
Caso 1 Masa pulmonar solitaria
Paciente de 75 años con cuadro de expectoración hemoptoica sin otra clínica acompañante.
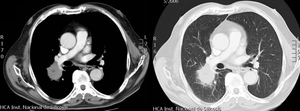
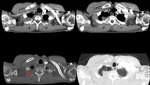
Fig. 1: Imágenes en el plano axial de TCMD con contraste intravenoso con ventana de mediastino y de pulmón. Se observa una masa en el segmento apical del lóbulo inferior derecho, que contacta con la arteria intermediaria derecha, sin disminuir su calibre. No se observan otros nódulos pulmonares, adenopatías hiliares, mediastínicas ni axilares.
PAAF de la masa pulmonar: Proceso linfoproliferativo con distribución arquitectural linfática y sectal,
compatile con linfoma de células B extranodal de zona marginal.
Inmunohistoquímica: Kappa positivo.
Lambda negativo.
CD 20 positivo.
CD 5 positivo focal y débil.
Dendrítica negativo.
CK T8 positivo.
CD 138 positivo.
K I 67 muy débil (5%).
El resto de pruebas complementarias (Analíticas,
TC abdominopélvico,
biopsia de médula ósea fueron normales).
Impresión diagnóstica: Linfoma marginal extranodal de localización pulmonar en estadio tipo indolente.
Con este paciente se ha decidido mantener una actitud expectante y sigue revisiones periódicas por parte del servicio de hematología.
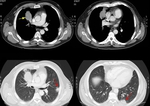
Caso 2 Masa pulmonar e infiltrados pulmonares
Paciente de 52 años que consulta por tos de varios meses de evolución.
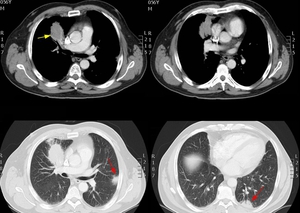
Fig. 2: Imágenes en el plano axial con ventana de mediastino y de pulmón de TCMD de tórax. Se observa una masa en el segmento anterior del lóbulo superior derecho (flecha amarilla) que engloba a su bronquio segmentario y sub-segmentario condicionando una atelectasia periférica. En las imágnes con ventana de pulmón se muestran con flechas rojas varias lesiones de aspecto triangular, con base pleural y broncograma aéreo.
La citología de aspirado y cepilla transbronquial fué negativa.
La biopsia pulmonar transbronquial fué positiva para linfoma B linfocítico bien diferenciado tipo BALT.
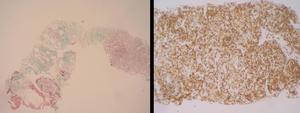
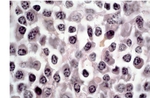
Fig. 3: Se identifican linfocitos B con el marcador tipo CD20. Ocupación bronquiolar por células linfocitarias
En el TCMD de abdomen no hubo hallazgos de interés y en la biopsia ósea la médula ósea no presentaba infiltración linfomatosa.
Diagnóstico: Linfoma linfocítico pulmonar bien diferenciado.
Se procedió a resección quirúrgica y posteriormente recibió tratamiento con quimioterapia,
con buena tolerancia al mismo.
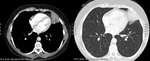
Caso 3 Atelectasia
Paciente de 50 años de edad,
con tos irritativa de semanas de evolución acompañado de importante astenia.
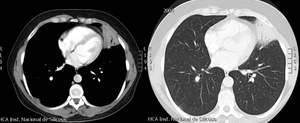
Fig. 4: Imágenes en el plano axial de TCMD de tórax con ventana de mediastino y pulmón. Atelectasia de la língula con broncograma y vasos a su través. Existe otra imagen triangular de base periférica en el segmento lateral del lóbulo inferior derecho que puede corresponder con una atelectasia subsegmentaria.
- La biopsiaa transbronquial demostró infiltración pulmonar B.
- Biopsia pulmonar por vídeo–toracoscopia: Linfoma Malt de bajo grado CD20+,
CD10-,
BCL2+,
Ki67 de 25%.
- Biopsia ósea normal.
Marcadores por CF normales.
-Gastroscopia: Se descartaron lesiones gástricas tipo MALT.
- TC abdominopélvico sin hallazgos de interés.
I.D.: Linfoma pulmonar tipo MALT.
En este caso,
debido a la clínica de astenia de la paciente se decidió iniciar tratamiento con quimioterapia (primer ciclo de CHOP y los siguientes con Rituximab).
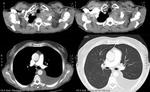
Caso 4 Masa pulmonar
Cuadro de tos irritativa persistente,
así como sensación disneica que se termina haciendo de reposo.
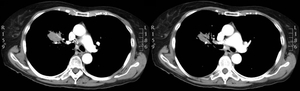
Fig. 5: Imágenes en el plano axial de TCMD de tórax con ventana de mediastino. Masa en el lóbulo superior derecho con broncograma aéreo y con neumonitis periférica. Mediastino sin alteraciones.
En la broncoscopia se observó una tumoración polipoide blanquecina en carina de trifucarción de LSD sin obstrucción de los segmentarios y signos inflamatorios difusos.
-BK en aspirado bronquial: negativo.
-Citología de aspirado bronquial: Negativa para malignidad.
-Biopsias bronquiales: Negativas para malignidad.
-Cepillado bronquial: Negativo para malignidad.
-Punción aspiración transcarinal a nivel de LSD,
en la zona de la tumoración: Zona muy celular compuesta prácticamente en su totalidad por linfocitos maduros.
No células malignas.
Al tratarse de un linfoma difícil de tipificar por AP se realizó lobectomía superior derecha.
A pesar de que la lesión mostraba un patrón nodular,
compatible con linfoma folicular,
finalmente se determinó que el diagnóstico era compatible con linfoma marginal extranodal debido a: negatividad para el CD10,
negatividad para bcl-6 apoyado por el estudio citogenético que no demostraba presencia de traslocación (14,18).
a.2) LPP DE CELULAS B DE ALTO GRADO
A menudo se presenta en pacientes inmunodeprimidos (trasplantados en tratamiento con ciclosporina A o el OKT3,
infección por VIH ) y en patologías autoinmunes como el síndrome de Sjögren.
El LPP de células B de alto grado puede coexistir hasta en un 50% de los casos con un linfoma MALT y se ha planteado la hipótesis de que puedan derivar de su transformación,
aunque se han identificado diferencias citogenéticas entre ambas entidades que las distingue.
Se ha demostrado la implicación del virus de Epstein- Barr en este tipo de LPP.
Generalmente los pacientes presentan síntomas respiratorios,
fiebre y pérdida de peso.
ANATOMÍA PATOLÓGICA
Se caracteriza por la presencia de células blásticas linfoides con alta actividad mitótica (indicativa de malignidad) e infiltración de estructuras bronquiales,
vasculares y pleurales.
Es frecuente la necrosis.
HALLAZGOS RADIOLÓGICOS
La radiografía de tórax muestra normalmente una masa pulmonar solitaria o atelectasia.
El derrame pleural también es frecuente.
En pacientes VIH son frecuentes los nódulos múltiples (muchas veces con cavitación).
Caso 1 Masa con derrame pleural
Mujer 70 años que ingresó para estudio de edemas por síndrome nefrótico.
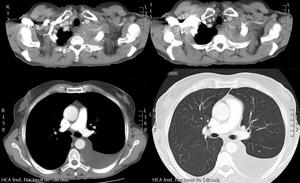
Fig. 6: Imágenes en el plano axial de TCMD de tórax con ventana de mediastino y de pulmón. Masa en el vértice pulmonar izquierdo que infiltra la pared torácica y rodea completamente a las arterias subclavia y vertebral izquierdas, con probable infiltración de las mismas. También presenta íntimo contacto con el esófago cervical, con borramiento de los planos grasos. La lesión está condicionando una infiltración y engrosamiento de la pleura apical izquierda, con derrame pleural izquierdo de probable origen metastásico.No presentaba adenopatías mediastínicas ni hiliares ni nódulos pulmonares.
Citología del Líquido pleural: Población linfocitaria con inflamación crónica linfoide.
PAAF transpulmonar de masa cervical:Tejido que ha sido borrado por una proliferación tumoral de extirpe linfoide.
El tumor está constituído por linfocitos de pequeño tamaño con crecimiento difuso,
sin disposición folicular.
La inmunohistoquimia es + para CD 20,
CD 70 y BCL y negativa para CD3 y CD5.
Linfoma de células B extranodal de la zona marginal.
Diagnóstico principal: Linfoma de células B extranodal de la zona marginal.
Caso 2 Masa pulmonar con infiltración pleural y costal
Varón de 43 años,
fumador de 40 cigarrillos/día,
con cuadro de 2-3 meses de evolución de dolor torácico derecho irradiado a brazo.
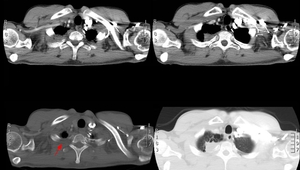
Fig. 7: Imágenes en el plano axial de TCMD con ventana de mediastino y de pulmón. Masa situada en vértice pulmonar derecho que contacta con la pleura y erosiona la porción posterior del 2º arco costal derecho con posible infiltración del mismo (flecha). En la ventana de pulmón se observan bullas en la periferia de la masa. No asociaba adenopatías mediastínicas ni hiliares, ni otros nódulos pulmonares.
Dados los antecedentes de tabaquismo del paciente,
la localización del tumor y la afectación costal en un primer momento se pensó que se trataba de un tumor de pantcoast.
En la TCMD de abdomen no se observaron otros hallazgos de interés.
Se realizó lobectomía superior derecha con resección póstero-lateral del 2º arco costal derecho.
La anatomía patológica fué positiva para linfoma MALT con infiltración a pleura y costilla e invasión vascular.
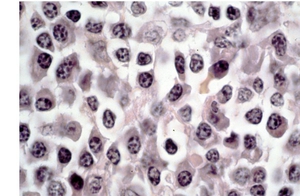
Fig. 8: Células linfoides grandes citológicamente homogéneas. HE, 400x.
Caso 3
Paciente de 82 años con antecedente de Síndrome de Sjögren,
con historia de un año de evolución de tos irritativa,
con disnea creciente y episodios de afonía además de sudoraciones profusas con pérdida de apetito y de peso.
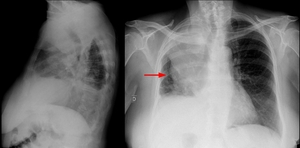
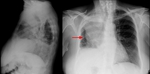
Fig. 9: Radiografía simple de torax con proyecciones posteroanterior y lateral. Se observa una pérdida de volumen del hemitórax derecho, con aumento de densidad en el lóbulo superior, desviación de la tráquea hacia la derecha y elevación del diafragma del mismo lado. Además, en la proyección PA es evidente la morfología en "S de Golden" (flecha) formada por un componenete periférico superior cóncavo (correspondiente al colapso) y un componenete central convexo que sugiere la existencia de una masa hiliar asociada.
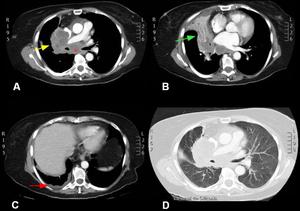
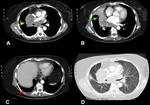
Fig. 10: Imágenes en el plano axial de TC de tórax con contraste intravenoso con ventana de mediastino (A, B y C) y ventana de pulmón (D). Se identifica una masa hiliar derecha (flecha amarilla) rodea completamente la parte distal de la traquea y carina. Condiciona una marcada estenosis del bronquio principal derecho con atelectasia postobstructiva del lóbulo medio (flecha verde). Gran gran conglomerado adenopático que ocupa todo el mediastino medio así como adenopatía subcarinal de aspecto metastásico (asterisco). Pequeño derrame pleural derecho de bordes festoneados.
Biopsia transbronquial: Hallazgos AP no concluyentes para diagnóstico.
BIOPSIA DE MASA DE LSD (BAG): Linfoma B de célula grande.
Inmunofenotipo: CD20+,
CD 79 a+,
BCL-2+,
Ki6780%.
Se completó el estudio con TCMD abdominopélvico donde no se detectaron adenopatías ni masas.
La paciente recibió quimioterapia (6 ciclos de R-CHOP) con buena tolerancia y notable mejoría,
aunque sin remisión completa.
a.3)PLASMOCITOMA PRIMARIO PULMONAR
Se trata de un entidad extremadamente rara (menos de 50 casos publicados en la literatura).
Histológicamente las lesiones están compuestas por plasmocitos con grados variables de anomalias citológicas.
Los estudios inmunohistoquímos muestran inmunoglobulina monoclonal intracitoplasmática.
El hallazgo radiológicos más frecuente es un nódulo pulmonar solitario,
aunque se han publicado casos de enfermedad pulmonar difusa bilateral.
a.4) LINFOMA PULMONAR INTRAVASCULAR
Se debe a la proliferación intavascular de células linfáticas atípicas dentro de la luz de capilares,
arteriolas,
vénulas y conductos linfáticos,
sin afectación del parénquima adyacente.
Habitualmente se localiza en la piel y el sistema nervioso central.
La afectación pulmonar es muy rara.
No hay afectación de ganglios mediastínicos.
Por lo general el cuadro clínico y radiológico es el de la enfermedad pulmonar intersticial difusa con hipoxemia,
fiebre y afectación del estado general.
b) GRANULOMATOSIS LINFOMATOIDEA
Es una entidad rara,
que inicialmente fue descrita en el marco de la vasculitis pulmonar y la granulomatosis.
Histológicamente,
a veces las lesiones tienen aspecto linfomatoso,
con áreas de grandes células linfoides atípicas.
El diagnóstico de LNH de alto grado se hace durante el curso de la enfermedad o en la autopsia en un 10-50% de los pacientes.
Los estudios inmunohistoquímicos y la reacción en cadena de la polimerasa han demostrado que muchas granulomatosis linfomatoideas son LNH de células B virus Epstein Barr positivos.
Muestra predilección por la afectación extranodal,
especialmente el pulmón.
También son frecuentes las manifestaciones extratorácias como la piel (37%) y el sistema nervioso central y periférico (30%).
La mayoría de los pacientes son sintomáticos al diagnóstico (tos,
disnea,
dolor torácico e incluso hemoptisis).
Los síntomas extrapulmonares pueden preceder,
coexistir o aparecer posteriormente a los síntomas respiratorios.
Aunque se han descrito casos de remisión espontánea de la enfermedad,
más del 50% presentan mal pronóstico,
con muerte en los dos primeros años pese al tratamiento con quimioterapia.
ANATOMIA PATOLÓGICA
Infiltración intersticial nodular y difusa por células linfoides.
Patrón angiocéntrico y angiodestructivo.
Cuando los nódulos crecen puede existir cavitación central.
HALLAZGOS RADIOLÓGICOS
Los hallazgos son variables en función del estadío de la enfermedad.
Típicamente son nódulos bilaterales,
entre 1 y 5 cms,
de predominio en las bases pulmonares.
El 25% de los nódulos se cavitan
El 30% presenta derrame pleural.
DIAGNÓSTICO DIFERENCIAL DEL LPP
En función de los distintos patrones de presentación que hemos mencionado,
hay una amplia lista de diagnósticos diferenciales,
que incluyen: