La colecistitis aguda es una de las causas más frecuentes de dolor abdominal en nuestro medio,
siendo de fácil diagnóstico gracias a las técnicas de imagen.
El tratamiento de elección es la colecistectomía,
técnica quirúrgica con pocas complicaciones y baja morbimortalidad fundamentalmente si se realiza por vía laparoscópica.
Sin embargo,
dado el aumento de la edad media de la población general actual,
en muchas ocasiones se trata de pacientes con alto riesgo quirúrgico según la clasificación ASA que contraindica la cirugía en el momento agudo instaurándose tratamiento antibiótico conservador que no elimina completamente el riesgo de sepsis ni la aparición de otras complicaciones.
Como tratamiento alternativo al conservador y como paso previo a la cirugía,
realizamos en nuestro centro colecistostomías percutáneas guiadas con TCMD que consiste en la colocación de un catéter de drenaje intravesicular con bolsa cutánea.
Este procedimiento mejora el episodio agudo así como el pronóstico de la cirugía posterior.
- CLASIFICACIÓN DE RIESGO QUIRÚRGICO DE LA SOCIEDAD AMERICANA DE ANESTESIA (ASA):
- ASA 1: paciente saludable sometido a cirugía electiva.
- ASA 2: paciente con enfermedad sistémica leve,
controlada y no incapacitante.
Puede relacionarse o no con la causa de la intervención.
Hipertensión arterial o diabetes mellitus controladas,
tabaquismo sin EPOC,
obesidad media,
gestantes.
- ASA 3: paciente con enfermedad sistémica grave pero no incapacitante.
Por ejemplo,
cardiopatía severa o descompensada,
diabetes mellitus no compensada acompañada de alteraciones orgánicas vasculares sistémicas (micro o macroangiopatía diabética),
insuficiencia respiratoria moderada- severa,
angor pectoris,
IAM antiguo,
obesidad mórbida.
- ASA 4: paciente con enfermedad sistémica grave e incapacitante,
que constituye además amenaza constante para la vida y que no siempre se puede corregir por medio de cirugía.
Por ejemplo,
insuficiencia cardíaca,
respiratoria o renal severas (descompensadas),
angina persistente,
miocarditis activa,
diabetes mellitus descompensada con complicaciones severas en otros órganos,
EPOC sintomático,
fallo hepatorrenal.
- ASA 5: enfermedad terminal o paciente moribundo cuya expectativa de vida no se espera que sea más de 24 horas,
con o sin tratamiento quirúrgico.
Por ejemplo,
rotura de aneurisma de aorta abdominal con shock hipovolémico severo,
traumatismo craneoencefálico con edema cerebral severo,
tromboembolismo pulmonar masivo,
fallo multiorgánico,
sepsis con inestabilidad hemodinámica,
coagulopatía no controlada,
etc.
- ASA 6: paciente en muerte cerebral probada,
donante de órganos.
- INDICACIONES DE COLECISTOSTOMÍA PERCUTÁNEA:
En la actualidad en los pacientes no subdsidiarios de cirugía urgente en el momento del diagnóstico no existen unos criterios unificados en cuanto a la elección del tratamiento conservador versus la colecistostomía percutánea.
En nuestro hospital únicamente se realiza colecistostomía percutánea a pacientes con alto riesgo quirúrgico,
es decir,
pacientes con riesgo quirúrgico ASA 3 o superior.
- COLECISTOSTOMÍA PERCUTÁNEA: PREPARACIÓN DEL PACIENTE:
- Consentimiento informado correctamente cumplimentado.
- Ayunas de al menos seis horas.
- Tratamiento antibiótico intravenoso de cobertura al menos durante 24 horas antes siguiendo pauta antibiótica después de colocación de catéter.
- Si el paciente se encuentra anticoagulado hay que retirar el anticoagulante con antelación comprobando la misma mañana del procedimiento que la anticoagulación se ha revertido.
- Capacidad del paciente de permanecer en decúbito supino y con elevación de miembros superiores durante todo el procedimiento (entre 30 y 45 minutos).
- COLECISTOSTOMÍA PERCUTÁNEA: TÉCNICA.
- Realizamos TC abdominal (TCMD de 16 filas de detectores) sin contraste intravenoso.
- Se analizan las imágenes obtenidas para confirmar la evolución de la colecistitis desde el momento del diagnóstico y la indicación de la realización de colecistostomia.
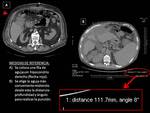
- Se decide el punto de abordaje anotando el corte de referencia mediante las coordenadas calculadas por el TC.
- Se coloca sobre la piel del paciente una tira de agujas "de localización" (entre 5-10) centradas en el corte de referencia seleccionado programando una serie de 30 imágenes que incluyan dicho corte de referencia ( Fig. 1).
- Con las imágenes obtenidas se confirma el corte donde realizaremos la punción utilizando las agujas colocadas (densidad metálica) para trazar el camino más horizontal o vertical posible y para medir la profundidad a la que hemos de introducir la aguja y posteriormente el catéter ( Fig. 1 ).
- Se marca con rotulador la piel del paciente a nivel de la aguja que hemos seleccionado.
- Esterilización de la zona con povidona yodada.Inyección de anestesia local (Lidocaína) en profundidad,
realizando habón subcutáneo antes de extracción de la aguja.
En función del estado del paciente es posible necesitar también de anestesia intravenosa,
en nuestro caso utilizamos petidina hidrocloruro (Dolantina®).
- Con ayuda de una hoja de bisturí realizamos una pequeña incisión en la piel.
- Mediante técnica de Seldinger se punciona con un abbocath ( Fig. 2 ) teniendo en cuenta la inclinación y la profundidad que hemos calculado previamente,
utilizando un medidor de ángulos si fuera preciso.
Se puede utilizar tanto un abordaje transperitoneal como transhepático estando condicionada la elección por la localización de la vesícula y su ventana de abordaje,
decisión que tomaremos tras el análisis del primer TC de localización.
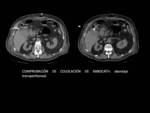
- Se repite serie de confirmación para comprobar la correcta colocación de la aguja en el interior de la vesícula biliar ( Fig. 3 ).
Antes de seguir con el procedimiento se aspira para obtención de muestra que se enviará para su cultivo bacteriológico.
- Se extrae la aguja dejando introducida la cánula de plástico a través de la que se pasa una guía metálica ( Fig. 4 ).
- Retirada de la cánula de plástico,
fijando la guía para evitar que sea arrastrada por la cánula en retirada.
- Introducción de los dilatadores: normalmente antes de la colocación del catéter definitivo introducimos y retiramos dos dilatadores ( Fig. 5 ) de mayor calibre que el catéter a colocar para facilitar el camino de entrada del mismo.
- Introducimos el catéter de grosor entre 8 y 12F ( Fig. 6 ) y se retira la guía metálica,
fijando el catéter para evitar el arrastre.
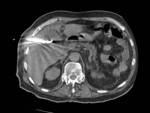
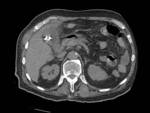
- Última serie de control para confirmar la correcta ubicación del catéter y para descartar posibles complicaciones inmediatas ( Fig. 7 y Fig. 8 ).
- Fijación a piel del drenaje con disco adhesivo ( Fig. 9 ) que impide movimientos del catéter y se coloca la bolsa colectora ( Fig. 10 ) .
- CONTROL TRAS COLOCACIÓN DE DRENAJE:
El paciente deberá permanecer en reposo absoluto durante 6 horas y relativo de 24 horas,
controlando las constantes vitales durante el tiempo de reposo.
Se realizará control con TCMD a las 72 horas de la colocación del drenaje y si se decide no retirarlo se repetirá de nuevo a los 7 días.
En función de la evolución clínica y radiológica de los signos de colecistitis aguda así como del débito a bolsa colectora recogida en la historia clínica del paciente se decidirá la retirada del catéter.
- COMPLICACIONES DE LA COLECISTOSTOMÍA PERCUTÁNEA:
- Rotura – desgarro de la vía biliar: asociada o no con formación de fístula y salida de bilis.
- Peritonitis.
- Lesión vascular con sangrado.
- Perforación del colon.
- Salida involuntaria del catéter.
- Reacciones vasovagales.
El abordaje transhepático disminuye el riesgo de fuga biliar,
lesión de vasos portales y perforación colónica pero aumenta la posibilidad de neumotórax y hematoma hepático.
La vía transperitoneal disminuye el riesgo de sangrado hepático y diseminación de la infección al parénquima hepático pero está asociada con mayor riesgo de perforación del colon,
lesión vascular portal y desplazamiento del catéter una vez que se haya descomprimido la vesícula.
- Ultrasound guided percutaneous cholecystostomy in high-risk
patients for surgical intervention.Huseyin Bakkaloglu,
Hakan Yanar,
Recep Guloglu,
Korhan Taviloglu,
Fatih Tunca,
Murat Aksoy,
Cemalettin Ertekin,Arzu Poyanli. World J Gastroenterol 2006 November 28; 12(44): 7179-7182.
- Conservative Treatment for Acute Cholecystitis: Clinical
and Radiographic Predictors of Failure. Orly Barak MD ,
Ram Elazary MD,
Liat Appelbaum MD,
Avraham Rivkind MD and Gidon Almogy MD. IMAJ VOL 11 December 2009.
- Systematic review of cholecystostomy as a treatment option in
acute cholecystitis. Anders Winbladh,
Per Gullstrand,
Joar Svanvik & Per Sandström. HPB 2009,
11,
183–193.
- Better Treatment Strategies for Patients with Acute Cholecystitis and American Society of Anesthesiologists Classification 3 or Greater. Sung Su Yun,
Dae Wook Hwang,
Se Won Kim,
Sang Hwan Park,
Sang Jin Park,
Dong Shick Lee,
and Hong Jin Kim. Yonsei Med J 51(4):540-545,
2010.