Concepto de Comité Multidisciplinar de tumores de cabeza y cuello.
Reuniones formales y planificadas entre los distintos especialistas que tratan el cáncer de cabeza y cuello,
compuesto por un comité permanente (Cirugía Maxilofacial (CMF),
Otorrinolaringología (ORL),
Oncología Radioterápica (OR),
Oncología Médica (OM),
Diagnóstico por la Imagen (RX),
Medicina Nuclear (MN),
Anatomía Patológica (AP) y Enfermería) y ocasionalmente un comité caso-específico (Medicina Interna,
Hematología,
Oftalmología…).
Los objetivos incluyen reunir todo el material diagnóstico pertinente al caso,
asignar una estadificación definitiva y un plan de tratamiento recomendado y alternativo.
Se presentan casos nuevos no tratados,
recidivas,
revisiones de la anatomía patológica o bien,
con el fin de determinar el tipo de respuesta tras tratamiento y la necesidad de posteriores intervenciones.
La presentación de casos nuevos debe ser precoz,
idealmente una vez finalizado el proceso diagnóstico que incluye la confirmación histológica.
La propuesta clínica,
aunque no es vinculante,
queda en acta como la recomendada por los miembros del comité.
La pauta de actuación debe basarse en la evidencia médica,
según guías clínicas y protocolos elaborados por el propio comité,
dentro de las limitaciones de cada centro y la idiosincrasia del paciente.
Se precisa un espacio físico habilitado con acceso a la iconografía de los casos.
La periodicidad de las reuniones es variable en función del volumen de casos.
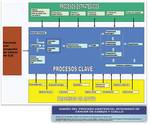
Razón del Comité Multidisciplinar de tumores de cabeza y cuello.
La atención oncológica actual está marcada por tratamientos cada vez más multidisciplinarios y específicos.
Esto ha promovido la especialización por patología tumoral entre las diferentes especialidades y profesionales y por ende,
la necesidad de integrar a todos los profesionales en modelos organizativos tales como el comité multidisciplinar.
Ello procura una visión global del paciente con una evidencia de la mejora del pronóstico clínico de estos pacientes a través de la adecuada coordinación de los tratamientos quirúrgico,
médico y radioterápico y se crea a su vez un modelo eficaz y eficiente al simplificar y optimizar el número de consultas y pruebas diagnósticas (Fig. 1).
Además del rendimiento asistencial,
se obtienen beneficios en otros marcos fomentando un ambiente interactivo y de comunicación entre especialistas,
la docencia,
actualización científica y la investigación.
Competencias del radiólogo.
El radiólogo participa de forma activa en el proceso de diagnóstico y estadificación,
monitorización de respuesta así como en la resolución de posibles dudas para la ejecución del tratamiento.
Como objetivos principales se incluyen:
– Diagnóstico inicial y estadificación:
+ Definir la extensión submucosa del tumor.
+ Establecer la relación del tumor con los compartimentos y tejidos vecinos.
+ Identificar adenopatías metastásicas cervicales.
– Respuesta al tratamiento:
+ Confirmar remisión.
+ Detectar enfermedad residual o recidivas.
+ Despistaje de complicaciones derivadas del tratamiento.
Para que se cumplan estos objetivos,
se precisa:
- Información clínica adecuada.
Idealmente la prueba de imagen se realiza una vez confirmada histológicamente la existencia de neoplasia.
De esta manera aumenta la rentabilidad de la prueba,
ya que se elige la exploración óptima según la localización tumoral y la evaluación radiológica está dirigida a una correcta estadificación.
En casos de control tras tratamiento,
se requiere información sobre el tipo terapia,
técnica quirúrgica y fecha.
- Disponibilidad de estudios previos y en formato electrónico.
- Correcto manejo técnico de las máquinas y de las estaciones de trabajo.
- Asegurar que la exploración se haya llevado técnicamente de forma adecuada,
antes de que el paciente abandone la sala de exploración.
- Habituarse con el posible rango de apariencias de un mismo hallazgo,
según el modelo de máquina utilizada.
- Seguir un modelo de informe,
con una estructura y una nomenclatura al que el clínico pueda familiarizarse.
El radiólogo como miembro de un equipo debe adecuarse al funcionamiento del trabajo multidispliciplinar y a sus exigencias.
Experiencia y Protocolo.
Nuestro hospital es un hospital de segundo nivel con 650 camas y que abarca un área de 274.000 habitantes a los que se suman 175.000 del área 8 del que somos referencia en el ámbito de ORL,
CMF y OR entre otros.
Se han recogido 76 pacientes de media anual en los años registrados,
con tumor maligno del área de cabeza y cuello.
En nuestro centro,
el comité se instauró en el 2009 constituido por ORL,
CMF,
OM,
AP y RX,
así como una enfermera especializada.
La apertura del nuevo centro a finales de 2010,
llevó a la incorporación de nuevas especialidades como OR y MN y secundariamente nuevas técnicas diagnósticas y terapéuticas.
Ello ha permitido completar el conjunto de especialistas imprescindibles en un comité permanente y ha ocasionado cambios en la estructura del comité y en el protocolo de actuación.
Las reuniones son semanales y se realizan en el Servicio de Diagnóstico por Imagen.
Disponemos de un ordenador con acceso a PACs y proyector.
La preparación del Comité está coordinada por enfermería.
El médico responsable del paciente remite una petición a través de SELENE al buzón del Comité.
En la petición se especifica el motivo de presentación (nuevo,
recidiva,
postquirúrgico,
no quirúrgico evaluación respuesta,
caso de dificultad diagnóstica) y un resumen del caso así como la propuesta inicial (Fig. 2).
La enfermera se encarga de notificar a todos los miembros del Comité la lista de casos que van a ser presentados.
De esa manera RX,
MN o AP puede revisar los casos previamente si se precisara.
Se exponen en formato Power Point©,
con iconografía de la exploración física y en ocasiones el patólogo aporta imagen de la pieza.
Se registra la propuesta de tratamiento con carácter vinculante.
Aunque será el médico responsable el que tras una entrevista con el paciente tome la decisión final,
justificándola en caso de ser diferente de la del Comité.
Se ha elaborado un protocolo diagnóstico y terapéutico para cada tipo de cáncer (ejemplo protocolo ca nasofaringe Fig. 3) ,
fundamentado en las guías de práctica clínica aceptadas actualmente por las principales sociedades,
siendo flexible a la idiosincrasia del paciente y a posibles modificaciones para su actualización.
1.
Técnicas de elección:
Basados en una racionalización de los recursos disponibles y de acuerdo con los criterios de la evidencia científica,
la técnica diagnóstica inicial ante sospecha de patología de cabeza y cuello,
debe ser la tomografía computerizada (TC),
con excepción de patología tiroidea o tumoración palpable de aspecto no maligno,
en la que la ecografía es la técnica inicial ideal.
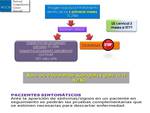
Los pacientes con sospecha clínica de enfermedad oncológica entran en un circuito diagnóstico más exclusivo que incluye RM en determinados casos como técnica de elección.
Con el objeto de una optimización y rapidez en el manejo mediante la elección de una primera técnica de imagen más óptima,
estos pacientes deben tener idealmente una confirmación histológica previa a la primera exploración radiológica.
Ocasionalmente,
la solicitud llega cómo sospecha clínica de especialistas no miembros del comité y un hallazgo de tumor solo puede considerarse como probable cáncer.
En estos casos,
se realizará un informe con igual estructura que los habituales,
con una clasificación TNM referida como hipotética.
De esta manera,
se evitan repetir exploraciones una vez confirmada la neoplasia,
teniendo una válida para la estadificación.
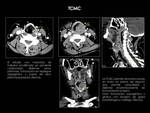
En nuestro centro disponemos de equipos de nueva generación que incluyen dos aparatos de tomografía computarizada multicorte (TCMC) de 64 y 128 detectores y dos equipos de resonancia magnética (RM) de 1,5T.
Así mismo contamos con 5 ecógrafos,
como técnica complementaria y de elección como guía para biopsias de tumoraciones primarias superficiales o adenopatías de sospecha maligna.
1.
a. Ventajas y desventajas de TCMC y RM (Fig. 4 y Fig. 5)
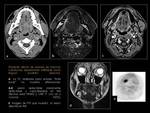
RM de elección en tumores de cavidad oral y orofaringe,
demostrada su superioridad sobre TCMC en la resolución de contraste tisular de forma evidente (Fig. 6).
1.
b.
Diagnóstico y Estadificación:
A.
Tumor Primario.
Dependiendo fundamentalmente de la región anatómica (Fig. 7).
Excepciones a estas indicaciones son:
- Si el primer estudio fue diferente al teóricamente indicado,
prepondera el ya realizado,
con objeto de un mejor estudio comparativo.
- La RM es de elección para la identificación de la integridad de la fascia prevertebral en tumores de hipofaringe candidatos a cirugía radical o de rescate.
- Si,
según criterios dependientes del paciente,
hay alguna contraindicación o es preferible utilizar otras técnicas,
para una optimización del estudio (Table 1).
B.
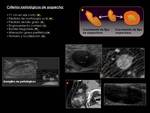
Adenopatías.
La estadificación N se estudia en la misma exploración elegida para evaluación del tumor primario.
Tanto TC como RM consideran mismos criterios de sospecha maligna (Fig. 8).
Reservamos la ecografía como técnica complementaria en casos de dudas y/o combinado con punción aspiración aguja fina (PAAF) en el estudio de adenopatías (Fig. 9).
Así mismo,
se propone,
con objeto de reducir radiación y optimizar recursos,
el control ecográfico en cuellos de difícil exploración clínica por cambios postradioterapia.
Se considera como técnica inicial para nódulos o masas palpables,
con vistas a una caracterización inicial,
confirmar si hay sospecha de adenopatía,
y si se trata de primario desconocido,
guía para PAAF y en la mayoría de las ocasiones biopsia con aguja gruesa (BAG).
Considerando que entre el 15 y el 20% de las metástasis ganglionares son indetectables por cualquier método de imagen existente en la actualidad,
en nuestro centro consideramos PET como técnica de elección combinada con las anteriores en casos de dudas diagnósticas,
que evite vaciamientos cervicales en cuellos que son teóricamente N0 (Fig. 10).
C.
Metástasis a distancia.
Para la detección de metástasis a distancia,
realizamos radiografía (Rx) postero-anterior y lateral de tórax en pacientes con tumores de todas localizaciones a excepción de nasofaringe que,
por su diferente pronóstico,
precisa TC desde el inicio.
Si Rx dudosa o clínica de sospecha,
se realizará TC.
El estudio de abdomen mediante ecografía,
solo si clínica o analítica de sospecha.
TC de abdomen con contraste iv en casos de dudas con ecografía y siempre en tumores de nasofaringe (Fig. 11).
1. c.
Control postratamiento (Fig. 12 y Table 2):
Para el control de respuesta al tratamiento se debe realizar un estudio radiológico dentro de los 6 primeros meses y no antes de las 6 semanas finalizado el tratamiento.
La modalidad del estudio será siempre la misma que la elegida para estudio pretratamiento.
No se realizan más estudios de imagen de control posteriores a excepción de que exista sospecha clínica.
2. Protocolos técnicos:
TCMC:
El estudio de rutina adquiere desde suelo de órbitas hasta ápices pulmonares.
En tumores faciales y senos paranasales el estudio se amplía desde senos frontales hasta mandíbula incluida.
Se administra doble bolo de 50 mL de contraste yodado con adquisición a los 50 seg.
para la obtención de opacificación de vasos arteriales,
venosos y una captación óptima de mucosa.
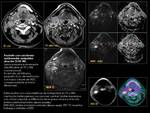
En los casos con sospecha de lesión en cuerdas vocales se pueden obtener imágenes en fonación y en reposo,
aunque hay disparidad de opinión según centros de la verdadera utilidad de esta técnica,
ya que la exploración física la supera.
Nosotros preferimos la técnica en reposo ya que hay menor incidencia de artefacto de movimiento.
Si la lesión se localiza en hipofaringe es posible la realización del estudio en Valsalva que distiende senos piriformes así como hiperinsuflación si tumores de labio o mucosa yugal.
La decisión dependerá principalmente de las características,
estado físico y posibilidad de colaboración del paciente (Fig. 13).
RM:
Antena de cabeza y cuello matricial (multicanal).
Dado que la indicación de RM se ha establecido para tumores de cavidad oral,
orofaringe y glándulas salivares,
el estudio se adquiere desde senos frontales hasta región cervical más inferior posible según el FOV máximo que nos permita la bovina.
En caso de evaluar cuello infrahiodeo se centrara en la región de interés.
Contraste gadolinio iv según peso (0,1 mL/kg a 2,5 mL/seg).
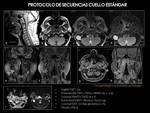
Secuencias de rutina cuello mostradas en Fig. 14.
Variaciones (Fig. 15):
- Suelo de boca y en ocasiones lengua: se añade secuencia sagital TIRMT2.
- Glándulas salivares: añadimos estudio dinámico tras contraste y secuencia SPCT2 3D para patología del conducto excretor.
- Base de cráneo: se realiza Difusión (b0,
b1000),
3D- CISS y 3D FS VIBE (High-resolution).
- Senos paranasales: sagital TSET1,
coronal TSET2 y SG TSET2,
axiales SET1,
IRT1,
SG TSET2,
TSE DP/T2,
FLAIRT2 y DWI b1000.
- Globo ocular y las órbitas: axiales SET1,
TSET2,
coronal SET1 y STIR,
sagital SET1 y axial SET1 supresión grasa tras la administración de gadolinio.
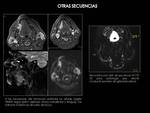
Nuestra experiencia es muy positiva en la detección de lesiones en secuencias de difusión,
en ocasiones como única alteración identificable.
Hemos apreciado una sensibilidad comparable con la PET-TC (Fig. 16).
3.
Otras consideraciones:
En el comité hemos establecido que es labor del especialista informar de la prueba a la que va a ser sometido y sus posibles alternativas en caso de que no haya conformidad.
Así mismo debe tener en cuenta las eventuales contraindicaciones.
Todo ello con vistas a evitar tiempos de cita y ocupación de sala innecesarios,
que en definitiva perjudican al óptimo manejo del enfermo.
Son imprescindibles el apoyo y la colaboración del clínico para una óptima valoración radiológica.
Así es obligada una adecuada información clínica aportando el diagnóstico histológico,
localización de la lesión,
tipo y fecha de cirugía u otros tratamientos previos que pudieran alterar la imagen.