TECNICAS DE IMAGEN EN LA EVALUACION DEL NODULO TIROIDEO
Habitualmente,
la ecografía es la primera técnica de imagen empleada ante la sospecha de un nódulo tiroideo.
Sus principales ventajas incluyen:
- permite detectar nódulos de muy pequeño tamaño (3 mm)
- diferencia nódulos solidos y quísticos
- valora el tamaño tiroideo con exactitud,
salvo en bocios con extensión endotorácica
- detecta adenopatías cervicales asociadas
- sirve de guía para la punción y para algunos procedimientos terapéuticos
La gammagrafia tiroidea con I 131 aporta información funcional.
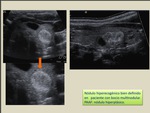
Casi todos los nódulos calientes o hipercaptantes son benignos.
Sin embargo,
no sólo los cánceres se comportan como nódulos fríos o hipocaptantes,
ya que los quistes,
nódulos coloides y muchos adenomas tampoco captan yodo radiactivo. Por tanto,
esta técnica no permite diferenciar lesiones benignas de malignas.
Otras técnicas de imagen,
que no se emplean de forma rutinaria,
son:
a) TC y RM: ayudan a valorar la extensión intratorácica de masas tiroideas / bocio multinodular,
pero no contribuyen a definir si un nódulo es benigno o maligno.
b) PET: en ocasiones facilita la diferenciación entre nódulo benigno y maligno; sin embargo,
debido a que la glándula normal capta glucosa (18-FDG),
se puede confundir con una lesión.
VALORACION ECOGRAFICA DE LOS NODULOS TIROIDEOS
La ecografía permite sugerir la naturaleza benigna o maligna de los nódulos tiroideos,
en función de varias características morfológicas.
El único rasgo ecográfico seguro para clasificar un nódulo tiroideo como benigno es que se trate de una lesión puramente quística.
En los demás casos,
la combinación de distintos rasgos en un patrón ecográfico,
es útil para determinar si debe recomendarse PAAF.
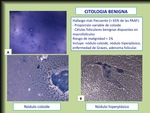
Distinguimos cinco patrones ecográficos “probablemente benignos”:
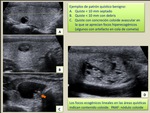
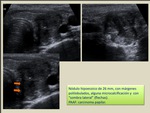
a) Nódulos quísticos con o sin focos ecogénicos
Este patrón es específico de benignidad e incluye los quistes coloides: lesiones generalmente pequeñas (<10 mm),
con contenido líquido.
Con frecuencia presentan focos ecogénicos minúsculos con reverberación posterior,
lo que se denomina artefacto en cola de cometa (causado por coloide condensado o desecado).
A veces los quistes coloides son de mayor tamaño y muestran debris,
"grumos" o concreciones de coloide ("colloid clot") (Fig. 1).
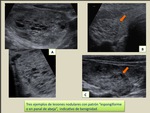
b) Patrón en panal o espongiforme
Consiste múltiples o innumerables espacios quísticos pequeños separados por septos o bandas finas.
Habitualmente son lesiones avasculares,
pero a veces los septos están vascularizados.
Pueden verse focos ecogénicos en los márgenes posteriores de los quistes.
Este patrón también indica benignidad.
En la mayoría de los casos corresponde histológicamente a hiperplasia nodular o quiste coloide (Fig. 2).
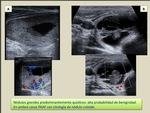
c) Nódulos grandes predominantemente quísticos
Son benignos con una elevada probabilidad.
El contenido líquido suele deberse a degeneración coloide o hemorragia previa (Fig. 3).
Aunque alrededor del 6% de los carcinomas tiroideos presenta componente quístico,
es raro que éste ocupe más de la mitad del nódulo.
Debe tenerse en cuenta que este patrón sólo es aplicable a los nodulos intratiroideos,
ya que las metástasis ganglionares del carcinoma papilar son con frecuencia quísticas.
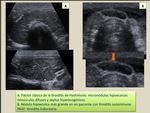
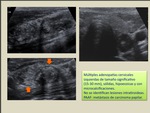
d) Nódulos minúsculos innumerables
Es el patrón típico de la tiroiditis de Hashimoto.
Consiste en áreas nodulares hipoecoicas muy pequeñas separadas por bandas hiperecogénicas.
Histológicamente se observan múltiples foliculos linfoides rodeados de fibrosis.
En ocasiones pueden verse nódulos de mayor tamaño,
que suelen corresponder a tiroiditis nodular,
hiperplasia nodular o adenoma folicular (Fig. 4).
Sin embargo,
en alrededor del 16% de los casos,
estos nódulos más grandes son neoplásicos (generalmente carcinomas papilares o linfomas).
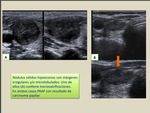
e) Nódulo hiperecogénico
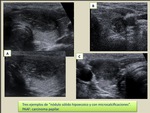
Los nódulos muy ecogénicos casi siempre son benignos; habitualmente se trata de nódulos coloides o de tiroiditis nodular (Fig. 5).
Los patrones ecográficos “sospechosos o preocupantes”,
en los que debe recomendarse PAAF,
incluyen:
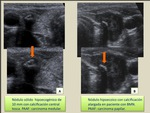
a) Nódulo sólido hipoecoico con focos ecogénicos / microcalcificaciones
Este patrón sugiere carcinoma papilar.
Aunque la baja ecogenicidad de un nódulo no es un dato específico (ya que muchos nódulos benignos son hipoecoicos),
cuando se combina con la presencia de microcalcificaciones,
da lugar a un patrón ecográfico sospechoso,
que obliga a realizar PAAF.
Las microcalcificaciones representan cuerpos de psamoma.
Individualmente no causan sombra acústica,
pero si se agrupan en agregados puede verse sombra posterior (Fig. 6).
Una valoración cuidadosa de estos focos hiperecogénicos permite distinguirlos del artefacto en cola de cometa propio de los quistes coloides.
b) Nódulo sólido hipoecoico con calcificación tosca
Este tipo de nódulos también precisa PAAF. Tanto los carcinomas medulares como los papilares pueden manifestar este patrón.
En los primeros los focos cálcicos se deben a cuerpos de psamoma,
pero en la variedad medular también están causados por depósito amiloide.
Aunque las calcificaciones groseras se ven con frecuencia en nódulos benignos (calcificaciones distróficas),
su presencia en un nódulo de baja ecogenicidad es un hallazgo preocupante (Fig. 7).
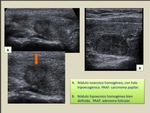
c) Nódulo sólido homogéneo con cápsula fina
Las lesiones foliculares suelen ser sólidas con ecoestructura homogénea,
morfología ovoidea y cápsula fina hipoecoica.
Con relacion al parénquima tiroideo pueden presentar aspecto iso,
hipo o hiperecogénico.
No son frecuentes las calcificaciones ni la degeneración quística.
Este patrón no es específico,
ya que se presenta tanto en lesiones benignas como malignas.
La PAAF está indicada para establecer la presencia de proliferación folicular,
que obliga a la lobectomía o tiroidectomía,
ya que ni mediante PAAF ni con BAG se puede excluir invasión capsular o vascular (este es el criterio que permite distinguir entre lesiones foliculares benignas y malignas).
La mayoría de estos nódulos corresponde finalmente a adenomas foliculares (Fig. 8).
d) Nódulo sólido con sombra acústica lateral
Este signo se produce en la interfase entre dos tejidos con diferente velocidad de propagación del sonido.
Se da en carcinomas papilares que contienen tejido fibroso denso en su periferia (Fig. 9).
Aunque la sombra lateral es también visible en nódulos quísticos,
en estos se pueden identificar otros datos sugestivos de benignidad,
que facilitan su caracterización.
Existen otros rasgos ecográficos que también se asocian a un mayor riesgo de carcinoma:
- nódulo con eje anteroposterior mayor que eje transversal (más alto que ancho): este es uno de los hallazgos más específicos de lesión maligna
- bordes irregulares o microlobulados (Fig. 10)
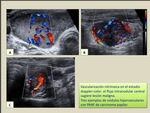
- vascularizacion intranodular: los nódulos avasculares casi siempre son benignos. La presencia de flujo intrínseco central orienta a nódulo maligno,
mientras que el flujo predominantemente periférico sugiere benignidad (Fig. 11)
Recientemente se ha propuesto un sistema de estratificación de riesgo de malignidad de los nódulos tiroideos basado en el número de hallazgos ecográficos sospechosos.
Los criterios TI-RADS categorizan los nódulos tiroideos de forma similar al sistema BI-RADS establecido para las lesiones mamarias (Fig. 12).
INDICACIONES DE LA PAAF DE TIROIDES
Tradicionalmente la principal indicación de PAAF tiroidea ha sido la existencia de un nódulo solitario.
En este caso los dos criterios principales para decidir si debe hacerse PAAF de la lesión son:
a) su apariencia ecográfica
b) su tamaño: aunque este criterio no ayuda a predecir la histología del nódulo,
sí afecta a la probabilidad de obtener una muestra diagnóstica adecuada.
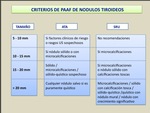
Se recomienda PAAF en:
- nódulos > 10 mm (o incluso menores) con rasgos ecográficos “preocupantes”,
como microcalcificaciones
- nódulos > 15 mm sólidos y/o con calcificación tosca
Otros criterios que deben tenerse en cuenta son:
- crecimiento extracapsular del nódulo
- presencia de adenopatías cervicales con una o más de las siguientes características: forma redondeada,
ausencia de hilio ecogénico,
ecogenicidad heterogénea,
componente quístico,
gran tamaño,
calcificaciones (Fig. 13)
- datos clínicos: presencia de factores de riesgo para desarrollar cáncer de tiroides: antecedente de radioterapia cervical,
antecedente familiar de neoplasia tiroidea,
nódulo fijo o duro,
edad < 30 años o > 60 años,
diagnóstico previo de síndrome MEN tipo 2.
En los bocios multinodulares las indicaciones de la PAAF son menos claras que en los nódulos solitarios.
Sin embargo, debe tenerse en cuenta que el riesgo de malignidad en pacientes con múltiples nódulos es similar al de los sujetos con nódulo único.
Por tanto,
en este grupo debe buscarse cuidadosamente la presencia de hallazgos ecográficos “sospechosos”,
ya que es la apariencia del nódulo y no su tamaño lo que debe determinar la realización de PAAF.
En 2002 Kim propuso hacer PAAF en todos los nódulos con al menos un criterio ecográfico sospechoso de malignidad,
con independencia de su tamaño.
Posteriormente,
diferentes sociedades médicas han publicado guías para la realización de PAAF en los nódulos tiroideos,
basadas en los datos proporcionados por la investigación científica y en la opinión de expertos.
Entre ellas destacan la de la Asociación Americana del Tiroides (ATA) y la de la Sociedad de Radiólogos en Ultrasonidos (SRU).
Ambas establecen sus recomendaciones en función del tamaño del nódulo y de sus características ecográficas.
En la siguiente tabla se recogen,
de forma simplificada,
los principales criterios de estas dos guías (Fig. 14).
Empleando estas recomendaciones es posible manejar la mayor parte de los nódulos tiroideos que encontramos en la práctica clínica.
Ambas guías recomiendan la punción de cualquier adenopatía cervical patológica.
En el árbol de decisión pueden incluirse otros parámetros,
por ejemplo los niveles de TSH.
La ATA recomienda realizar PAAF en pacientes con TSH normal o elevada y algún criterio morfológico sospechoso.
En caso de que la TSH esté disminuida,
habría que hacer gammagrafía.
En los nódulos calientes sin criterios ecográficos sospechosos se puede obviar la PAAF.
RESULTADOS CITOLOGICOS DE LA PAAF TIROIDEA
En manos expertas se obtiene una muestra adecuada en más del 90% de los casos.
Con este método la identificación de carcinomas tiroideos alcanza una sensibilidad y una especificidad elevadas (76-98% y 71-100% respectivamente).
Los resultados globales de la técnica se recogen en la Fig. 15.
Las muestras citológicas obtenidas mediante PAAF pueden clasificarse en cuatro grupos (Fig. 16):
a) no diagnósticas o inadecuadas para el diagnóstico,
generalmente debido a insuficiente componente celular.
b) diagnósticas (adecuadas para el diagnóstico),
que incluyen:
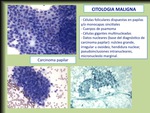
* positiva = lesiones malignas,
entre ellas la más frecuente es el carcinoma papilar (Fig. 17).
La tasa de falsos positivos es baja (1-3%).
* negativa = lesiones benignas,
que representan > 65 % (Fig. 18).
* indeterminada,
sospechosa o “proliferación folicular”: incluye muestras con algunos rasgos sugestivos de carcinoma papilar,
pero sin criterios suficientes,
así como lesiones foliculares,
en las que el citopatólogo no puede determinar si se trata de un nódulo benigno o maligno (Fig. 19).
Las principales limitaciones de la PAAF tiroidea son:
- muestras insuficientes,
que representan el 10-20%
- errores diagnósticos: pueden deberse a resultados falsos positivos (3-6%),
generalmente en tiroiditis de Hashimoto (que puede confundirse con linfoma) y falsos negativos (1-11%).
ACTITUD TERAPEUTICA Y SEGUIMIENTO DE NODULOS BENIGNOS
En los nódulos sólidos con diagnóstico citológico de cáncer el tratamiento es quirúrgico,
con tiroidectomía total o subtotal,
seguida de ablación con radioyodo para eliminar los restos de tejido tiroideo.
En las lesiones con proliferación folicular y en aquellas con PAAF indeterminada o sospechosa se suele realizar lobectomía.
En función del análisis de la pieza,
se reintervendrá para completar la tiroidectomía en caso de que se confirme malignidad.
En los nódulos benignos se debe realizar seguimiento clínico y ecográfico a los 6-18 meses.
En caso de crecimiento significativo (aumento de > 20% de diámetro) o de aparición de datos ecográficos sospechosos,
se repetirá la PAAF.
En caso contrario (nódulo estable) puede espaciarse la revisión.