INTRODUCCION:
La obesidad es una enfermedad crรณnica y multifactorial,
con una prevalencia que va en aumento a nivel mundial.
Puede asociarse a complicaciones potencialmente graves y precisa de un enfoque multidisciplinar por su gran repercusiรณn clรญnica y elevado coste sanitario.
Su prevalencia va en aumento a nivel mundial.
En Espaรฑa,
afecta al 15,5% de la poblaciรณn adulta espaรฑola (25-60 aรฑos) y es mรกs frecuente en mujeres (17,5%) que en varones (13,2%),
en personas de edad avanzada y en los grupos sociales de menor nivel de renta y educativo.
El sobrepeso afecta al 39,2% de la poblaciรณn adulta espaรฑola (25-60 aรฑos).
En la poblaciรณn infantil y juvenil (2-24 aรฑos),
se sitรบa ya en el 13,9%,
y el sobrepeso en el 26,3%.
El mรฉtodo mรกs utilizado en el adulto para definir y clasificar la obesidad es el รndice de Masa Corporal (IMC): peso (Kg)/ talla2 (metros).
Un IMC โฅ 35 asociado a comorbilidad importante o IMC โฅ 40 con o sin comorbilidad asociada definen la obesidad mรณrbida.
La OMS clasifica la obesidad segรบn el IMC (Tabla 1).
|
Tabla 1.
Clasificaciรณn de la Obesidad segรบn el IMC:
|
|
|
IMC (Kg/m2)
|
|
Peso insuficiente
|
<18,5
|
|
Normopeso
|
18,5 - 24,9
|
|
Sobrepeso (Preobeso)
|
25 - 29,9
|
|
Obesidad Clase I
|
30 - 34,9
|
|
Obesidad Clase II
|
35 - 39,9
|
|
Obesidad Clase III
|
โฅ 40
|
El abordaje inicial de la obesidad se basa en un tratamiento dietรฉtico,
asociado a modificaciones del estilo de vida,
ejercicio y terapia conductual,
asรญ como el tratamiento complementario con fรกrmacos.
Estas medidas consiguen una pรฉrdida de un 10% de peso a medio plazo,
lo que mejora las comorbilidades.
Sin embargo,
debido a los fallos del tratamiento dietรฉtico y la eficacia limitada del farmacolรณgico en estos pacientes,
se han buscado alternativas terapรฉuticas capaces de reducir las enfermedades graves asociadas.
La cirugรญa bariรกtrica ha demostrado una disminuciรณn de la mortalidad entre un 29-40 %,
y hoy en dรญa se considera un tratamiento de primera lรญnea en estos enfermos.
"The National Institute for Health and Clinical Excellence" (NICE) publicรณ en el 2006 una guรญa para el manejo de la obesidad,
en donde se reflejan las indicaciones de la C.
Bariรกtrica (Tabla 2).
|
Tabla 2.
NICE Manejo quirรบrgico de la Obesidad:
|
|
1.
Considerar la posibilidad de la cirugรญa para pacientes con obesidad severa si: IMC โฅ 40 kg/m2,
o 35-40 kg/m2 junto con otra enfermedad importante (ej: DM2 o HTA) que podrรญan mejorar con la pรฉrdida de peso.
- Se han intentado todas las medidas no quirรบrgicas adecuadas pero no se ha conseguido llegar a alcanzar o mantener un peso adecuado durante al menos 6 meses.
- Estรกn recibiendo o van a recibir un manejo intensivo en un servicio especialista en obesidad.
- Son aptos para la anestesia y para la cirugรญa.
- Se comprometen a un seguimiento a largo plazo.
|
|
2.
Considerar la posibilidad de la cirugรญa como opciรณn de primera lรญnea para adultos con un IMC > 50 kg/m-2 en los que la interveciรณn quirรบrgica se considera apropiada.
- Considerar orlistat antes de la cirugรญa,
si el tiempo de espera es largo.
|
Existen tres tipos de procedimientos en C.
Bariรกtrica:
1.
RESTRICTIVOS: Disminuyen el volumen del estรณmago.
Consigue una saciedad rรกpida.
Son ejemplos: la Gastroplastia Vertical,
la Banda Gรกstrica Ajustable por Laparoscopia,
y la Gastroplastia Tubular.
2.
MALABSORTIVOS: Alteran la distribuciรณn normal de las asas intestinales,
realizรกndose un cortocircuito intestinal que provoca una disminuciรณn en la absorciรณn de los nutrientes.
Actualmente en desuso.
Ejemplos: Bypass yeyunoileal y la Derivaciรณn Biliopancreรกtica.
3.
COMBINADOS: Se realiza una intervenciรณn en la que se combinan las tรฉcnicas restrictivas y malabsortivas.
El Bypass Gรกstrico es el prototipo de este tipo de procedimientos.
La buena tolerancia y la excelente pรฉrdida de peso,
en la mayorรญa de los casos,
han hecho del bypass gรกstrico la tรฉcnica de elecciรณn en la obesidad mรณrbida.
Existen numerosas variantes,
pero la mรกs usada es el Bypass Gรกstrico en Y de Roux.
En la actualidad existe una tendencia en realizar este tipo de intervenciones mediante laparoscopia,
ya que disminuye el tiempo de recuperaciรณn y el nรบmero de complicaciones.
Las intervenciones que mรกs se realizan actualmente son el bypass en Y de Roux y la Banda gรกstrica ajustable por laparoscopia.
En Espaรฑa la tรฉcnica mรกs extendida es el bypass gรกstrico.
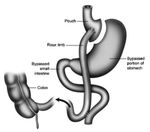
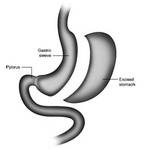
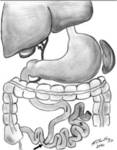
BYPASS GASTRICO EN Y DE ROUX:
El BG fue desarrollado por Mason et al en 1966,
asociando a una secciรณn gรกstrica completa horizontal la anastomosis al yeyuno.
Actualmente es la tรฉcnica mรกs extendida.
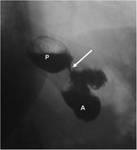
Tรฉcnica de la intervenciรณn (Figura 2):
1- Se separa el estรณmago en dos: la parte proximal forma el muรฑรณn gรกstrico y el resto (fundus + cuerpo + antro) constituye el remanente gรกstrico.
2- A 50 cm.
del รกngulo de Treitz se divide el yeyuno en dos:
El segmento distal se sube y se une al muรฑรณn gรกstrico mediante una anastomosis,
generalmente latero-lateral (anastomosis gastroyeyunal).
El tamaรฑo del estoma debe medir entre 8-15 mm.
Esta asa se denomina asa de Roux o asa alimentaria.
Puede localizarse: a) Retrocรณlica: pasa a travรฉs de una apertura en el mesocolon transverso.
b) Antecรณlica: se localiza por delante del colon transverso.
Figuras 3 y 4.
El segmento proximal se une al yeyuno distal,
a 100-150 cm.
de la gastroyeyunostomรญa (yeyuno-yeyunostomรญa termino-lateral o latero-lateral).
Asรญ se conecta el asa de Roux con el asa biliopancreรกtica.
A partir de este punto,
hasta la uniรณn ileocecal,
existe un canal comรบn.
Hallazgos normales en la valoraciรณn postoperatoria:
Tras la cirugรญa,
es importante realizar un estudio radiolรณgico de control,
que suele realizarse en el primer dรญa postoperatorio.
Se realiza para detectar complicaciones quirรบrgicas tempranas,
que pueden pasar desapercibidas en estos pacientes,
pues la clรญnica y exploraciรณn en ellos suele ser dificultosa.
La radiografรญa simple no ha demostrado gran utilidad en este sentido,
pues suele ser inespecรญfica.
La exploraciรณn de elecciรณn es estudio mediante fluoroscopia alta del tracto gastrointestinal,
con ella podemos detectar las complicaciones mรกs frecuentes de forma precoz (fuga,
edema,
obstrucciรณnโฆ).
Ademรกs nos permitirรก valorar el tamaรฑo del muรฑรณn gรกstrico y el paso de contraste al asa alimentaria.
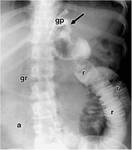
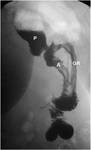
a) Fluoroscopia alta gastrointestinal: Se realiza administrando contraste oral hidrosoluble.
Hay que valorar el esรณfago distal,
el muรฑรณn gรกstrico,
la anastomosis gastroyeyunal y las asas yeyunales.
El muรฑรณn gรกstrico debe tener un tamaรฑo similar a un cuerpo vertebral torรกcico (lo que resulta en un volumen aproximado de 10-20 ml).
El contraste puede quedar en el esรณfago distal o en el muรฑรณn gรกstrico.
Algunos autores aconsejan un estudio completo del tracto gastrointestinal,
para valorar tambiรฉn el canal intestinal comรบn,
y descartar complicaciones a este nivel (lo mรกs frecuente obstrucciรณn).
Figuras 5 y 6.
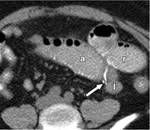
b) TC: El estudio postoperatorio mediante TC no se realiza de rutina.
Es รบtil cuando en la fluoroscopia observamos hallazgos dudosos o indicativos de complicaciรณn.
Se recomienda que siempre que se pueda se realice con contraste oral e intravenoso.
Figuras 7 y 8.
Complicaciones:
Las complicaciones mรกs frecuentes de este tipo de intervenciรณn son:
-Tempranas: Fuga postoperatoria,
edema/hematoma estomal,
รญleo paralรญtico,
obstrucciรณn intestinal,
estรณmago excluido distendido y disrupciรณn de la lรญnea de sutura.
- Tardรญas: Disrupciรณn de la lรญnea de sutura,
estenosis estomal,
obstrucciรณn,
hernia interna,
hernia a travรฉs de la pared abdominal y รบlcera marginales.
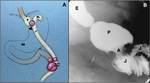
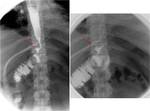
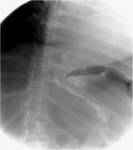
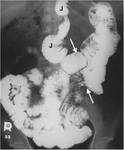
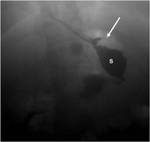
1-FUGA ANASTOMOTICA: Ocurre en un 2-5 %.
Es una complicaciรณn temprana que suele ocurrir en los 10 primeros dรญas tras la cirugรญa.
La localizaciรณn mรกs frecuente es la anastomosis gastroyeyunal.
Es una complicaciรณn muy grave,
que puede ser mortal sin tratamiento.
En la fluoroscopia se observa una extravasaciรณn de contraste en el cuadrante superior izquierdo.
La presencia de sonda con extremo en el asa alimentaria puede impedir la visualizaciรณn de la fuga.
Figura 9.
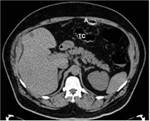
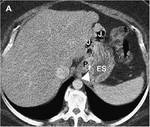
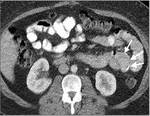
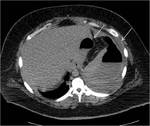
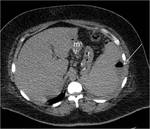
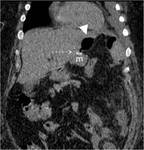
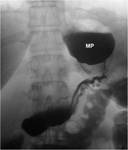
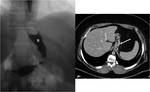
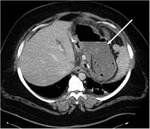
2-COLECCIONES ABDOMINALES / ABSCESOS SUBFRENICOS: Ocurre en un 2% aproximadamente.
Es una complicaciรณn muy grave,
con una elevada mortalidad y morbilidad.
En la Rx podemos observar niveles hidroaรฉreos en el cuadrante supero-izquierdo.
El TC es fundamental para el diagnรณstico de esta complicaciรณn,
visualizรกndose la colecciรณn o el absceso.
La presencia de nivel hidro-aรฉreo o material de contraste en su interior indican la fuga como causa de las colecciones/abscesos.
La fluoroscopia tambiรฉn puede ayudarnos a completar el estudio,
pudiendo observar en ella la fuga de contraste,
formando una colecciรณn.
Figuras 10-17.
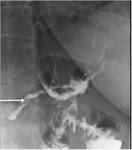
3-ESTENOSIS DE LA ANASTOMOSIS GATROYEYUNAL: Ocurre en un 3-9% de los casos.
En la fluoroscopia podemos apreciar un estrechamiento de la anastomosis GY,
dilataciรณn del muรฑรณn gรกstrico y un paso de contraste al asa yeyunal lento.
En el periodo postoperatorio inmediato,
esta anastomosis suele ser producida por edema.
Se requiere un seguimiento para comprobar si desaparece (edema) o persiste en el tiempo (estenosis).
Figuras 18 y 19.
La estenosis de la anastomosis yeyuno-yeyunal es rara (0,8%).
En el trรกnsito intestinal observaremos una dilataciรณn del asa alimentaria.
Tambiรฉn puede existir una dilataciรณn del asa eferente (Biliopancreรกtica) y distensiรณn del remanente gรกstrico,
con nivel hidroaรฉreo.
Estos hallazgos tambiรฉn pueden encontrarse en un postoperatorio inmediato y puede ser secundario a edema,
a hematoma o a obstrucciรณn por un bolo alimentario.
Figura 20 y 21.
4-OBSTRUCCION INTESTINAL DE I.
DELGADO: Ocurre en un 4-5% de los casos.
Lo mรกs frecuente es que se deba a hernias internas o bridas.
Otras causas pueden ser la estenosis en la ventana mesocรณlica (cuando el asa de Roux tiene una disposiciรณn retrocรณlica),
un bezoar o una invaginaciรณn intestinal.
Las hernias internas se suelen producir a travรฉs de la apertura en el mesocolon transverso.
El TC es la exploraciรณn radiolรณgica de elecciรณn en estos casos.
Cuando vemos las asas intestinales agrupadas y dilatadas en el cuadrante superior izquierdo,
hemos de pensar en una herniaciรณn interna.
Cuando la herniaciรณn se produce a travรฉs del mesocolon transverso,
las asas intestinales suelen estar agrupadas detrรกs del mesocolon transverso y del estรณmago.
Figura 22.
5-ULCERA MARGINAL O ESTOMAL: Incidencia del 10%. Se cree que ocurre por una hiperproducciรณn de รกcido en el muรฑรณn gรกstrico.
El diagnรณstico se realiza por endoscopia.
6-FISTULA GASTRO-GASTRICA: Trayecto fistuloso que se forma entre el muรฑรณn gรกstrico y el remanente gรกstrico.
Es muy infrecuente,
< 1%.
Se produce por fuga o por una รบlcera perforada.
Figura 23.
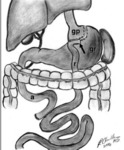
BANDA GASTRICA AJUSTABLE POR LAPAROSCOPIA.
Es un procedimiento puramente restrictivo.
Mรกs popular en Europa,
aunque su realizaciรณn estรก aumentando cada vez mรกs en EEUU.
Tรฉcnica de la intervenciรณn:
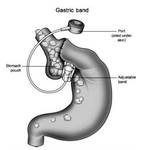
Se coloca una banda de silicona alrededor del estรณmago.
Esta banda de silicona se coloca mediante laparoscopia,
y se ajusta al estรณmago mediante un sistema de balรณn inflable.
La banda debe colocarse en el estรณmago proximal,
a 2 cm.
de la uniรณn gastro-esofรกgica,
creando asรญ un pequeรฑo muรฑรณn gรกstrico y un estoma de tamaรฑo ajustable.
La pared anterior del remanente gรกstrico se sube y se sutura al muรฑรณn para evitar el deslizamiento de la banda.
El balรณn se conecta a un acceso/porta subcutรกneo,
a travรฉs del cual se aspira o inyecta suero salino o contraste radiopaco,
para modificar el tamaรฑo de la banda de silicona y ajusta el ancho del estoma.
Figura 24.
Imagen normal postoperatoria:
El examen postquirรบrgico se realiza mediante fluoroscopia.
El muรฑรณn gรกstrico debe tener una morfologรญa simรฉtrica y medir 3-4 cm.
(distendido con material de contraste).
El tamaรฑo del estoma debe ser de 3-4 mm.,
una vez que el muรฑรณn ha vaciado el contraste.
Hay que visualizar la banda de silicona,
el catรฉter y el acceso SC.
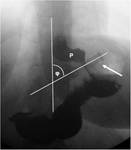
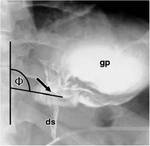
Para saber si la banda estรก bien colocada se debe medir el รกngulo phi.
El รกngulo phi es el formado por la intersecciรณn de un lรญnea paralela a la columna vertebral con una lรญnea paralela al plano de la banda (medido en proyecciรณn AP).
Este รกngulo debe estar entre 4-58ยบ.
Figura 25.
Complicaciones:
1-ESTENOSIS DEL ESTOMA Y DILATACION CONCENTRICA DEL MUรรN: Puede estar producido por un llenado excesivo de la banda,
edema del estoma postoperatorio o bloqueo del estoma por un bolo alimenticio.
En el examen mediante fluoroscopia se observa una estenosis u obstrucciรณn del estoma con dilataciรณn concรฉntrica del muรฑรณn gรกstrico.
Retraso en el paso de contraste al resto del estรณmago.
Puede visualizarse tambiรฉn reflujo de contraste al esรณfago distal.
Figura 26.
2-DILATACIรN CONCENTRICA DEL MUรON GASTRICO CRONICA: Ocurre en un 3-8% de los casos.
En este tipo de dilataciรณn el estoma es de tamaรฑo normal,
no estรก disminuido.
La dilataciรณn del muรฑรณn gรกstrico se produce por sobrealimentaciรณn.
Si no se trata se formarรก un โmegaestรณmago y un โmegaesรณfagoโ.
3-PROLAPSO DEL MUรรN/DESLIZAMIENTO DE LA BANDA:
El estรณmago distal a la banda se desliza en sentido craneal a travรฉs de la misma.
Puede ocurrir aรบn cuando la banda estรก bien colocada.
Frecuencia entre 3-13%.
Lo mรกs frecuente es que se produzca un prolapso anterior.
En la exploraciรณn radiolรณgica visualizamos un gran estรณmago de localizaciรณn excรฉntrica,
estrechamiento estomal y horizontalizaciรณn de la banda,
con รกngulo phi >58ยบ.
Figura 27.
4-OTRAS COMPLICACIONES:
Mala colocaciรณn de la banda: muy raro.
Fuga: que puede ocurrir desde la banda,
desde el catรฉter o desde el acceso SC.
Infecciรณn.
Erosiรณn de la banda.
Perforaciรณn gรกstrica aguda: Muy rara.
Puede ocurrir en casos en los que la cirugรญa es muy traumรกtica.
En los estudios radiolรณgicos se puede observar fuga de contraste hacia el cuadrante supero-izquierdo.
GASTRECTOMIA EN MANGA/TUBULAR/VERTICAL:
La gastrectomรญa en manga por laparoscopia es una tรฉcnica relativamente nueva.
Actualmente constituye el 5% de las cirugรญas bariรกtricas.
Es una tรฉcnica restrictiva.
Tรฉcnica quirรบrgica:
Se divide verticalmente el estรณmago a lo largo de la curvatura mayor.
Queda excluido el fundus y la curvatura mayor y dejan un muรฑรณn gรกstrico alargado y delgado de unos 100 ml.
El tamaรฑo del muรฑรณn se calcula colando en el interior del estรณmago un tubo que sirve de lรญmite.
Figura 28.
Imagen normal postoperatoria:
La fluoroscopia es el primer estudio a realizar,
en el primer dรญa postoperatorio.
Fundamental para descartar complicaciones como fugas.
Tanto en la fluoroscopia como en el TC vamos a observar un muรฑรณn gรกstrico alargado,
con forma de banana.
El contraste pasarรก libremente al antro y con cierto retraso al duodeno.
Este retraso en atravesar el pรญloro se considera que es normal en el contexto postoperatorio,
y suele desaparecer con el tiempo.
Figura 29.
A veces,
podemos visualizar una banda de contraste en la regiรณn del fundus proximal no excluido que puede confundirnos con imagen de fuga.
Figura 30.
Complicaciones:
1-DILATACION GASTRICA: Ocurre hasta un 4-6% de los casos.
Requiere reintervenciรณn.
En el estudio radiolรณgico se observa una pรฉrdida de la morfologรญa tubular del estรณmago,
con un volumen del mismo aumentado.
2-FUGA Y COLECCIONES: Por deshicencia de la lรญnea de sutura.
Muy rara.
Lo mรกs frecuente es que se localicen en la regiรณn cercana al รกngulo de His.
En el estudio radiolรณgico veremos extravasaciรณn de contraste.
Figura 31.
3-ABSCESO: Complicaciรณn muy grave pero tambiรฉn muy infrecuente (<0,1%).
La exploraciรณn de elecciรณn es el TC.
4-REFLUJO GASTROESOFAGICO: Este tipo de intervenciรณn favorece el reflujo GE.
Lo demostraremos en la fluoroscopia,
al ver paso de contraste desde el estรณmago hasta el esรณfago.
Puede ocurrir en el postoperatorio inmediato por disfunciรณn antral.
5-OTRAS: Obstrucciรณn,
vaciado lento o aceleradoโฆ
OTRAS TECNICAS QUIRURGICAS:
BYPASS YEYUNO-ILEAL: Fue el procedimiento quirรบrgico original.
Es un procedimiento malabsortivo.
Esta tรฉcnica no se utiliza en la actualidad por los importantes problemas de nutriciรณn que se producen.
Consiste en realizar una yeyunoileostomรญa con un asa corta yeyunal de unos 35 cm.
de longitud al รญleon terminal.
Figura 32.