Las pseudolesiones hepÃĄticas son anomalÃas que se dividen en parenquimatosas y vasculares.
Las pseudolesiones parenquimatosas incluyen:
- Ãreas focales de infiltraciÃģn grasa
- Ãreas libres de grasa
- Pseudotumor inflamatorio
- Fibrosis confluente
- Hipertrofia segmentaria
- Peliosis hepÃĄtica
Las pseudolesiones vasculares,
por otra parte,
comprenden:
- Diferencias transitorias de la atenuaciÃģn
- Malformaciones vasculares
- Malformaciones arteriovenosas
- FÃstulas arterioportales
- Telangiectasia hemorrÃĄgica hereditaria
La principal dificultad consiste en diferenciar estas imÃĄgenes de lesiones neoplÃĄsicas.
|
PSEUDOLESIONES PARENQUIMATOSAS
|
ÃREAS FOCALES DE INFILTRACIÃN GRASA
La infiltraciÃģn grasa en el hÃgado es una complicaciÃģn metabÃģlica comÚn de un variado grupo de procesos tÃģxicos,
isquÃĐmicos e infecciosos.
Tabla 1.
- Obesidad
- Diabetes mellitus
- MalnutriciÃģn
- Quimioterapia
- Alcoholismo
-
- SobrealimentaciÃģn
- Enfermedades metabÃģlicas congÃĐnitas
- Enfermedades inflamatorias de la vesÃcula biliar
- Hepatitis grave
- AdministraciÃģn endÃģgena y exÃģgena de esteroides
- GestaciÃģn
- NutriciÃģn parenteral
- Transplante hepÃĄtico
|
Los cambios grasos tiene lugar como respuesta a una agresiÃģn o reacciÃģn tÃģxica hepatocelular.
La infiltraciÃģn grasa puede presentar distintos patrones: difusa o focal.
- Focal (30-40%): ÃĄreas Únicas (10%) o mÚltiples ÃĄreas parcheadas (20-30%)
- Difusa (60-70%): patrÃģn mÃĄs frecuente.
Puede presentarse de tipo segmentario,
lobar o distribuciÃģn irregular.
Las localizaciones frecuentes de infiltraciÃģn grasa son la porciÃģn ventro-medial del segmento hepÃĄtico IV adyacente al ligamento falciforme,
segmento III,
ÃĄrea perivesicular y subcapsular.
La disminuciÃģn del aporte del flujo portal y su irrigaciÃģn por parte de venas sistÃĐmicas (vena cÃstica,
vena gÃĄstrica izquierda aberrante,âĶ) se traduce en una isquemia nutricional que induce cambios grasos en dicha localizaciÃģn.
TÃĐcnicas de imagen:
En ecografÃa,
las zonas afectadas presentan una mayor ecogenicidad,
con disminuciÃģn de la transmisiÃģn sÃģnica a su travÃĐs,
sin revelar efecto masa ni distorsiÃģn vascular.
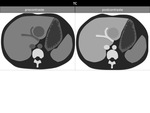
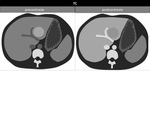
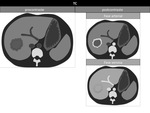
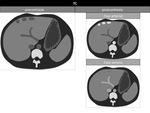
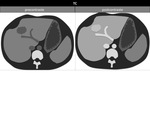
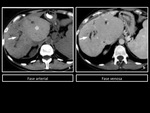
En TCMD,
son ÃĄreas de densidad disminuida por infiltraciÃģn grasa,
en torno a 10 UH (unidades Hounsfield) menos que los del bazo en imÃĄgenes precontraste y unas 25 UH menos que en las imÃĄgenes postcontraste.
Los depÃģsitos focales de grasa son identificados como ÃĄreas de baja densidad,
pobremente definidas,
esfÃĐricas o no esfÃĐricas,
sin producir efecto masa.
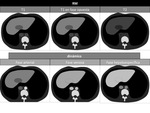
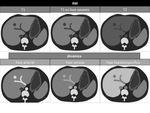
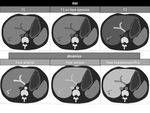
Figura 1 y 2
La RM es posiblemente la mejor tÃĐcnica para detectar la grasa intracelular.
Con el estudio T1 en fase opuesta permite caracterizar estas lesiones,
ya que se anula selectivamente la seÃąal de las ÃĄreas donde hay grasa y agua,
y la zona esteatÃģsica aparece hipointensa con respecto al resto del parÃĐnquima.
Figura 3 y 4
En la siguiente tabla,
se resumen las caracterÃsticas radiolÃģgicas en la TCMD y RM:
Tabla 2
|
TCMD
|
RM
|
|
Precontraste: 10 UH menos que el bazo
|
T1: iso o discretamente hiperintenso
T2: hiperintenso
|
|
Postcontraste: 25 UH menos que el bazo
|
STIR: iso o discretamente hipointenso
|
|
Ãreas de baja intensidad,
pobremente definidas,
esfÃĐricas o no esfÃĐricas
|
T1 Fase opuesta: hipointenso
|
|
No hay efecto masa
|
Gd-EOB-DTPA: isointenso o discretamente hipointenso
|
|
Fase hepatoespecÃfica tras Gd-EOB-DTPA: discretamente hipointenso
|
Datos clave:
|
Los vasos pasan a travÃĐs del ÃĄrea grasa,
sin efecto masa.
SeÃąal hipointensa en T1 en fase opuesta eco gradiente.
CaracterÃsticas que no comparten con lesiones malignas:
- Las lesiones malignas suelen ser hiperintensas en T2
- Tienen diferente comportamiento en el estudio dinÃĄmico (hipo o hipervascular).
- Otros signos como pseudocÃĄpsula,
hemorragia,
necrosis...
|
ÃREAS LIBRES DE GRASA
Presentan la misma distribuciÃģn que las ÃĄreas de infiltraciÃģn grasa (perivesicular y en el segmento IV).
Pueden presentarse adyacentes a un tumor secundarias a un shunt arterioportal o como un halo alrededor de un tumor expansivo.
TÃĐcnicas de imagen:
En ecografÃa,
a diferencia de los depÃģsitos grasos,
las ÃĄreas libres de grasa aparecen hipoecoicas,
sin signos de efecto masa.
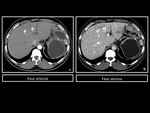
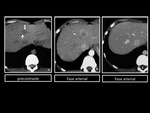
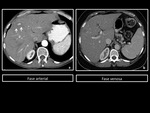
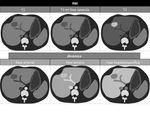
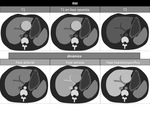
En TCMD,
presenta una apariencia hiperdensa que varÃa segÚn el grado de infiltraciÃģn grasa del parÃĐnquima hepÃĄtico.
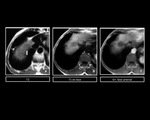
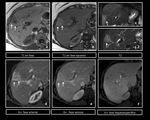
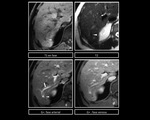
Figura 5 y 6
En RM,
tras la administraciÃģn de contraste (Gd-EOB-DTPA),
el ÃĄrea focal de respeto graso se muestra discretamente isointenso o hiperintenso.
Figura 7 y 8
CaracterÃsticas radiolÃģgicas en la TCMD y RM: Tabla 3
|
TCMD
|
RM
|
|
Precontraste: isodenso o discretamente hiperdenso (que es variable segÚn el grado de infiltraciÃģn grasa hepÃĄtica)
|
T1: isointenso o discretamente hipointenso
T2: isointenso o discretamente hipointenso
|
|
Postcontraste: apariencia hiperdensa (que es variable segÚn el grado de infiltraciÃģn grasa hepÃĄtica)
|
STIR: isointenso
|
|
T1 Fase opuesta: hiperintenso
|
|
No hay efecto masa
|
Gd-EOB-DTPA: isointenso o discretamente hiperintenso (la lesiÃģn no muestra realce)
|
|
Fase hepatoespecÃfica tras Gd-EOB-DTPA: marcadamente hiperintenso
|
Datos clave:
|
- LocalizaciÃģn caracterÃstica (perivesicular y segmento IV)
- Apariencia hiperdensa en TC e hiperintensa en T1 en fase opuesta (con respecto a la infiltraciÃģn grasa difusa hepÃĄtica)
|
PSEUDOTUMORES INFLAMATORIOS
Los pseudotumores inflamatorios son una entidad infrecuente y pueden simular masas hepÃĄticas.
Incluyen el xantogranuloma,
xantoma fibroso,
granuloma plasmocelular,
histiocitoma,
pseudolinfoma y plasmocitoma,
que reflejan la histologÃa de los componentes de cada lesiÃģn.
Ocurre en niÃąos y jÃģvenes varones.
Aunque su etiologÃa es desconocida,
la mayorÃa de los autores sugieren que la obstrucciÃģn venosa,
comenzando por la vena porta,
produce secundariamente estasis biliar,
degeneraciÃģn y necrosis de los conductos biliares lo que lleva a la formaciÃģn de abscesos o xantogranulomas.
Los sÃntomas y hallazgos analÃticos indican la existencia de un proceso infeccioso agudo,
siendo la colangitis piogÃĐnica recurrente la manifestaciÃģn mÃĄs frecuente.
TÃĐcnicas de imagen:
En ecografÃa,
presentan un patrÃģn inespecÃfico: masas heterogÃĐneas hipoecoicas,
patrÃģn en mosaico semejantes a las visualizadas en neoplasias hepÃĄticas (HCC).
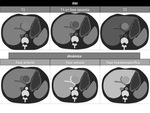
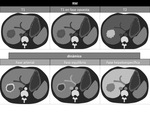
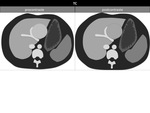
En TCMD,
muestran un patrÃģn inespecÃfico,
predominantemente hipodenso.
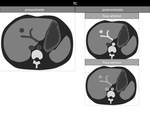
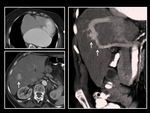
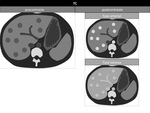
Figura 9 y 10
En RM,
su apariencia es variable segÚn sus componentes histolÃģgicos: en aquellas lesiones que predominan el tejido fibrÃģtico se muestran en T2 discretamente hipointensas,
mientras que aquellas en las que predominan las cÃĐlulas inflamatorias se muestran marcadamente hiperintensas.
figura 11 y 12
CaracterÃsticas radiolÃģgicas en la TCMD y RM: Tabla 4
|
TCMD
|
RM
|
|
Precontraste: inespecÃfico,
hipodenso
|
T1: hipointenso con centro marcadamente hipointenso
T2: isointenso o discretamente hiperintenso**
(tejido fibrÃģtico: hipointenso;
componente inflamatorio: hiperintenso)
|
|
Postcontraste:
|
Arterial: realce perifÃĐrico precoz
|
STIR: isointenso
|
|
T1 Fase opuesta: isointenso
|
|
Venoso: realce homogÃĐneo y completo
|
Gd-EOB-DTPA: realce perifÃĐrico precoz
|
|
TardÃo: persiste el realce perifÃĐrico y centro hipodenso
|
Fase hepatoespecÃfica tras Gd-EOB-DTPA: hipointenso (carece de hepatocitos)
|
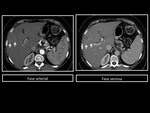
Es difÃcil diagnosticar un pseudotumor inflamatorio hepÃĄtico por imagen en RM,
por lo que siempre debe ir complementado con una toma de biopsia.
Datos clave:
|
- Su comportamiento en el estudio dinÃĄmico: realce precoz arterial,
homogeneidad en la fase venosa y en fase tardÃa persiste el realce perifÃĐrico y centro hipodenso.
|
PELIOSIS HEPÃTICA
La peliosis se trata de una entidad benigna que causa dilataciÃģn de los sinusoides y mÚltiples cavidades quÃsticas rellenas de sangre.
La peliosis se encuentra frecuentemente asociada a enfermedades crÃģnicas como la tuberculosis,
transplantados renales,
enfermedades hematolÃģgicas,
VIH y en pacientes en tratamiento prolongado con esteroides,
anticonceptivos oral,
hormonoterapia o estrÃģgenos.
La regresiÃģn de la enfermedad es posible una vez finalizado el agente causante o despuÃĐs de recibir tratamiento antibiÃģtico adecuado.
TÃĐcnicas de imagen:
En ecografÃa,
presentan un patrÃģn inespecÃfico: ecogenicidad heterogÃĐnea con ÃĄreas hipoecoicas e hiperecogÃĐnicas.
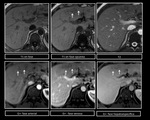
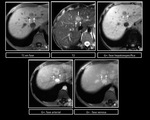
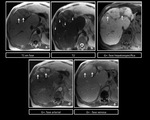
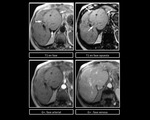
En TCMD y RM,
tras la administraciÃģn de contraste,
aparecen lesiones esfÃĐricas,
inicialmente hiperdensas e hiperintensas y en la fase venosa se muestran isodensas e isointensas respectivamente con un lavado del contraste tardÃo.
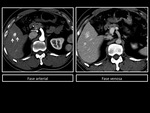
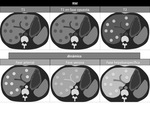
Figura 13 y 14.Figura 15 y 16
CaracterÃsticas radiolÃģgicas en la TCMD y RM: Tabla 5
|
TCMD
|
RM
|
|
Precontraste: hipodenso
|
T1: hipointenso
T2: marcadamente hiperintenso
|
|
Postcontraste:
|
Arterial: realce precoz
|
STIR: isointenso
|
|
T1 Fase opuesta: isointenso
|
|
Venoso: isodenso
|
Gd-EOB-DTPA:
Fase arterial: realce precoz
Fase venosa: isointenso o hiperintenso
Fase equilibrio: isointenso o hiperintenso
|
|
TardÃo: isodenso
|
Fase hepatoespecÃfica tras Gd-EOB-DTPA: hipointenso (carece de hepatocitos)
|
Datos claves:
|
- Lesiones esfÃĐricas heterogÃĐneas con realce centrÃpeto o centrÃfugo
- Se diferencia del hemangioma por la presencia de tractos portales
|
FIBROSIS CONFLUENTE HEPÃTICA
La cirrosis confluente hepÃĄtica se observa en un 15% de pacientes con cirrosis avanzada candidatos a un transplante hepÃĄtico.
Se caracteriza por su localizaciÃģn especÃfica,
en el segmento medial del lÃģbulo hepÃĄtico izquierdo o lÃģbulo hepÃĄtico derecho.
TÃĐcnicas de imagen:
En ecografÃa,
presenta un patrÃģn inespecÃfico: aparecen ÃĄreas hipoecoicas mal definidas o ÃĄreas heterogÃĐneas con aspecto pseudonodular.
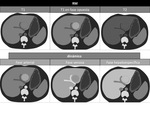
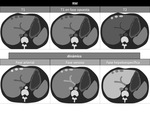
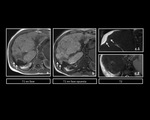
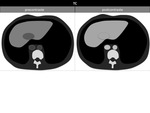
En TCMD sin contraste,
se observa un ÃĄrea focal con morfologÃa en cuÃąa.
Tras la administraciÃģn de contraste,
la lesiÃģn se muestra hipodensa en la fase arterial e hiperdensa en la fase de equilibrio o en fases tardÃas.
Es caracterÃstica la retracciÃģn capsular asociada.
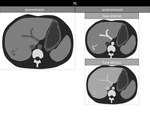
Figura 17
En RM,
muestra el mismo comportamiento en el estudio dinÃĄmico que en la TCMD.
NÃģtese que el ÃĄrea fibrÃģtica presenta realce en fases tardÃas o de equilibrio.
Figura 18 y 19
CaracterÃsticas radiolÃģgicas en la TCMD y RM: Tabla 6
|
TCMD
|
RM
|
|
Precontraste: hipodenso
|
T1: hipointenso
T2: hiperintenso
|
|
Postcontraste:
|
Arterial: hipodenso
|
STIR: hiperintenso (edema en el interior de un ÃĄrea fibrÃģtica)
|
|
T1 Fase opuesta: hipointenso
|
|
Venoso: isodenso
|
Gd-EOB-DTPA:
Fase arterial: hipointenso
Fase venosa: isointenso
Fase equilibrio: hiperintenso
|
|
TardÃo: hiperdenso
|
Fase hepatoespecÃfica tras Gd-EOB-DTPA: discreta hipointensidad heterogÃĐnea (reducciÃģn en el nÚmero de hepatocitos)
|
Datos claves:
|
- Frecuente en hÃgados cirrÃģticos
- LocalizaciÃģn especÃfica (segmento medial del LHI o segmento anterior del LHD)
- MorfologÃa en cuÃąa,
retracciÃģn capsular y pÃĐrdida de volumen.
|
HIPERTROFIA SEGMENTARIA
La hipertrofia segmentaria tiene lugar en procesos en los que existe anomalÃas vasculares (SÃndrome de Budd-Chiari) o atrofia y distorsiÃģn secundaria del parÃĐnquima hepÃĄtico (colangitis esclerosante) que produce una hipertrofia compensatoria de los segmentos no afectos.
TÃĐcnicas de imagen:
Tanto en TCMD y RM,
las ÃĄreas de hipertrofia se observan hiperdensas e hiperintensas en T1 respectivamente,
comparado con el resto del parÃĐnquima.
Figura 20 y 21.
Figura 22 y 23
CaracterÃsticas radiolÃģgicas en la TCMD y RM: Tabla 7
|
TCMD
|
RM
|
|
Precontraste: hiperdenso
|
T1: hiperintenso
T2: isointenso
|
|
Postcontraste:
|
Arterial: isodenso
|
STIR: isointenso
|
|
T1 Fase opuesta: hiperintenso
|
|
Venoso: isodenso
|
Gd-EOB-DTPA:
Fase arterial: isointenso
Fase venosa: isointenso
Fase equilibrio: isointenso
|
|
TardÃo: isodenso
|
Fase hepatoespecÃfica tras Gd-EOB-DTPA: isointenso
|
Datos claves:
|
- Presente en hÃgados con anomalÃas vasculares o distorsiÃģn arquitectural (Budd-Chiari,
colangitis esclerosante)
- En el estudio dinÃĄmico muestra el mismo comportamiento que el parÃĐnquima hepÃĄtico sano
|
COMPRESIÃN DEL PARÃNQUIMA
La contracciÃģn de los haces del diafragma producen una compresiÃģn secundaria del parÃĐnquima hepÃĄtico,
de predominio en los segmentos VII y VIII.
TÃĐcnicas de imagen:
En la inspiraciÃģn profunda durante la realizaciÃģn del TCMD y RM,
las ÃĄreas de compresiÃģn se observan como ÃĄreas hipodensas e hipointensas respectivamente.
Figura 24,
25 y 26.
CaracterÃsticas radiolÃģgicas en la TCMD y RM: Tabla 8
|
TCMD
|
RM
|
|
Precontraste: hipodenso
|
T1: discretamente hipointenso
T2: discretamente hipointenso o isointenso
|
|
Postcontraste:
|
Arterial: hipodenso
|
STIR: discretamente hipointenso
|
|
T1 Fase opuesta: discretamente hipointenso
|
|
Venoso: isodenso
|
Gd-EOB-DTPA:
Fase arterial: hipointenso
Fase venosa: isodenso
Fase equilibrio: isodenso
|
|
TardÃo: isodenso
|
Fase hepatoespecÃfica tras Gd-EOB-DTPA: isointenso
|
|
PSEUDOLESIONES VASCULARES
|
DIFERENCIAS TRANSITORIAS DE LA ATENUACIÃN
Las diferencias transitorias de la atenuaciÃģn se asocian frecuentemente a shunts intrahepÃĄticos: arterioportales,
arteriosistÃĐmicos y portosistÃĐmicos,
segÚn la conexiÃģn vascular.
Shunts arterioportales: es el tipo mÃĄs frecuente de shunts intrahepÃĄticos,
que generalmente se asocian a hepatocarcinoma o a causas iatrogÃĐnicas (biopsia o ablaciÃģn por radiofrecuencia).
Existe una comunicaciÃģn directa entre el vaso nutricio arterial de la neoformaciÃģn y una vÃĐnula de drenaje portal,
lo que incrementa el flujo arterial alrededor del tumor.
TÃĐcnicas de imagen:
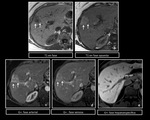
El signo radiolÃģgico clave es el realce precoz de las ramas portales durante la fase arterial.
Figura 27 y 28.
FIgura 29 y 30.
CaracterÃsticas radiolÃģgicas en la TCMD y RM:
|
TCMD
|
RM
|
|
Precontraste: hipodenso
|
T1: hipointenso
T2: hiperintenso
|
|
Postcontraste:
|
Arterial: realce precoz de las ramas portales
|
STIR: hiperintenso (edema en el interior de un ÃĄrea fibrÃģtica)
|
|
T1 Fase opuesta: hipointenso
|
|
Venoso: isodenso
|
Gd-EOB-DTPA:
Fase arterial: hiperintenso
Fase venosa: isointenso o discretamente hiperintenso
Fase equilibrio: isointenso
|
|
TardÃo: isodenso
|
Fase hepatoespecÃfica tras Gd-EOB-DTPA: hipointenso
|
Shunts portosistÃĐmicos: Es la comunicaciÃģn directa entre la vena porta y las venas sistÃĐmicas.
Es frecuente en hÃgados cirrÃģticos con hipertensiÃģn portal y en casos con circulaciÃģn colateral extrahepÃĄtica.
En ausencia de una relaciÃģn directa con una neoplasia,
la causa mÃĄs comÚn de las diferencias transitorias de la atenuaciÃģn (DTA) es la trombosis de los vasos portales.
Figura 31
MALFORMACIONES VASCULARES
SegÚn la clasificaciÃģn de Mullicken y Glowacki,
las malformaciones vasculares se dividen en:
- Flujo-rÃĄpido: que incluyen malformaciones arteriovenosas y fÃstulas arterioportales.
- Flujo-lento: shunts portosistÃĐmico y malformaciones linfangÃticas.
La mayorÃa de pseudolesiones vasculares se deben a las de flujo rÃĄpido.
Malformaciones arteriovenosas: son anomalÃas congÃĐnitas en la formaciÃģn de los vasos sanguÃneos que derivan la sangre hacia conexiones arteriovenosas formando vasos anÃģmalos.
ClÃnicamente se observa en neonatos con insuficiencia cardÃaca,
hepatomegalia,
hipertensiÃģn portal o anemia,
y en adultos en el contexto de una telangiectasia hemorrÃĄgica hereditaria con insuficiencia cardÃaca congestiva,
infarto hepÃĄtico o hipertensiÃģn portal.
Con frecuencia la MAV ocurre entre la arteria hepÃĄtica y la vena suprahepÃĄtica,
asà como en la arteria hepÃĄtica y el sistema venoso portal.
TÃĐcnicas de imagen:
En TCMD,
en el precontraste las MAV aparecen como ÃĄreas hipodensas.
En la fase arterial y portal precoz,
la lesiÃģn muestra un realce intenso y homogÃĐneo.
Figura 32,
33 y 34.
Los hallazgos tÃpicos en el estudio dinÃĄmico en RM, es el realce de las venas suprahepÃĄticas durante la fase arterial.
Figura
CaracterÃsticas radiolÃģgicas en la TCMD y RM:
|
TCMD
|
RM
|
|
Precontraste: hipodenso
|
T1: hipointenso
T2: hipointenso
|
|
Postcontraste:
|
Arterial: realce precoz de las venas suprahepÃĄticas/portal
|
STIR: hipointenso
|
|
T1 Fase opuesta: hipointenso
|
|
Venoso: isodenso o discretamente hiperdenso
|
Gd-EOB-DTPA:
Fase arterial: realce homogÃĐneo precoz
Fase venosa: isointenso
Fase equilibrio: isointenso
|
|
TardÃo: isodenso
|
Fase hepatoespecÃfica tras Gd-EOB-DTPA: hipointenso
|
Datos claves:
|
Se diferencia del hemangioma por:
- Hipointensidad en T2
- Ausencia de relleno progresivo durante el estudio dinÃĄmico
|
FÃstulas arterioportales: Pueden ser adquiridas o congÃĐnitas y pueden presenta una localizaciÃģn intra o extrahepÃĄtica.
Las causas adquiridas incluyen cirrosis hepÃĄtica,
tumores hepÃĄticos,
traumatismo penetrantes,
biopsia percutÃĄnea,
gastrectomÃa,
colangiografia transhepÃĄtica y cirugÃa biliar.
Las causas congÃĐnitas estÃĄn asociadas a telangiectasia hemorrÃĄgica hereditaria,
atresia biliar y el SÃndrome de Ehlers-Danlos.
Generalmente son asintomÃĄticos en el primer aÃąo de vida y mÃĄs tarde presentan hipertensiÃģn portal,
esplenomegalia,
varices y ascitis.
TÃĐcnicas de imagen:
En ecografÃa Doppler-color muestra una dilataciÃģn de la arteria hepÃĄtica y del segmento de vena porta en la que se sitÚa la fÃstula y presenta un flujo hepatÃģfugo.
Figura
En el estudio dinÃĄmico tanto en TCMD como en RM,
se observa un realce completo del sistema venoso portal adquiriendo la intensidad de seÃąal similiar al de la aorta en cada una de las fases.
Telangiectasia hemorrÃĄgica hereditaria: TambiÃĐn conocida como enfermedad Rendu-Osler-Weber,
es una enfermedad autosÃģmica dominante que se caracteriza por presentar lesiones angiodisplÃĄsicas viscerales y mucocutÃĄneas.
La afectaciÃģn hepÃĄtica estÃĄ presente en un 10-40% de los casos y se caracteriza por la existencia de malformaciones AV que se distribuyen de forma difusa por el parÃĐnquima hepÃĄtico:
- shunts intrahepÃĄticos (arterioportal,
arteriosistÃĐmico y venoso portosistÃĐmico)
- Telangiectasias difusas
- Masas vasculares focales.
- DilataciÃģn de la arteria hepÃĄtica y tortuosidad de los vasos en el hilio hepÃĄtico
TÃĐcnicas de imagen:
El TCMD es Útil para realizar un estudio multifÃĄsico del sistema arterial y venoso hepÃĄtico.
las telangiectasias (60%) se muestran como lesiones redondeadas milimÃĐtricas hipervasculares.
Figura 35.
En RM,
las telangiectasias aparecen como lesiones milimÃĐtricas hipo o isointensas en T1 e iso o hiperintensas en T2.
El estudio dinÃĄmico revela un intenso realce en fase arterial y una seÃąal isodensa con respecto al parÃĐnquima circundante en la fase portal o de equilibrio.
Figura 36 y 37