El término abdomen agudo hace referencia al cuadro clínico caracterizado por dolor abdominal intenso y de evolución inferior a una semana que requiere tratamiento médico o quirúrgico urgente.
Como entidades etiológicas más frecuentes destacan por orden de frecuencia la apendicitis aguda,
colecistitis aguda,
obstrucción intestinal,
patología ginecológica aguda,
pancreatitis aguda,
cólico renal,
úlcera péptica y diverticulitis aguda.
En mujeres en edad fértil,
a las patologías abdominales habituales,
hay que sumar las patologías de origen ginecológico,
sobre todo si el dolor es de localización pélvica.
En este trabajo realizamos una revisión de causas más frecuentes de dolor en piso abdominal inferior en mujeres en edad fértil,
haciendo distinción entre dos formas de presentación clínica.
En primer lugar,
la forma de presentación más frecuente ,
un cuadro de dolor en fosa iliaca derecha o hipogastrio,
leucocitosis o fiebre.
En este caso los diagnósticos más frecuentes a tener en cuenta son los siguientes: Apendicitis aguda,
adenitis mesentérica,
enfermedades ileocecales,
torsión ovárica,
enfermedad inflamatoria pélvica (EIP),
quiste hemorrágico,
embarazo ectópico.
En segundo lugar un cuadro de dolor hipogástrico de presentación brusca que puede ir acompañado de inestabilidad hemodinámica; pensaremos fundamentalmente en rotura de embarazo ectópico y rotura de quiste anexial.
Teniendo en cunta que las mujeres en edad fertil constituyen un grupo poblacional especialmente sensible a la radiación,
fundamentalmente por la posibilidad de embarazo inadvertido; la exploración inicial deberá ser la ecografía. El estudio ecográfico permitirá realizar,
en la mayor parte de los casos,
el diagnóstico diferencial entre patología no ginecológica y patología ginecológica.
En aquellos casos en los que el estudio ecográfico no sea concluyente es preferiblre realizar una TC abdominal con contraste iv.
Apendicitis aguda.
Consiste en la inflamación y sobreinfección del apéndice vermiforme,
secundaria a la obstrucción del mismo.
Supone aproximadamente un tercio de las causas de abdomen agudo que se presentan con dolor en FID.
El cuadro clínico típico comienza con un dolor transitorio en la región periumbilical que posteriormente se desplaza hacia la FID y puede asociar signos de irritación peritoneal.
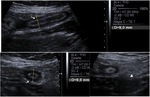
Ecografía:
Visualización del apéndice (tubo ciego,
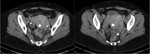
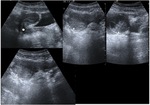
no compresible y apresitáltico cuyo origen es el ciego) el cual se encuentra aumentado de grosor (diámetro mayor de 6mm). Fig. 1
Signos indirectos: Signo de McBurney ecográfico positivo,
grasa periapendicular hiperecogénica,
apendicolito,
liquido libre o abscesos pericecales.
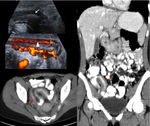
TC:
Diámetro de la luz apendicular mayor de 6mm.
Hiperatenuación de la grasa pericecal.
Aplendicolito.
Colecciones y abscesos periapendiculares.
Adenitis mesentérica.
Se refiere a la inflamación de los ganglios linfáticos mesentéricos ileocecales en paciente con el apéndice normal.
Clinicamente cursa de forma semejante a la apendicitis aguda.
Asociada a infecciones víricas y autolimitada.
Ecografía:
Ganglios linfáticos mesentéricos aumentados de tamaño y dolorosos en número mayor de cinco.
Apéndice normal.
Puede coexistir con inflamación de la mucosa del íleon terminal.
Enfermedades ileocecales.
Hace referencia a la inflamación,
por diversas causas,
del colon derecho y el ileón terminal.
Causas de ileitis terminal: Enfermedad de Crohn,
tuberculosis,
infección por Yersinia...
Causas de colitis derecha: Enfermedad de Crohn,
tiflitis,
tuberculosis,
amebiasis,
colitis isquémica.
Ecografía:
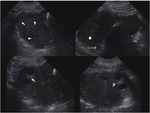
Engrosamiento de la pared cecal y del ileon terminal mayor de 3 mm y la presencia de hiperseñal mural en estudio doppler color (hiperemia parietal). Fig. 2
TC:
Engrosamiento y realce parietal.
Enfermedad inflamatoria pélvica.
Denominación genérica de la infección del aparato genital femenino.
Puede afectar a estructuras ginecológicas y extenderse a órganos adyacentes.
Los agentes etiológicos más frecuentes son Neisseria gonorrhoeae y Chlamidya trachomatis.
En un 40% de los casos son polimicrobianas.
Los síntomas más comunes son fiebre,
dolor abdominal,
metrorragia,
dispauremia.
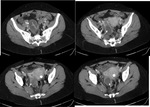
Hallazgos en Ecografía y TC:
Hallazgos precoces. Engrosamiento endometrial,
ovarios aumentados de tamaño,
dilatación de trompas (aspecto de colección tubular y serpiginosa) Fig. 3
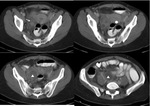
Hallazgos avanzados.
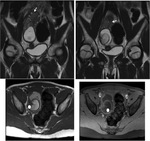
Colecciones pélvicas confluyentes con pérdida de la definición de estructuras ginecológicas.
Masas complejas multiloculadas (abscesos tuboováricos) Fig. 4 Fig. 5
Afectación extraginecológica.
De asas de intestino delgado y colon (obsturcción),
ureteral (uropatía obstructiva),
peritoneal y hepática (Sd.
de Fitz-Hugh-Curtis)
Torsión ovárica.
Rotación parcial o completa del pedículo ovárico sobre su eje.
Este hecho compromete el drenaje linfático y venoso,
porvocando congestión y edema ovárico que ocasionan una pérdida de la perfusión arterial,
originando isquemia.
Suele aparecer durante la infancia y años fértiles. Puede aparecer en ovarios normales,
sobre todo en niñas o asociada a un quiste o masa ovárica.
Ecografía:
Hallazgos variables en función del tiempo de duración y el grado de afectación vascular.
Ovario aumentado de tamaño.
Presencia de múltiples folículos corticales periféricos.
Líquido libre en fondo de saco de Douglas. Fig. 6
El estudio con Doppler-color puede mostrar la falta de flujo (En un 40 % de los casos es normal)
TC y RM:
Ovario aumentado de tamaño con folículos periféricos,
puede estar en una posición anómala.
Engrosamiento tubárico y desviación del útero hacia el lado de la torsión.
Posible masa ovárcica asociada (más frecuente el teratoma maduro) Fig. 7
Síndrome de hiperestimulación ovárica.
Complicación yatrógena secundaria a la inducción de la ovulación.
Intensidad variable,
desde casos leves hasta hipotensión,
alteraciones hidroelectrolíticas,
pudiendo llegar a comprometer la vida de la paciente.
Ecografía y TC:
Variable según intensidad.
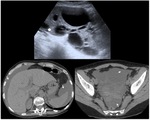
Casos leves: Ovarios aumentados de tamaño,
sin llegar a superar los 5 mm
Casos graves: Ovarios aumentados de tamaño (5-10 cm),
con númerosos quístes que pueden llegar a sustituir la mayor parte del ovario.
Ascitis y derrame pleural asociados. Fig. 8
Quiste hemorrágico.
Hemorragia interna de un quiste funcional (quiste folicular y quiste de cuerpo lúteo,
sobre todo éste último) Más frecuente en los quistes del cuerpo lúteo.
Ecografía:
Los hallazgos pueden variar debido al aspecto ecográfico variable de la sangre,
el cual depende de la cantidad de hemorragia y del tiempo transcurrido.
Los quiste hemorrágicos agudos suelen ser hiperecogénicos,
homogéneos y poseen realce acústico posterior.
A medida que transcurre el tiempo,
el coágulo se hemoliza y el patrón interno se hace más heterogéneo,
llegando a simular masas sólidas. Fig. 9
La presencia de líquido libre intraperitoneal y un cuadro clínico de mayor gravedad debe hacernos sospechar el diagnóstico de rotura,
que puede simular tanto clínica como ecográficamente un embarazo ectópico.
Embarazo ectópico.
La forma de presentación,
junto con la rotura de un quiste hemmorragico,
es de mayor brusquedad y gravedad que el resto de entidades mencionadas,
pudiendo existir asociados hipotensión y un descenso del hematocrito.
Existen factores que aumentan el riesgo de embarazo ectópico como pueden ser cualquier anomalía tubárica que impida el transito del cigoto,
antecedentes de embarazo tubárico,
antecedentes quirúrgicos ginecológicos,
EIP previa…
La localización más frecueten de embarazo ectópico es el itsmo y ampolla de la trompa de Falopio.
La ecografía transvaginal debe constituir el primer estudio de imagen,
ya que permite la evaluación más detellatada del endometrio y los anejos.
La clave diagnóstica consiste en identificar la presencia y el lugar del saco gestacional.
Existen signos inespecíficos que ayudan a localizar el saco gestacional,
pero si demostramos la existencia de embarazo intrauterino,
el embarazo ectópico prácticamente se descarta; o por el contrario si conseguimos visualizar el embrión vivo en los anejos.
Si la β-hCG sérica excede un umbral determinado (varía según si la ecografía es transvaginal o transabdominal) y no se reconoce ningún saco gestacional intrauterino,
debe sospecharse un embarazo ectópico.
Otros signos ecográficos inespecíficos son la presencia de una masa anexial,
la provocación de dolor local a la exploración transvaginal y la presencia de líquido pélvico libre.