Introducción
La tuberculosis (TBC) sigue siendo hoy en día un grave problema de salud mundial; aun siendo una enfermedad potencialmente prevenible,
tratable y erradicable,
no lo está ya que se ha minusvalorado su importancia (en 1993 llegó a declararse emergencia global por la OMS).
Existen,
no obstante,
grandes diferencias epidemiológicas en esta patología,
siendo la morbi-mortalidad mucho mayor en los países en desarrollo.
En cambio,
la tecnología y los conocimientos médicos,
consiguieron reducir la prevalencia de la TBC en los países desarrollados,
hasta prácticamente erradicarla; sin embargo,
se produjo un nuevo resurgimiento de la enfermedad,
que se atribuyó especialmente a la epidemia de VIH,
así como la existencia de grupos marginales.
En cualquier caso,
según los últimos datos de la OMS,
las tasas de incidencia,
prevalencia y mortalidad están disminuyendo aunque a ritmo lento,
especialmente en África y Europa,
que no cumplirán con los objetivos acordados.
También el control y el manejo de los casos de TBC activa,
se ha visto dificultado por la resistencia a fármacos (más frecuente en pacientes con historia previa de TBC,
coinfección por VIH,
etc.).
En los países desarrollados,
la mayoría de los casos surgen como resultado de una reactivación endógena de una infección remota (o menos frecuentemente de una reinfección exógena),
hecho que suele suceder en ancianos.
Cuando sucede en pacientes jóvenes,
afecta a minorías étnicas o en asociación con VIH,
como ya se ha referido.
Por tanto,
factores de riesgo que predisponen a la reactivación tuberculosa son el envejecimiento,
la infección por VIH y defectos en la función de los linfocitos T o inmunidad celular.
Patogenia
M.
tuberculosis es el agente responsable de la mayoría de los casos de infección tuberculosa (es resto es producido por micobacterias atípicas,
especialmente M.
kansasii y M.
avium-intracellulare),
y es un bacilo ácido-alcohol resistente,
aerobio obligado,
que se transmite por gotitas de Flügge.
La infección sucede cuando un individuo susceptible inhala las gotitas que contiene el bacilo,
que se deposita fundamentalmente en lóbulos medios e inferiores (foco primario o de Ghon),
donde es ingerido por los macrófagos alveolares.
A partir de aquí puede existir:
- Progresión Local: el curso de la infección depende de la interacción entre el poder microbicida del macrófago y la virulencia del bacilo.
- Extensión linfática: a ganglios linfáticos regionales (formación de complejo de Ghon o primario).
- Extensión hematógena: a lugares distantes (vértices pulmonares,
cortical renal,
placas epifisarias).
La respuesta inflamatoria a la infección tuberculosa está mediada por la inmunidad celular (la inmunidad humoral es mínima),
y por reacciones de hipersensibilidad retardada,
que frenan la proliferación bacilar en un periodo de 2-10 semanas desde la infección inicial.
La inmunidad celular está relacionada con la activación macrofágica,
produciendo una respuesta productiva, proliferativa (granuloma); la hipersensibilidad retardada resulta en la muerte de los macrófagos a expensas de la destrucción tisular,
y es la responsable de la respuesta exudativa (necrosis caseosa).
En la mayoría de los casos los bacilos son confinados y destruidos.
La curación sucede con la reabsorción de material caseoso,
depósito de colágeno y fibrosis,
con calcificación distrófica.
Las lesiones de mayor tamaño pueden dejar cicatrices fibrosas y nódulos persistentes (los llamados tuberculomas),
ambos pueden calcificar.
Los tuberculomas pueden contener bacilos viables en su interior.
Evidentemente la patología dependerá del balance entre proliferación bacilar,
destrucción en macrófagos activados y fuerza de la reacción de hipersensibilidad.
En un individuo normal,
inmunocompetente,
se erradica la infección,
destruyendo los bacilos diseminados y queda con memoria al antígeno (la mayoría de los casos: primoinfección asintomática).
Cuando la respuesta inmune no es tan potente,
confinan el foco primario,
quedando bacilos diseminados viables,
por lo que posteriormente ante cualquier deficiencia de células T desarrollan enfermedad postprimaria.
Los huéspedes con déficit de la inmunidad celular desarrollan la TBC primaria progresiva,
con una infección activa por bacilos diseminados.
Si la respuesta es escasa o ausente,
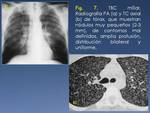
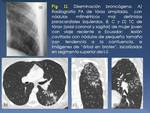
aparece la TBC miliar (Fig. 2).
Manifestaciones Radiológicas
La radiografía (Rx) de tórax se usa en conjunción con la prueba cutánea de la tuberculina (PPD) para el screening de TBC activa,
para el cual posee un alto valor predictivo negativo.
No obstante,
cualquier hallazgo en una única Rx de tórax es indeterminado respecto a la actividad de la enfermedad,
y debe acompañarse de criterios clínicos y bacteriológicos.
La diferenciación entre enfermedad activa o inactiva,
solo es fiable sobre las bases de la evolución temporal (ausencia de cambios en 4-6 meses).
Por tanto,
debemos evitar los términos de “inactividad” de la enfermedad y sustituirlos por estabilidad de las lesiones.
En cuanto a la utilidad de la tomografía computerizada (TC) para la diferenciación de enfermedad activa o inactiva,
los hallazgos radiológicos más importantes a evaluar son la presencia de imágenes en “árbol en brotes”,
nódulos acinares,
nódulos centrilolulillares y consolidaciones parenquimatosas.
1.- Enfermedad Primaria
La TBC primaria ha sido clásicamente una enfermedad infantil y continúa siendo la forma más común en la infancia,
aunque la TBC en adultos es cada vez más una infección primaria,
con el declinar de la incidencia en países desarrollados y el menor número de adultos expuestos.
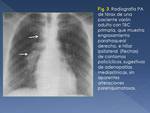
a) Linfadenopatías
Son el marcador radiológico de la TBC en niños.
La mayoría son unilaterales y derechas (bilaterales en el 31%),
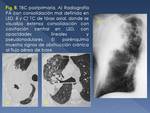
y generalmente asociadas a infiltrado parenquimatoso o atelectasia (Fig. 3).
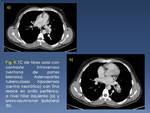
Si son de gran tamaño (mayores de 2 cm),
presentan de forma característica en la tomografía computerizada (TC),
un centro de baja atenuación por necrosis caseosa central,
y un anillo periférico de realce,
tras la administración de contraste intravenoso (Fig. 4).
Estas adenopatías presentan una resolución más lenta que la lesión parenquimatosa asociada,
y sin secuelas significativas,
aunque pueden aparecer calcificaciones nodales,
que se desarrollan a los 6 meses o más de la infección inicial,
y son más frecuentes que las calcificaciones parenquimatosas,
y ocurren más comúnmente en adultos que en niños.
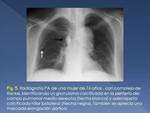
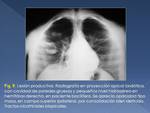
La asociación de calcificación pulmonar y adenopatía hiliar calcificada se conoce como complejo de Ranke (Fig. 5).
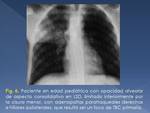
b) Consolidación
Lo más frecuente es la consolidación homogénea lobar o segmentaria,
a menudo indistinguible de una neumonía bacteriana típica,
sin una clara predilección lobar (Fig. 6).
Aunque la resolución es lenta,
no suele dejar secuelas.
Puede aparecer en hasta un tercio de los casos,
una cicatriz parenquimatosa calcificada en el foco primario de Ghon.
Los tuberculomas (opacidades persistentes con aspecto de masa),
son infrecuentes.
c) Atelectasia obstructiva/Hiperinsuflación
Es una manifestación frecuente de TBC en niños (sobre todo menores de 2 años),
tanto por enfermedad endobronquial como por compresión extrínseca por adenopatías (la estrecha vía aérea de los niños es especialmente susceptible).
La compresión extrínseca es menos frecuente en adultos tanto por el mayor calibre de la vía aérea como por la menor prevalencia de adenopatías,
aunque la afectación endobronquial,
se puede manifestar como atelectasia o masa endoluminal/peribronquial (diagnóstico diferencial con enfermedad neoplásica).
d) Derrame Pleural
Es raro en menores de 2 años,
aunque la prevalencia se incrementa con la edad.
Se desarrolla normalmente en el mismo lado de la infección inicial,
y es típicamente unilateral.
Suele ser una secuela tardía (3-7 meses desde la exposición),
y generalmente se acompaña de enfermedad parenquimatosa y nodal (única manifestación en el 5% de los casos).
La resolución es completa con tratamiento adecuado,
aunque pueden quedar un engrosamiento pleural residual y calcificación.
2.- TBC Miliar
Se produce por diseminación hematógena hacia múltiples órganos (con predilección por el pulmón),
y afecta más a menudo a niños menores de 2 años,
inmunocomprometidos y personas mayores.
Aunque es una entidad temida,
es poco frecuente,
entre 1-7% de todas las formas de enfermedad tuberculosa.
Las Rx iniciales pueden ser normales hasta en un 25-40% de los casos,
pero el patrón característico de afectación pulmonar se describe como nódulos bilaterales de 2-3 mm,
difusos,
de amplia profusión,
no calcificados,
que se asocia con otros signos radiológicos que sugieren TBC (consolidación,
cavitación,
linfadenopatías,
etc.) en alrededor de un 30% de las personas afectadas; aunque puede no mostrarse hasta las 3-6 semanas de la diseminación.
La TC es más sensible para la detección de la TBC miliar,
y pueden apreciarse nódulos de 1-2 mm con distribución perivascular y periseptal,
que a veces se asocia a septos arrosariados,
y engrosamiento de septos inter e intralobulares (Fig. 7).
3.- TBC Primaria Progresiva
Las características radiológicas de la TBC primaria progresiva son similares a la de la postprimaria y se piensa que responden a los mismos mecanismos.
Se manifiesta por consolidación parenquimatosa que a menudo afecta a los focos secundarios de siembra hematógena en los lóbulos superiores.
La cavitación ocurre con mayor frecuencia que en la TBC primaria,
y puede resultar en diseminación broncógena y miliar.
4.- TBC Postprimaria
Esta entidad ocurre en pacientes previamente sensibilizados,
pudiendo visualizar evidencias radiológicas de enfermedad primaria en 20-40% de los casos.
Aunque en ocasiones se deben a reinfección de un huésped previamente sensibilizado,
la mayoría de los casos son resultado de una reactivación de un bacilo “dormido” y viable.
Las manifestaciones radiológicas son:
a) Parenquimatosas
Consolidación heterogénea,
mal definida y con afectación multisegmentaria,
en segmentos apical/posterior de lóbulos superiores,
y segmento superior de lóbulos inferiores (lesión exudativa),
a menudo asociada a cavitación hasta en el 40-45% de los casos (Fig. 8).
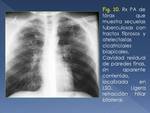
Estas alteraciones pueden evolucionar a lesión fibroproliferativa que consiste en opacidades mejor definidas,
con retículo tosco y nódulos (Fig. 9).
Con la curación,
las lesiones pueden calcificar,
y producir distorsión arquitectural,
atelectasias cicatriciales y bronquiectasias de tracción (Fig. 10).
b) Enfermedad de la vía aérea
La TBC laríngea y traqueal es menos mucho menos frecuente que la TBC endobronquial,
aunque es la forma de TBC más infecciosa.
La mayoría de los pacientes con enfermedad laríngea tienen enfermedad pulmonar,
aunque puede ser leve y pasar desapercibida.
Una masa laríngea es una forma de presentación infrecuente de la TBC postprimaria.
La afectación endobronquial se manifiesta como una estenosis bronquial irregular o lisa con engrosamiento mural circunferencial.
Se acompaña,
en la mayoría de las ocasiones,
de opacidades parenquimatosas,
predominantemente en lóbulos superiores,
y atelectasias lobares o segmentarias.
La diseminación broncógena produce una infección del árbol traqueobronquial por comunicación de una cavidad de necrosis casesosa con la vía aérea,
y es un marcador de actividad.
En las Rx de tórax,
se manifiesta como múltiples nódulos,
de 5-10 mm,
mal definidos,
de distribución lobar o segmentaria,
a distancia del foco de cavitación,
y que afecta típicamente a lóbulos inferiores (zonas declives del pulmón).
El estudio mediante TC (más sensible),
demuestra la disposición centrilobulillar de los nódulos,
con imágenes lineales ramificadas o “árbol en brotes” (Fig. 11).
Otros hallazgos menos frecuentes que pueden aparecer son nodulillos acinares,
consolidación lobar o engrosamiento septal intelobulillar.
Las linfadenopatías hiliares y mediastínicas son manifestaciones poco frecuentes de la TBC postprimaria (5%).
Del mismo modo,
no es común la presencia de derrame pleural,
que normalmente es un hallazgo de enfermedad primaria,
no obstante,
se identifica en el 16-18% de los casos.
Suele ser pequeño,
unilateral,
y acompañar a una lesión parenquimatosa,
aunque el foco parenquimatoso puede permanecer oculto.
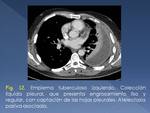
El empiema tuberculoso es menos frecuente (Fig. 12).
Secuelas y Complicaciones Torácicas
Existen una gran variedad de secuelas y complicaciones que pueden ocurrir en pacientes tratados o no de TBC,
tanto en el pulmón como en el resto de estructuras del tórax.
a) Vía Aérea
1.- Broncoestenosis
La afectación de la vía aérea central puede ser resultado de varios mecanismos: extensión directa desde una adenitis tuberculosa,
extensión endobronquial o diseminación linfática; dichos mecanismos provocan cambios granulomatosos en la pared traqueobronquial.
Ocurre en 10-40% de los pacientes con TBC activa.
Los hallazgos radiográficos pueden variar entre colapso,
hiperinsuflación,
neumonía obstructiva e impactos mucoides.
En la TC los hallazgos son inespecíficos: se identifican estenosis centrales con engrosamientos murales,
obstrucciones completas u obstrucciones por compresión extrínseca debida a adenopatía adyacente (diagnóstico diferencial con carcinoma broncogénico/metástasis).
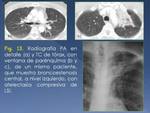
En la fase fibrótica,
podemos visualizar largos segmentos de estenosis concéntrica de luz con engrosamiento uniforme de la pared y ausencia de masa intraluminal (Fig. 13).
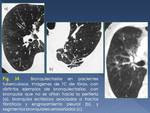
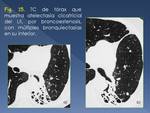
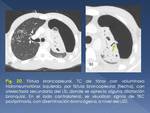
2.- Bronquiectasias
Son una complicación frecuente que podemos encontrar en el 30-60% de los pacientes con enfermedad activa postprimaria,
y del 71-86% en pacientes con enfermedad inactiva.
Normalmente se desarrollan por la destrucción y fibrosis del parénquima pulmonar,
con dilatación bronquial secundaria (Fig. 14),
aunque también pueden ser debidas,
de forma menos frecuente,
a broncoestenosis centrales con dilataciones bronquiales distales (Fig. 15).
Las bronquiectasias localizadas en los segmentos apicales y posteriores de lóbulos superiores son altamente sugestivas de etiología tuberculosa.
Los pacientes afectos son típicamente asintomáticos,
siendo la hemoptisis el síntoma más frecuente en caso de presentar sintomatología.
3.- Broncolitiasis
Es una complicación infrecuente y se define como la presencia de material osificado o calcificado en la luz del árbol traqueobronquial.
El nido cálcico de un ganglio tuberculoso erosiona la pared bronquial y puede ocluir el bronquio,
presentando síntomas como tos,
hemoptisis,
sibilancias o neumonías recurrentes.
Las manifestaciones radiológicas incluyen atelectasias lobares o segmentarias,
impacto mucoide o atrapamiento aéreo en espiración.
b) Vasculares
1.- Arteritis y Trombosis
Las arterias y venas pulmonares dentro de un área de infección TBC activa,
pueden presentar arteritis y trombosis de las mismas.
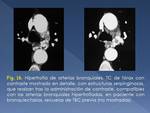
2.- Dilatación de Arterias Bronquiales
La hipertrofia de arterias bronquiales se asocia a las bronquiectasias,
frecuentes en los pacientes con secuelas de TBC (Fig. 16),
y es una causa importante de hemoptisis en estos pacientes.
Es importante reconocerlas,
para evitar su biopsia durante la broncoscopia,
dado que pueden hacer protrusión hacia la vía aérea.
3.- Aneurismas de Rasmussen
En realidad es un pseudoaneurisma de una arteria pulmonar,
causado por un debilitamiento de su pared arterial,
debido a la erosión desde una cavidad tuberculosa adyacente.
Es un fenómeno raro (4-5% de las autopsias),
que ocurre casi exclusivamente en TBC cavitaria crónica,
y localizado característicamente en lóbulos superiores.
La forma de presentación es como hemoptisis,
que puede llegar a ser masiva y suponer un riesgo vital.
En estos casos,
el tratamiento es la embolización urgente.
c) Mediastínicas
1.- Calcificación Ganglios Linfáticos y Extensión Extranodal
La resolución de las adenopatías puede dejar un complejo de tejido fibrótico y calcificaciones,
que como se ha comentado anteriormente aparecen 6 meses después de la infección,
y que son más frecuentes en adultos y más frecuentes que las calcificaciones parenquimatosas.
La extensión extranodal se produce hacia estructuras adyacentes,
como bronquios,
pericardio o esófago.
2.- Fístula esófago-mediastínica y esofagobronquial
Se producen por erosión de la pared bronquial o el esófago desde una adenopatía tuberculosa próxima,
que se manifiesta por una colección gaseosa localizada en el mediastino.
No obstante,
el compromiso del esófago es raro.
3.- Mediastinitis Fibrosante
Es una entidad rara provocada por la presencia de una cantidad excesiva de tejido fibroso en el mediastino.
Aunque la TBC es una causa importante de mediastinitis crónica,
la mediastinitis tuberculosa es poco frecuente.
Las adenopatías granulomatosas tienden a coalescer,
dando lugar a cambios fibróticos reactivos e inflamatorios agudos en el mediastino.
Cuando predominan los cambios reactivos,
los granulomas evolucionan a mediastinitis fibrosante.
Los hallazgos en la Rx incluyen ensanchamiento mediastínico o masa localizada.
En la TC,
se puede observar masa calcificada hiliar o mediastínica,
que puede englobar vasos,
provocar estenosis traqueobronquial,
obstrucción de la vena cava superior,
y que en ocasiones se acompaña de infiltrados pulmonares,
por obstrucción bronquial (con neumonía/atelectasia obstructiva) o de las venas pulmonares (infartos pulmonares).
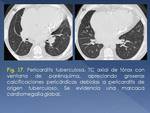
4.- Pericarditis
La pericarditis tuberculosa se produce en un 1% de los casos de TBC,
y se debe a la extensión extranodal hacia el pericardio,
debido a la estrecha relación anatómica entre los ganglios linfáticos y el receso pericárdico posterior.
También puede verse afectada por diseminación hematógena.
Se identifican adenopatías y engrosamiento pericárdico,
con o sin derrame.
La pericarditis constrictiva ocurre en el 10% de los derrames pericárdicos de origen tuberculoso,
e impide el normal relleno diastólico del corazón.
El engrosamiento suele ser mayor de 3 mm,
y pueden aparecer calcificaciones en los surcos atrioventricular,
interventricular o en la cruz del corazón (Fig. 17).
d) Pleurales
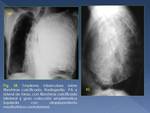
1.- Empiema Crónico y Fibrotórax
El empiema tuberculoso crónico es una colección de líquido pleural purulenta que contiene bacilos tuberculosos.
En la TC,
se visualiza una colección líquida con engrosamiento y calcificación pleural,
que puede asociar hipertrofia de la grasa extrapleural (Fig. 18).
El fibrotórax se refiere a un engrosamiento pleural difuso sin efusión pleural,
que sugiere inactividad (Fig. 19).
2.- Fístula Broncopleural
Generalmente es secundario a un trauma o procedimiento quirúrgico,
pero también puede ocurrir espontáneamente,
debido a que se establece una vía de comunicación entre el bronquio y la pleura (Fig. 20).
Asocia una gran mortalidad tanto en la fase aguda como en la crónica.
En ocasiones,
puede identificarse la comunicación con el espacio pleural.
3.- Neumotórax
Sucede en aproximadamente el 5% de los pacientes con TBC postprimaria,
normalmente cuando existen extensas cavitaciones,
y es poco frecuente en la TBC miliar.
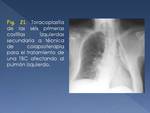
Anteriormente se usaban en el tratamiento de la TBC,
técnicas ya en desuso,
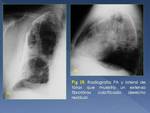
como la toracoplastia (Fig. 21),
que implicaban la resección de un número variable de costillas para colapsar la pared torácica sobre el pulmón subyacente; o el neumotórax terapéutico.
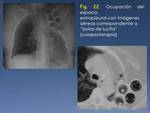
Igualmente,
se insertaban otros diversos materiales u objetos para comprimir el pulmón subyacente (Fig. 22).
e) Pared Torácica
1.- Fístula Pleurocutánea (Empiema Necessitatis)
Se produce por la apertura espontánea de un empiema crónica a través de la pleura parietal hacia la pared torácica,
con la formación de un absceso subcutáneo.
2.- TBC costillas y articulaciones esternoclavicular y esternocostal.
Provoca destrucción ósea/costal con masa de partes blandas,
con calcificación y realce en la TC con administración de contraste.
La afectación de las costillas y los cartílagos costales es excepcional,
salvo en drogadictos.
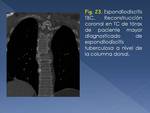
3.- Espondilitis
La enfermedad de Pott es consecuencia de una diseminación hematógena de una infección pulmonar,
con predilección por las últimas vértebras dorsales y primeras lumbares.
Los hallazgos radiológicos consisten en irregularidad de las plataformas vertebrales,
disminución de altura del interespacio correspondiente y esclerosis del hueso adyacente (Fig. 23).
Pueden desarrollarse abscesos paravertebrales.
4.- Malignidad Asociada a Empiema Crónico
La malignidad asociada con empiema crónico,
especialmente de etiología tuberculosa,
es inusual,
desarrollándose a partir de los 25 años.
Los hallazgos radiológicos que sugieren malignidad son aumento de la opacidad en la cavidad torácica,
lesiones de densidad partes blandas con borramiento de planos grasos de la caja torácica,
destrucción ósea cercana a un empiema,
o marcada desviación medial de la pleura calcificada.
La TC puede demostrar la existencia de una masa de tejidos blandos próxima al empiema,
con realce tras la administración de contraste.
f) Parenquimatosas
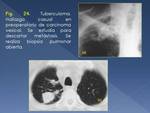
1.- Tuberculomas y Cavidades de Paredes Finas
Los nódulos o masas persistentes son una manifestación poco frecuente de la TBC,
que pueden estar relacionados con la enfermedad primaria o postprimaria.
Normalmente se considera el resultado de enfermedad primaria curada,
y se encuentra a menudo en adultos asintomáticos.
Suelen ser solitarios,
identificando multiplicidad de lesiones hasta en una 20% de los casos,
y lesiones “satélites” de menor tamaño hasta en un 80%.
El diámetro está comprendido entre 0,5-4 cm.
Tipicamente son de bordes lisos y bien definidos,
localizados en lóbulos superiores,
y ocasionalmente identificando calcificación (20-30%) o cavitación (hasta 50%) (Fig. 24).
Aunque pueden presentar un ligero crecimiento a lo largo del tiempo,
la mayoría permanecen estables en cuanto a tamaño.
Las adenopatías hiliares calcificadas apoyan el diagnóstico.
Las cavidades de paredes finas aparecen tanto en la enfermedad activa como inactiva,
por ello es muy importante el seguimiento seriado en el tiempo para evaluar la estabilidad.
En ocasiones,
son difíciles de distinguir de bullas,
quistes o neumatoceles.
2.- Cicatrización y Destrucción Pulmonar
La atelectasia cicatricial es un hallazgo común en la TBC postprimaria,
con hasta un 40% de pacientes que presentan una respuesta fibrótica,
que se manifiesta con atelectasias cicatriciales en lóbulos superiores,
retracción hiliar,
hiperinsuflación compensadora de lóbulos inferiores y desplazamiento mediastínico hacia el pulmón fibrótico.
Los hallazgos en TC además incluyen engrosamiento pleural apical con fibrosis e hipertrofia de la grasa extrapleural.
La destrucción completa (o subtotal) del parénquima pulmonar no es un una situación infrecuente en estadios finales de la TBC.
Es el resultado tanto de una infección primaria progresiva o postprimaria con un prolongado proceso de cavitación,
a veces con infección piógena o fúngica concomitante.
Una vez que el pulmón es destruido,
es difícil evaluar la actividad de la enfermedad.
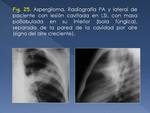
3.- Aspergiloma
Entre el 25-45% de los pacientes con aspergiloma,
presentan una historia de TBC cavitaria crónica.
Aunque el aspergiloma puede no causar síntomas,
la hemoptisis es la complicación clínica más frecuente (50-90%).
Normalmente se localiza en una cavidad o bronquio ectásico,
formando una masa compleja que contiene no solo hifas fúngicas,
sino también moco y detritus celulares.
Se manifiesta como una masa móvil,
redondeada con el “signo del aire creciente” dentro de una cavidad (Fig. 25).
Signos precoces son el engrosamiento de las paredes de la cavidad o de la pleura adyacente.
4.- Carcinoma Broncogénico
Se ha sugerido puede favorecer el desarrollo de carcinoma broncogénico mediante mecanismos locales (scar cáncer),
aunque no está clara si la asociación entre estas dos entidades es mera coincidencia.
Lo cierto es que a menudo coexisten,
lo que genera un problema diagnóstico.
Además,
el carcinoma puede provocar una reactivación tuberculosa.
Por tanto,
cualquier nódulo dominante o que presente un crecimiento a lo largo del tiempo,
es sospechoso de malignidad en un paciente con TBC.
Los hallazgos radiológicos que sugieren malignidad: enfermedad progresiva a pesar de un tratamiento tuberculostático adecuado,
adenopatías hiliares/mediastínicas,
masa focal mayor de 3 cm,
cavidades con paredes nodulares.
TBC en Pacientes con Infección VIH
La coinfección de VIH y M.Tuberculosis es el factor de riesgo más importante para la progresión inmediata y a largo plazo hacia infección tuberculosa activa.
El riesgo de progresión para personas coinfectadas es de 5-10% al año,
comparado con el mismo 5-10% a lo largo de toda la vida en personas seronegativas.
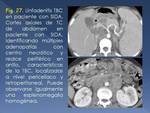
Las manifestaciones radiológicas de la TBC en individuos VIH seropositivos dependen del nivel de inmunosupresión (Fig. 26):
- Cuando los niveles de inmunosupresión son severos,
presentan hallazgos de TBC primaria: condensaciones no cavitadas,
linfadenopatías (Fig. 27),
y derrame pleural; independientemente de la exposición previa.
Hay una prevalencia significativamente mayor de adenopatías hiliares y mediastínicas,
y menor prevalencia de cavitación.
Hasta un 10-20% de los pacientes muestran Rx de tórax normales.
- El patrón miliar se asocia con inmunosupresión muy severa.
- Si el déficit es leve,
las manifestaciones son las propias de la TBC postprimaria.