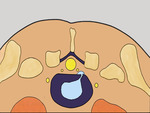
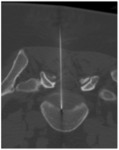
La herniectomía percutánea guiada por TC es un procedimiento espinal mínimamente invasivo cuyo objetivo es extraer la hernia o una porción de la hernia para reducir la presión sobre la raíz del nervio.
La extracción de una pequeña cantidad de tejido herniario es suficiente para reducir la presión intradiscal y disminuir la presión sobre la raíz nerviosa. (Fig.1)
Se realiza un estudio prospectivo para evaluar la respuesta al tratamiento mediante herniectomía percutánea guiada por TC en 11 pacientes con dolor lumbar debido a síndrome radicular de origen herniario refractario a tratamiento conservador.
Criterios de inclusión:
-Pacientes con dolor radicular con evidencia en RM de conflicto discorradicular.
-Resistencia a tratamiento médico conservador.
-EVA mayor de 6.
-Adecuada hidratación del disco (hiperintenso en T2)
-Conservación de altura discal
-Se realiza una infiltración epidural y radiofrecuencia pulsada perirradicular a todos los pacientes para confirmar el conflicto disco-radicular como causante del dolor.
Criterios de exclusión:
-Hernia extrusa
-Incapacidad de tolerar el procedimiento con anestesia local.
-Trastorno de coagulación
Infección
-Embarazo
-Ausencia de clínica radicular
-Mala colerración clínico radiológica (RM)
Procedimientos guiados por TC:
La TC proporciona un control preciso tanto en el hueso como en partes blandas.
Podemos conseguir visualización del procedimiento en tiempo real mediante la combinación de la TC y un arco en C o con TC-fluoroscopia.
Es muy importante la adhesión estricta a las normas de asepsia en todos los procedimientos intervencionistas óseos.
Preparación y posicionamiento del paciente:
El paciente se posiciona en prono en la mesa de TC.
Se realiza un barrido conel TC a fin de localizar el corte adecuado para el abordaje intra-herniario.
Seleccionamos un corte de TC adecuado en el que la diana y el trayecto de la aguja sean claramente visibles.
Marcamos el nivel de corte en la piel del paciente mediante el láser del TC:
Localizamos el punto de entrada en la piel mediante la colocación de un marcador radio-opaco.
Se cubre con paños estériles la piel que rodea el punto de entrada de la aguja.
Luego,
se inyecta anestesia a lo largo del trayecto de la aguja.
La anestesia local permite la cooperación del paciente,
que puede informar si existe dolor neurológico durante el procedimiento,
facilitando la corrección de la posición de la aguja.
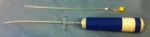
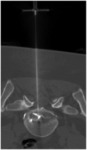
Una vez determinado el punto de entrada se introduce la aguja de 22 G (Fig.2) bajo guía del TC.
La fluoroscopia en tiempo real no suele ser necesaria y los cortes regulares,
secuenciales de TC son ,
en la mayoría de los casos ,
suficientes para conseguir un correcto posicionamiento de la aguja.
Técnica:
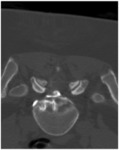
-La aguja guía se introduce en el disco en el nivel exacto de la hernia (abordaje intra-herniario).
(Fig.3,
Fig.4)
-La realización de una discografía permite confirmar el conflicto disco-radicular,
al reproducir la sintomatología del paciente.
(Fig.5,
Fig.6,
Fig.7)
-Introducimos la sonda del herniotomo.
El motor del herniotomo genera un “gusano” que descomprime el disco.
-Una rotación progresiva de la sonda permite la extracción y curetaje de un gran volumen de la hernia.
(Fig.8)
El paciente permanece hospitalizado 24 horas tras el procedimiento.
Evaluación mediante escalas:
Se realizó una caracterización empleando la escala de evaluación de calidad de vida EuoQol-5D,
la escala funcional de Oswestry y la medición del dolor mediante la escala de puntuación de EVA; lo cual se aplicó en la consulta inicial y trás el tratamiento.
El análisis incluyo una evaluación clínica previa,
al mes y a los 3 meses del procedimiento.
- Índice Europeo de Calidad de Vida (EUROQuol-5D): Instrumento de evaluación de la calidad de vida estandarizado.
Explora cinco dimensiones (movilidad,
cuidado personal,
actividades cotidianas,
dolor/malestar,
ansiedad/depresión) .Los resultados obtenidos en el análisis de cada dimensión de esta escala se analizaron según la puntuación obtenida siendo: ausencia de problemas(1),algunos problemas(2),y severos problemas(3).
- Se asocia a la Escala EuroQuol de Autoevaluación del Estado de Salud en la que expresa la percepción sobre su estado de salud en ese momento.
Esta escala va del 0 al 100 siendo el 100 el mejor estado de salud y 0 el peor según la autovaloración del paciente.
- Test de Oswestry para valorar el estado funcional de los pacientes.
Valorándose ítems: intensidad del dolor,
estar de pie,
cuidados personales,
dormir,
levantar peso,
actividad sexual,
andar,
vida social,
estar sentado y viajar.
La puntuación total se expresa en porcentaje (de 0 a 100%).Las categorías de limitación funcional son 5: mínima (0-19 puntos); moderada (20-39 puntos); intensa (40-59 puntos),
discapacidad (60-79 puntos) y máxima (80-100 puntos).
- EVA: Escala visual analógica del dolor,
en las que el paciente refiere su percepción del dolor de 0 (ausencia de dolor) a 10 (máximo dolor).
Para evaluar la respuesta al tratamiento definimos las variables: diferencia EVA (Eva previo y al mes y tres meses tras tratamiento),
diferencia EuroQuol (EuroQuol previo-tras tratamiento),
y diferencia Test evaluación funcional Owestry (previo-tras tratamiento).