INTRODUCCIÓN
El neumoperitoneo es la presencia de gas en el interior de la cavidad peritoneal,
fuera del tracto gastrointestinal.
En la mayor parte de los casos constituye un signo radiológico indirecto de perforación de víscera hueca,
pudiendo llegar a condicionar una indicación quirúrgica urgente.
Sin embargo,
existen otras etiologías que se desarrollan con la presencia de gas ectópico abdominal.
Si bien es cierto que son menos frecuentes,
el radiólogo debe conocerlas y familiarizarse con ellas,
para así poder evitar cirugías innecesarias,
con la morbimortalidad y gasto sanitario que éstas implican.
En esta presentación electrónica incluimos casos seleccionados de nuestra Institución,
de la Sección de Radiología de Urgencias.
Expondremos una breve descripción semiológica de los hallazgos radiológicos.
EPIDEMIOLOGÍA
En un 90% de los casos,
el neumoperitoneo está causado por una perforación de víscera hueca (Table 2) (Ref: The abdominal plain film with correlative imaging: S.
Baker,
Kyunghee et al.
Appleton & Lange,
2ª ed.).
Esto no solamente incluye a la perforación patológica de una parte del tracto gastrointestinal,
sino también a la provocada,
intencionalmente o no,
por procedimientos quirúrgicos abdominales.
Por esta razón,
la presencia de gas ectópico intraperitoneal procedente del tracto gastrointestinal no constituye per se una indicación quirúrgica: es fundamental considerar el contexto clínico del paciente y un posible antecedente de cirugía abdominal reciente,
en el que la presencia de gas es esperable.
De hecho,
Hill et al reunieron una serie de setenta pacientes que fueron sometidos a laparotomía y con una evolución clínica favorable; hasta un 25% de ellos mostraron neumoperitoneo en pruebas de imagen a los ocho días de la cirugía. (Ref: Hill HF,
Bunting J,
Wood RD,
Temple JG.
The significance of radiological pneumoperitoneum in the diagnosis of postoperative peritonitis.
I R Coil Surg Ed 1978; 23: 303-4).
CASUÍSTICA
Como dice el título de esta presentación electrónica educativa,
nuestro principal objetivo docente es aprender a saber cuando preocuparse y cuando no al detectar neumoperitoneo.
Para ello,
como se describe en el párrafo anterior,
es de extrema utilidad conocer no solamente la clínica del paciente,
sino también sus antecedentes,
tanto médicos como de otra índole (si sufre de EPOC o si,
por ejemplo,
practica submarinismo.
Ver Table 2).
A continuación describimos unos casos de nuestra Institución,
recopilados en la Sección de Radiología de Urgencias.
Todos los pacientes estudiados presentaron neumoperitoneo,
neumatosis intesitinal o pseudoneumoperitoneo en el momento de realizarse la prueba diagnóstica,
pero ninguno de ellos había sido sometido a un procedimiento quirúrgico reciente.
Tampoco se demostró en ninguno de ellos perforación de víscera hueca.
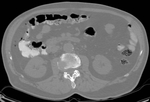
CASO 1
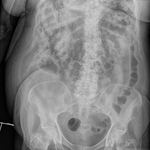
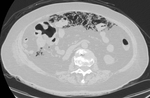
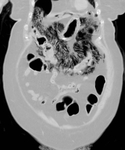
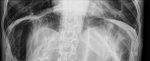
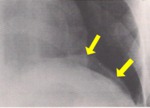
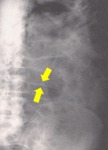
Paciente mujer de 82 años con diabetes descompensada y cuadros de suboclusión intestinal.
En la radiología convencional se sospechó neumoperitoneo.
(Fig. 1,
Fig. 2 y Fig. 3)
Diagnóstico final: infarto mesentérico.
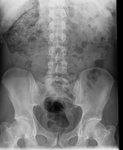
CASO 2
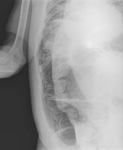
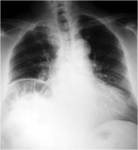
Paciente varón de 71 años de edad,
EPOC y en tratamiento crónico con corticoides.
Episodios recurrentes de suboclusión intestinal.
En la placa abdominal el diagnóstico fue de neumatosis intestinal.
Diagnóstico final: neumatosis coli.
(Fig. 4 )
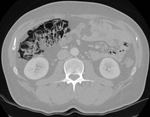
CASO 3
Paciente con antecedente personal de melanoma,
urotelima y de neoplasia de colon.
Sometido a hemicolectomía hacía 3 años.
En TC de control se visualizaron burbujas de gas extraluminales intraperitoneales.
El paciente estaba asintomático y sin signos radioógicos de recidiva tumoral abdmominal en ese momento.
Diagnóstico: neumoperitoneo (no quirúrgico).
(Fig. 5)
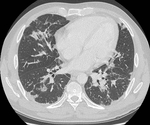
CASO 4
Paciente varón de 47 años de edad con diagnóstico previo de dermatomiositis.
Se le realizó estudio de TC por cuadro constitucional.
En la TC abdominal se detectó neumatosis intestinal y en la torácica un patrón intersticial peribroncovascular no nodular.
Diagnóstico: probable reacción de hipersensibilidad a fármacos.
(Fig. 6,
Fig. 7 y Fig. 8 )
CASO 5
Paciente varón de 81 años,
EPOC en tratamiento con corticoides y cotrimoxazol por infección respiratoria.
Acudió por clínica respiratoria que se acompañaba de dolor abdominal.
La analítica mostró leucocitosis de 50000.
En la radiografía de abdomen se observó dilatación colónica y un dudoso neumoperitoneo.
Diagnóstico final: dilatación de asas de colon.
Pseudoneumoperitoneo. (Fig. 9 y Fig. 10)
PSEUDONEUMOPERITONEO
El pseudoneumoperitoneo constituye un auténtico reto diagnóstico para cualquier radiólogo en la préctica clínica habitual.
En la Table 1 se enumeran las entidades más habituales que cursan con este fenómeno.
Las últimas costillas pueden simular la presencia de gas subdiafragmático.
La solución para estos casos es intentar seguir la línea subcostal,
lo que nos ayudará a distinguirla de la cúpula diafragmática.
Las atelectasias subsegmentarias laminares,
al tener densidad agua en la radiología convencional,
pueden mostrar una morfología parecida al diafragma.
(Fig. 11)
La grasa subfrénica,
sobre todo la situada en las proximidades de los senos cardiofrénicos,
puede llegar a ser indistinguible de un neumoperitoneo.
(Fig. 9) (Ref: The abdomial plain film with correlative imaging: S.
Baker,
Kyunghee et al.
Appleton & Lange,
2ª ed.)
El signo de Rigler,
o de la "blanca pared",
consiste en la presencia de gas a ambos lados de la pared del tracto gastrointestinal,
es decir,
tanto intra como extraintestinal.
No obstante,
en ocasiones,
las asas pueden mostrarse agrupadas en la radiología convencional de abdomen,
por lo que dos asas próximas pueden llevarnos a la conclusión errónea de la existencia de un signo de Rigler: esto es,
el falso signo de Rigler. (Fig. 12 )
El ángulo hepático del colon puede,
ocasionalmente,
ubicarse inmediatamente craneal al lóbulo hepático derecho.
Esto constituye una variante anatómica infrecuente (Ref: The Lancet, Volumen 373,
Issue 9666,
páginas 836,
7 de Marzo de 2009),
si bien,
cuando ocurre,
se visualiza gas subfrénico,
aunque en este caso será intraintestinal y, por tanto,
no patológico.
(Fig. 13)