INTRODUCCIÓN
La patología tumoral espinal en niños es infrecuente,
pero existe una amplia variedad de neoplasias extra e intramedulares,
tanto primarias como secundarias / metastásicas.
Constituyen globalmente menos de un 10% de todos los tumores del SNC.
La mayoría son extramedulares (75%),
y dentro de ellas las extradurales,
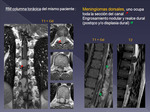
siendo la afectación intrarraquídea del neuroblastoma la más frecuente (extraespinal).
En el grupo de los tumores intramedulares,
los gliomas de diferentes estirpes constituyen más del 90%,
siendo el astrocitoma el más frecuente.
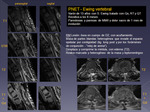
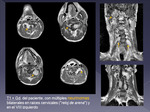
Para su diagnóstico es preciso conocer previamente la anatomía del canal raquídeo y los diferentes métodos de diagnóstico por imagen y sus características; fundamentalmente la RM y sus protocolos.
En muchas ocasiones,
los hallazgos son inespecíficos si bien es necesario conocer y describir de manera precisa sus características para una adecuada orientación diagnóstica y terapéutica (principalmente para la planificación quirúrgica) y para el seguimiento.
CONSIDERACIONES TÉCNICAS
La RM es el método de imagen fundamental para el diagnóstico y seguimiento de las neoplasias del canal raquídeo.
Es necesario un estudio multiplanar y multisecuencia,
además de la administración de contraste paramagnético.
Fig 1
La TC se emplea para la valoración de tumores óseos (ej.
S.
de Ewing,
cordoma) y para la confirmación de la presencia de calcio intratumoral.
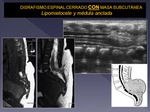
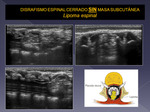
La ecografía se emplea principalmente en el estudio del canal raquídeo neonatal,
para la valoración de disrafismos.
Los tumores más frecuentes en este contexto son los lipomas-limpomieloceles-lipomielomeningoceles.
Fig 2 a 4
La RX simple tiene un papel menor,
si bien en algunas tumoraciones puede objetivarse un ensanchamiento del canal,
interpeduncular y/o intercostal; y en algunos malignos,
destrucción ósea.
Se suele realizar de manera sistemática como prueba inicial,
dada la inespecificidad del cuadro clínico.
EPIDEMIOLOGÍA Y MANIFESTACIONES CLÍNICAS GENERALES
EPIDEMIOLOGÍA Y CLÍNICA
Se pueden dar casi todos los tipos de tumores a cualquier edad,
sin embargo,
en función de la etiopatogenia,
algunos tumores afectan específicamente a un rango de edad (ej.
t.
rabdoide y neuroblastoma congénitos; astrocitoma papilar de 1-5 años y fifrilar de 5-10 años).
Algunas estirpes suelen afectar más a varones,
pero en general no hay diferente incidencia entre géneros.
La clínica es extremadamente variable,
según el tipo y agresividad de la neoplasia,
la localización,
el tiempo de evolución...
Los más frecuentes son el dolor,
la rigidez - contracturas - tortícolis,
síntomas inescpecíficos,
y menos frecuentemente síndrome de compresión medular con défitits sensitivo-motores,
esfínteres etc.
Signos de alarma que deben hacernos sospechar/descartar una masa intraespinal: la escoliosis y la tortícolis no filiadas.
SINDROMES PREDISPONENTES
Los principales síndromes genéticos que predisponen a la aparición de patología tumoral intrarraquídea son la neurofibromatosis y el síndrome de Von Hippel-Lindau.
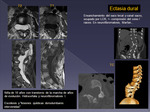
- Neurofibromatosis tipo 1 (NF1)- neurofibromas,
t.
malignos de vaina de n.
periférico,
astrocitomas. Ambos tipos de NF pueden desarrollar otras alteraciones espinales como displasia y ectasia durales,
meningoceles,
que han de plantearse en el diferencial.
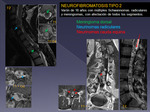
- Neurofibromatosis tipo 2 (NF2) - ependimomas y astrocitomas IM,
meningiomas,
Schwannomas.
- Síndrome de Von Hippel-Lindau - hemangioblastomas
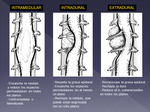
TOPOGRAFIA DE LOS TUMORES ESPINALES
Se clasifican en 3 grupos en función de su localización anatómica y características morfológicas.
Fig 5
Aspectos fundamentales que se valoran:
- Segmento/nivel vertebral.
- Localización en el canal y relación con/efecto sobre la médula.
(tambien en cono,
filum terminal,
saco tecal y raices de la cola)
- Lesión extrarraquídea.
- Dimensiones/extensión.
- Señal en las diferentes secuencias.
- Componentes (sólido,
quístico,
sangre,
ca++).
- Captación de contraste.
- Edema medular peritumoral.
- Cavidades siringomiélicas.
- Multiplicidad/multifocalidad
La afectación multisegmentaria y holomedular se da más en niños que en adultos relativamente,
si bien es muy infrecuente.
A veces se confunde con quistes reactivos o con edema medular perilesional.
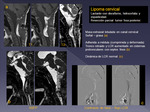
La localización más frecuente es la cervico-torácica.
ESPECTRO DE NEOPLASIAS ESPINALES Fig 6
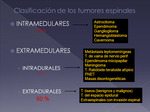
1.
INTRAMEDULARES (IM)
Constituyen de 1 - 5 % de los tumores del SNC y 1/4 de los espinales.
La mayoría son cervicales y torácicos.
El cuadro clínico es muy variable,
frecuentemente insidioso,
salvo en las de alto grado.
Pueden presentar dolor de espalda,
rigidez,
contracturas tortículis.
Los deficits sensitivo-motores son menos frecuentes y más tardíos.
Características frecuentes: lesión solida focal bien o mal definida con ensanchamiento medular.
Iso-hipo en T1 e hiper en T2,
con realce variable.
Se suelen asociar: Quistes neoplásicos (en el interior de la lesión,
y suelen realzar) y no neoplásicos o reactivos (en los polos y no suelen realzar),
edema medular y sírinx.
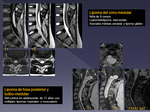
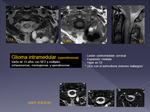
- Astrocitoma: 75 - 85 % de los IM y 4 % de todos los del SNC.
Unicas o múltiples (asociadas a NF1 y 2).
La mayoría son de bajo grado (pilocíticos en su mayoría y en niños pequeños,
y fibrilares),
pueden ser multisegmentarios,
pero no suelen realzar ni producir diseminación leptomeníngea (si puede hacerlo el tipo pilomixocítico).
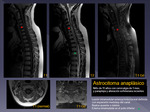
Si bien,
existe un porcentaje no desdeñable de astrocitomas anaplásicos (Fig 7).
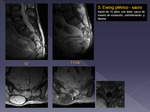
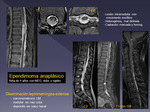
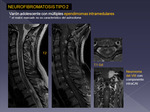
- Ependimoma: Se asocia a la NF (Fig 13),
pero fuera de este contexto es muy raro en la edad pediátrica.
Las características y hallazgos radiológicos pueden ser similares al astrocitoma (Fig 8 a 10),
aunque suelen ser más agresivos.
A diferencia de éstos,
suelen estar mejor definidos (plano de separación y crecimiento exofítico),
realzan y pueden asociar sangrado ("cap sign" = hemosiderina rodeando los polos).
Al igual que en los astrocitomas,
puede ser de tipo anaplásico, y asociar diseminación leptomeníngea.
(Fig 9)
- Ganglioglioma: en algunas series se describe como la 2° neoplasia intramedular en frecuencia,
en la edad pediátrica. Constituida por elementos neuronales y gliales.
Suelen ser de bajo grado (I-II) y la afectación puede ser multisegmentaria u holomedular. La mayoría,
cervico-torácico y con escoliosis asociada.
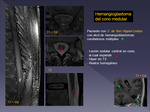
- Hemangioblastoma.
Nódulo hipervascularizado (marcada captación) con quiste asociado frecuentemente,
adyacente a la leptomeninge.
Puede producir siringomielia.
Se asociado al S.
de Von Hippel - Lindau.
Fig 11
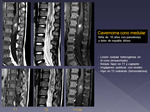
- Cavernoma.
Malformación vascular (Fig 12).
Frecuentemente en cuerpos vertebrales,
pero puede darse intraespinal en cualquier espacio.
Puede sangrar (intra o extramedular),
produciéndo síndrome medular brusco.
Frecuentemente los hallazgos de los t.
intramedulares son inespecíficos,
haciendo su diferenciación muy difícil/imposible .
En ocasiones una lesión intramedular sin ensanchamiento medular puede sugerir mielopatía inflamatoria/infecciosa de otra etiología (EM,
Devic,
mielitis transversa..).
2.
EXTRAMEDULARES INTRADURALES (ID)
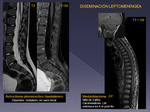
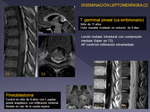
- Metástasis leptomeníngeas (Fig 14 y 15).
Constituyen la inmensa mayoría de este grupo,
por diseminación de tumores intracraneales de alto grado a través de los espacios del LCR (principalmente t.
de fosa posterior,
pineal y plexos).
El más frecuente es el meduloblastoma del IV.
Suelen ser silentes.
Existen diferentes formas de diseminación: nodular (la más frec.),
leptomeningitis = carcinomatosis LM,
quística y sedimentación en el saco tecal (linfoproliferativos).
- T.
de vaina de nervio perif: Schwannoma (no infiltran la propia raiz/nervio) y neurofibroma (sí lo infiltra).
La clínica y los hallazgos suelen ser similares.
El Schwannoma (NF2),
suele presentar una extension intraforaminal en "reloj de arena" (Fig 16 y 17),
aunque también pueden hacerlo el neurofibroma y el neuroblastoma.
Suelen realzar homogéneamente.
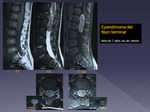
- Ependimoma mixopapilar.
Más frecuente en edad pediátrica y típicamente lumbosacro (filum,
saco tecal,
raices de la cola..).
Puede sangrar.
- Meningioma.
Prácticamente sólo se da en el contexto de la NF2.
Hallazgos clásicos: masa en amplio contacto con la dura,
iso respecto a la médula en todas las secuencias y con marcado y homogéneo realce (Fig.
16 y 17).
- T.
Rabdoide-teratoide atípico.
Ubícua del SNC,
muy agresivo,
y raramente intraespinal.
Suele ser congénito / niños pequeños,
y con clínica florida y rápida.
Masa muy heterogénea (quístico-necrótica y hemorragia) y celular (hipo en T2,
con restricción y marcada captación),
con infiltración medular frecuente y diseminación leptomeníngea.
- PNET.
Grupo de tumores agresivos / indiferenciados ,
con diferentes estirpes y que puede darse tanto intracraneal como espinal,
en todos espacios.
El púramente intraespinal es raro.
La afectacion espinal más frecuente es por invasion local de PNET óseo / partes blandas o diseminación leptomeníngea.
(Fig 26)
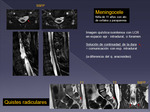
- Lipomas intradurales (Fig 4 y Fig 19 a 20)
- Masas disontogenéticas.
Grupo heterogéneo de masas,
la mayoría quísticas,
no neoplasicas.
Incluyen:
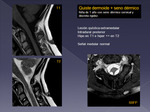
| Q.
dermoide (Fig 21) |
10 % de los t.
espinales
FLAIR,
difusión y DP màs útiles
|
| Q.
epidermoide |
similar al dermoide |
| Q.
neurentérico (Fig 23) |
Raro.
Epitelio mucinoso.
RM variable
|
| Q.
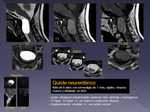
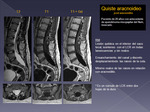
aracnoideo (Fig 22) |
Colección entre 2 hojas de la dura.
Iso respecto al LCR.
|
3.
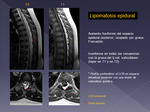
EXTRAMEDULARES EXTRADURALES (ED)
- T.
óseos benignos.
Angioma vertebral,
osteoma osteoide,
Q.
aneurismáticos,
osteoblastoma...
Pueden desplazar pero no suelen producir compresión medular.
- T.
óseos intermedios y malignos.
Principalmente el S.
de Ewing,
que es el t.
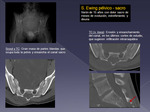
óseo primario infantil más frecuente; lumbosacro principalmente (Fig 24 a 26).
Son lesiones líticas extensas con masas de partes blandas heterogéneas y frecuente compromiso raquídeo por contigüidad.
El cordoma,
de grado intermedio y lento crecimiento,
puede darse en adolescentes y adultos jóvenes.
Otros: linfoproliferativos,
osteosarcoma..
- T.
del espacio epidural.
Son muy poco frecuentes.
Pueden originarse en dicho espacio el cloroma,
el germinoma y el cavernoma.
- T.
extraespinales con invasión espinal.
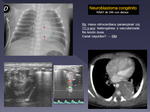
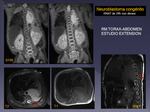
El neuroblastoma (NB) es el tumor con afectación espinal más frecuente de todos,
siendo además el 1° de los tumores sólidos infantiles (no SNC).
La localización en cadenas simpáticas paraespinales es la que asocia un crecimiento en "reloj de arena" a través de los agujeros de conjunción,
y afectación epidural.
Fig 27 a 29
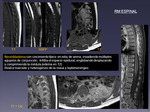
DIAGNÓSTICO DIFERENCIAL DE LAS MASA ESPINALES Fig 30
- Ejemplos,
principalmente masa quísticas.
Fig 31 a 33