Introducción:
Síndrome de encefalopatía posterior reversible (PRES):
Síndrome neuro-radiológico caracterizado por convulsiones,
alteración del nivel de conciencia y trastornos visuales.
Se asocia con lesiones hiperintensas en secuencias TR largo de la RM,
afectando con mayor frecuencia las regiones cerebrales posteriores.
En la mayoría de los casos los síntomas y hallazgos en imagen son reversibles.
Diagnóstico:
Encefalopatía: Cuadro de alteraciones de la consciencia y otros síntomas neurológico por neurotoxicidad.
Posterior: Mayor compromiso en regiones parietales y occipitales en TC y RM.
Reversible: El cuadro clínico y las lesiones en las pruebas de imagen reviertan completamente tras el tratamiento.
El PRES es una entidad que puede ser atípica en algunos casos y variar mucho su presentación
El diagnóstico clínico de PRES incluye la presencia de cefalea,
convulsiones,
encefalopatía y alteraciones visuales,
así como los hallazgos radiológicos de edema focal reversible vasogénico.
Los síntomas pueden desarrollarse durante varios días o aparecer en un contexto agudo.
|
CLÍNICA
|
|
|
Cefalea
|
Confusión
|
|
Nauseas y vómito
|
Convulsiones-Estatus epiléptico
|
|
Encefalopatía
|
Alteraciones visuales
|
|
Síndrome cerebeloso
|
Ceguera cortical
|
|
Hemiparesia
|
Coma
|
Determinadas condiciones clínicas han establecido como factores de riesgo para el desarrollo de PRES:
HTA
Sepsis
Eclampsia-preeclampsia.
Insuficiencia renal.
Quimioterapia.
Enfermedades autoinmunes.
La fisiopatología subyacente del PRES sigue siendo difícil de establecer.
Se han propuesto varias teorías,
siendo más aceptada la que propone que el desarrollo de hipertensión abrupta,
conduce a una ruptura de la autorregulación cerebral,
en particular en la región cerebral posterior donde hay una relativa falta de inervación simpática.
|
Cuadros clínicos asociados a PRES
|
|
Toxemia del embarazo (preclampsia/eclampsia).
|
|
Post-trasplante: Médula ósea,
órgano sólido (infección o rechazo).
|
|
Inmunosupresión: ciclosporina,
tacrolimus.
|
|
Infección/sepsis/shock: Síndrome de respuesta inflamatoria sistémica,
síndrome de fallo multiorgánico.
|
|
Enfermedades autoinmunes: LES,
esclerodermia,
granulomatosis de Wegener,
poliarteritis nodosa.
|
|
Quimioterapia: combinada de altas dosis,
sustancias aisladas: citarabina,
cisplatino,
tiazofurina,
bevacizumab (avastin),
inhibidor de la quinasa.
|
|
Miscelánea:
Hipomagnesemia,
hipercalcemia,
hipocolesterolemia.
Purpura trombocitopénica idiopática.
Transfusión sanguinea en anemia de cálulas falciformes.
Inmunoglobulina IV.
Sd.
Guillan Barré.
Sobredosis de efedra.
Diálisis/eritropoyetina.
Terapia triple H.
Síndrome de lisis tumoral.
Peróxido de hidrógeno.
|
Hallazgos en imagen:
Hiperintensidades parcheadas confluentes en secuencias TR largo,
de localización cortico/subcortical en territorio frontera superficial y profundo,
con predilección por la circulación posterior (parieto-occipital (95%) y cerebelo).
Sin cambios significativos tras la administración de contraste.
Los lóbulos parietales y occipitales son los más afectados,
seguidos por los lóbulos frontales,
la unión temporal-occipital inferior,
y el cerebelo.
La distribución bilateral y simétrica es muy típico aunque puede ser asimétrico en algunos casos.
En la TC se observa áreas hipodensas difusas que indican las regiones afectadas.
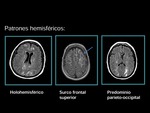
Se han descrito tres variantes de modelos hemisféricos: (fig 1)
1.
Holohemisférico.
(Se presenta en un 23% de los casos)
2.
Surco frontal superior.
(Se presenta en un 27% de los casos).
3.
Predominio parieto-occipital.
(Se presenta en un 22% de los casos.
Pueden encontrarse además formas parciales,
asimétricas y mixtas de estos patrones.
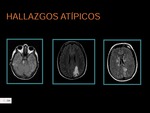
Hallazgos atípicos: (fig 2)
Algunos hallazgos anormales en la TC y la RM han sido descritos,
incluyendo la extensión de las lesiones de los ganglios basales y el tronco cerebral y la sustancia blanca profunda,
en particular,
el esplenio del cuerpo calloso.
En algunos casos,
la condición puede ser unilateral que requiere un alto nivel de sospecha.
Los casos severos puede causar una disfunción progresiva de los mecanismos de regulación cerebrovasculares alterando la permeabilidad de la barrera hemato-encefalica.
En estos casos de resonancia magnética con inyección de gadolinio muestra un realce en T1 ponderado imágenes.
También podemos encontrar restricción de la difusión,
infarto,
edema citotóxico y hemorragia que puede manifestarse como hematoma focal o hemorragia subaracnoidea.
Analizamos 11 casos de nuestro hospital,
en los que se realizó un diagnóstico prospectivo del PRES.
Revisándose los datos demográficos,
clínicos y de laboratorio,
así comolos hallazgos de neuroimagen,
y el pronóstico.
Se realizó RM en todos los pacientes,
CT en 6 de ellos,
5 pacientes fueron sometidos angioMR venoso,
angiografía con sustracción digital,
en 2 pacientes.
Estos dos tipos de pruebas no mostraron hallazgos en ningún paciente.
A continuación mostraremos algunos de los casos evaluados:
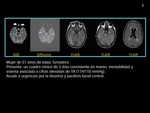
Caso 1:
Mujer 29 años de edad,
sin factores de riesgo conocidos,
en su 30 semana de gestación,
transferida de cirugía tras una cesárea de urgencia por sufrimiento fetal.
Eclampsia,
con niveles de presión arterial de 146/96,
con convulsiones generalizadas.
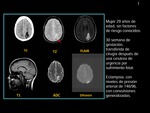
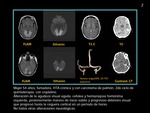
TC inicial: Muestra una hipodensidad sustancia blanca subcortical en el lóbulo parietal parasagital izquierdo con hemorragia petequial dentro de la lesión.
RM: realizada un día después de la TC muestra edema vasogénico (hiperintensidad en T2 y FLAIR con la difusión facilitada) a excepción de una región posterior con difusión restringida (bajos valores de ADC) que resultó ser de un infarto.
Observe los depósitos de hemosiderina en la secuencia T2 * debido a la hemorragia petequial (flecha roja).
(fig 3)
RM control: (realizada 2 meses más tarde: muestra gliosis y malacia como secuelas del infarto (flecha amarilla).
Como hallazgos imagenológicos atípicos en este caso se observaron: infarto isquémico (difusión restringida),
asimétrica distribución casi unilateral,
y la hemorragia petequial.
(fig 4).
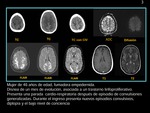
Caso 2:
Mujer 54 años de edad,
fumadora,
con historia clínica de hipertensión crónica y un carcinoma de pulmón de no microcitico,
en su segundo ciclo de quimioterapia,
con el cisplatino.
La paciente acude a urgencias por deficiencia visual aguda,
inicialmente asociada con cefalea y hemianopsia homónima izquierda,
más tarde acompañada de mareos de inicio súbito y progresivo deterioro visual que evolucionó hasta la ceguera cortical en un período de horas.
No había otro déficit neurológico,
motor,
sensorial o alteraciones del lenguaje.
TC: hipodensidades cortico-subcorticales parasagitales occipitales y una lesión similar en el hemisferio cerebeloso derecho,
lo que sugeria lesiones isquémicas en el sistema vertebrobasilar.
CT- angiografía fue completamente normal.
RM: Muestra lesiones cortico-subcorticales occipitales bilaterales hiperintensas en T2 y FLAIR,
hiperintensas en difusión y realce giral delgado tras la administración de contraste en T1.
Lesiones altamente sugestiva de lesiones isquémicas en el sistema vertebrobasilar.
(fig 5)
RM de control: (realizada 9 meses más tarde),
muestra áreas de malacia y gliosis en región occipital parasagital y malacia focal en el cerebelo superior derecho,
que confirma los infartos isquémicos.
Dado que no se encontro trombo en los estudios vasculares y que el paciente estaba en tratamiento con cisplatino,
el inicio de los síntomas, se asoció con toxicidad por cisplatino,
por lo que fue retirado.
Este caso ilustra un caso grave de dudoso PRES con el resultado anómalo de infarto extenso.
La verdadera causa no era conocida.
(fig 6).
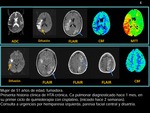
Caso 3:
Mujer e 46 años de edad,
mujer,
fumadora pesada,
quien se encontraba ingresada desde hacía 48 horas por fallo cardiaco y disnea de un mes de evolución,
asociada a un trastorno linfoproliferativo.
Presenta parada cardiorrespiratorio tras episodio de convulsiones generalizadas.
Durante el ingreso presenta nuevos episodios convulsivos,
diplopía y el bajo nivel de conciencia.
CT: Características hipodensidades digitiformes fronto-parietales bilaterales en sustancia blanca subcortical,
con principal compromiso izquierdo y leve afectación cortical.
No se visualiza efecto de masa o realces tras la administración de CIV.
RM: Muestra un patrón típico de edema vasogénico holohemisférico.
Como hallazgo atípico el tálamo derecho y la cápsula interna izquierda también están afectos.
El diagnóstico final fue de carcinoma de células de avena con infiltración severa de la médula ósea,
anemia y trombopenia,
que impidió la quimioterapia.
El paciente presentó insuficiencia multiorgánica y murió 16 días después de la admisión.
Las posibles causas de PRES fueron una combinación de síndrome leucoeritroblástico y trombopenia grave,
asociadas a hipertensión.
(fig 8)
Caso 4:
Mujer de 51 años de edad,
fumadora,
quien presenta historia clínica de hipertensión crónica y cáncer de pulmón estadio IV,
diagnosticado hace 1 mes.
Se encontraba en tratamiento con quimioterapia,
primer ciclo de cisplatino,
desde hace 2 semanas.
Asiste al servicio de urgencias con síntomas clínicos que incluye hemiparesia izquierda,
a la izquierda paresia facial central y disartria.
La resonancia magnética muestra un infarto agudo en el territorio vascular de la arteria cerebral media.
(Flecha amarilla).
Edema vasogénico subcortical izquierdo en territorio fronterizo de ACA-PCA/ACM (flecha azul).
Este es un caso atípico de PRES con patrón holohemisférico asimétrico PRES con infarto isquémico de la ACM derecha.
El paciente falleció 15 días después del inicio de las manifestaciones clínicas (fig 9).
Caso 5:
Paciente de 51 años de edad,
fumadora.
Presenta un cuadro clínico de 5 días de evolución,
consistente en mareo,
inestabilidad y astenia,
asociada a cifras elevadas de tensión arterial (174/110 mmHg).
Acude a urgencias por la disartria y parálisis facial central.
MR inicial muestra infarto isquémico agudo en la protuberancia (flecha azul),
así como afectación bilateral occipital y temporal posterior, edema subcortical vasogénico.
Hiperintensidades focales en la sustancia blanca periventricular posterior,
que sugiere lesiones isquémicas de la enfermedad de pequeño vasos.
(fig 10)
RM de control: muestra la desaparición de las lesiones temporo-occipitales,
infarto crónico en el hemi-mesencéfalo derecho y lesiones de sustancia blanca periventricular en relación con angiopatía de pequeño pequeños sin cambios.
(fig 11).
Caso 6:
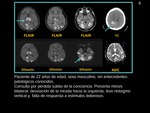
Paciente de 22 años de edad,
sexo masculino,
sin antecedentes patológicos conocidos.
Consulta por pérdida súbita de la conciencia.
Presentando miosis bilateral,
desviación de la mirada hacia la izquierda,
leve nistagmo vertical y falta de respuesta a estímulos dolorosos.
La TC inicial no muestra hallazgos patológicos.
En un control por TC se identifican múltiples hipodensidades parcheadas cortico-subcorticales,
predominantemente en los lóbulos occipital,
parietal y temporal,
así como en tálamos y ambos hemisferios cerebelosos.
No se observa realce tras la administración del CIV.
La angiografía por TC no muestra anomalías.
RM: muestra múltiples lesiones isquémicas agudas/subagudas (difusión restringida),
occipitales y temporales,
en ambos hemisferios cerebelosos y en ambos tálamos (circulación posterior).
Control de TC una semana más tarde muestra la transformación hemorrágica de los infartos localizados en los lóbulos parietal y occipital (fig 12).
Hallazgos:
De 11 casos,
10 eran mujeres con una edad media de 45 años.
En 9 de los 11 casos,
el diagnóstico del PRES se confirmó,
ya sea con controles clínicos evolución de imagen.
La HTA fue el FR prevalente en nuestra serie.
Otros fueron eclampsia,
toxicidad de cisplatino o insuficiencia renal.
La presentación clínica más frecuente fue cefalea,
trastornos visuales y convulsiones.
Se presentaron FR poco frecuentes como la insuficiencia orgánica múltiple y una causa atípica: punción lumbar.
| |
TA
|
Clínica
|
Causa
|
Prueba
|
Evolución tras tratamiento
|
|
1
|
145/96
|
convulsiones
|
eclampsia
|
TC,
RM
|
Pequeño infarto parietal,
recuperación completa
|
|
2
|
|
Cefalea,
ceguera
|
cisplatino
|
TC,
RM
|
Recuperación
|
|
3
|
200/100
|
Cefalea,
ceguera
|
Anestesia epidural
|
TC,
RM
|
Pequeño infarto,
recuperación completa
|
|
4
|
180/100
|
Status epiléptico,
diplopia,bajo nivel de consciencia
|
Fracaso multiorgánico
|
TC,
RM
|
Muerte a los 16 días
|
|
5
|
160/100
|
Disartria,parálisis facial,
hemiparesia derecha
|
cisplatino
|
RM
|
Muerte a los 15 días
|
|
6
|
175/88
|
Cefalea,
ceguera,
bajo nivel de consciencia,
convulsiones
|
Preeclampsia severa
|
RM
|
Recuperación completa
|
|
7
|
172/104
|
Cefalea,
convulsiones
|
HTA origen renal?
|
RM
|
Recuperación completa
|
|
8
|
|
Status epiléptico,bajo nivel de consciencia
|
Eclampsia puerperio
|
TC,
RM
|
Recuperación completa
|
|
9
|
174/111
|
Cefalea crónica,
mareo,
inestabilidad,
focalidad neurológica
|
HTA
|
TC,
RM
|
Resolución del edema vasogénico,
infarto en protuberancia
|
|
10
|
140/90
|
Hemiparesia izqda,
artralgias
|
Enfermedad autoinmune
|
RM
|
Mejoría clínica
|
|
11
|
135/70
|
Descompensación metabólica,
convulsiones
|
Hiperuricemia,hipomagnesemia,
rabdomiolisis
|
RM
|
Disminución de las lesiones,
infartos residuales
|
Hallazgos en nuestros pacientes:
La hipertensión arterial fue el factor de riesgo predominante en nuestra serie,
de acuerdo a los factores desencadenantes.
Otros fueron eclampsia,
toxicidad de cisplatino o insuficiencia renal.
Hemos tenido factores de riesgo infrecuentes como son la insuficiencia orgánica múltiple y la punción lumbar como una causa poco frecuente.
Todos los 11 casos iniciales tenían estudios de neuroimagen,
con resonancia magnética o tomografía computarizada.
Todos los pacientes mostraron afectación parieto-occipital en los estudios de imagen,
de acuerdo con la literatura.
La presentación clínica más frecuente fue cefalea,
trastornos visuales y convulsiones.
Las lesiones eran simétricas en la mitad de los casos,
unilateral en 1 caso y asimétrica en el resto.
Todos excepto un caso tenían resultados atípicos por imagen.
La mitad de los pacientes tenían formas graves de la enfermedad,
ya sea por la presencia de hemorragia o secuelas.
|
pac
|
Signos atípicos
|
Hiper en difusión
|
ADC bajo
|
realce
|
hemorragia
|
Secuelas
|
severa
|
|
1
|
infarto
|
sí
|
sí
|
?
|
petequial
|
Pequeño infarto parietal izqdo
|
si
|
|
2
|
cerebelo
|
sí
|
?
|
sí
|
no
|
Infartos occipitales y cerebelo derecho
|
si
|
|
3
|
Cerebelo
|
sí
|
no
|
no
|
no
|
Infarto parietal mínimo
|
no
|
|
4
|
Ganglios basales
|
no
|
no
|
no
|
no
|
no
|
no
|
|
5
|
Infarto,
ganglios basales
|
Sí dcha/no izqda
|
Sí dcha/no izqda
|
Sí dcha/no izqda
|
no
|
Infarto ACM
|
si
|
|
6
|
Cerebelo,
ganglios basales
|
sí
|
no
|
no
|
no
|
no
|
no
|
|
7
|
Ganglios basales
|
no
|
no
|
no
|
no
|
no
|
no
|
|
8
|
Cerebelo
|
no
|
no
|
no
|
HSA
|
no
|
si
|
|
9
|
Cerebelo,
corona radiada
|
sí
|
no
|
sí
|
HSA
|
?
|
si
|
|
10
|
|
|
|
|
|
|
sí
|
|
11
|
protuberancia
|
sí
|
no
|
sí
|
no
|
infarto
|
sísi
|