|
RF: Radiofrecuencia
I-FC: Incidentes y/o factores contribuyentes
M-RR: Medidas de mejora y/o de reducción del riesgo
VC: Vía Clínica
|
Acrónimos
1) I-FC,
repercusión sobre el paciente y sobre la organización y M-RR adoptada.
Encontramos 13 I-FC,
12 en nuestros pacientes y 1 (neumonía post-procedimiento) en un paciente tratado con RF en otro centro pero seguido en el nuestro.
Agrupamos los I-FC en 6 grandes grupos (Table 2) de acuerdo con la Referencia 9.
Los I-FC “Falta de disponibilidad de protocolos” y “Firma del consentimiento informado (CI) inmediatamente antes del procedimiento” fueron los más frecuentes,
presentes en todos los procedimientos planteados y citados finalmente,
antes de la implantación de la VC (Table 2 y Table 3).
Los grupos de I-FC mayoritarios en relación al resto fueron los relacionados con “Dispositivos médicos,
equipos o bienes” y con “Recursos o Gestión de la organización”,
constituyendo 3 (23,1%) y 4 (30,2%) de los 13 I-FC,
respectivamente (Table 2 y Table 3).
Estos I-FC tuvieron 12 formas de repercusión sobre el paciente y 7 sobre la organización (Table 2 y Table 3).
La repercusión más frecuente sobre el paciente fue el “Riesgo potencial por no disponer de directrices”,
presente en todos los procedimientos planteados (12/12:100%).
La segunda repercusión más frecuente fue la “ansiedad sobreañadida por firmar el CI inmediatamente antes del procedimiento”,
que consideramos influyó en todos los procedimientos citados (11/12:91,7%).
La repercusión que consideramos más relevante fue el “Retraso del procedimiento o del tratamiento alternativo” presente en 6 de los 12 procedimientos planteados (50%),
que constituyó 6 de las 12 formas de repercusión de los I-FC sobre el paciente (50%).
La repercusión para la organización más frecuente fue la “Alteración del flujo de trabajo”,
presente en 5 de los 12 procedimientos planteados (41,7%),
que supuso 5 de las 7 formas de repercusión de los I-FC sobre la organización (71%) (Tablas 2a-b y 3a-b).
Para cada I-FC se propusieron una o varias M-RR (Table 2).
Se recopilaron 12 tipos de M-RR distintas,
aplicándose alguna de ellas a I-FC diferentes,
sumando finalmente 19 M-RR en total (Table 2 y Table 3).
Las M-RR que consideramos más relevantes fueron las medidas futuras de “Mejorar la coordinación entre servicios”,
“Asignar responsabilidades a personas concretas” y la medida inmediata de “Dar información franca al paciente y pedir disculpas” tras un I-FC,
aplicadas en 3 (23,1%),
3 (23,1%) y 4 (30,8%) de los 13 I-FC,
respectivamente,
que supusieron 3 (15,8 %),
3 (15,8%) y 4 (21,0%) de las 19 medidas propuestas.
Muy relacionado con esta necesidad de “Mejorar la coordinación entre servicios” y de “Asignar responsabilidades a personas concretas”,
se encuentra el I-FC mayoritario y probablemente el más relevante,
de la “Falta de disponibilidad/idoneidad de protocolos”,
que nos hizo plantearnos la cuestión definitiva de ¿cómo coordinar las múltiples actuaciones que involucran a diferentes facultativos y personal no facultativo en este procedimiento,
garantizando el diagnóstico,
la indicación y la situación más óptima del paciente el día del procedimiento,
sin que todo ello suponga un retraso para su aplicación? Mediante la creación de una VC.
2) Elaboración de la VC.
Mediante los datos recabados previamente elaboramos la VC,
considerada como M-RR en el 100% (12/12) de los procedimientos planteados (Table 3).
Fue consensuada entre todos los profesionales involucrados.
Ha quedado representada esquemáticamente en la Tabla 4.
Transcurren 4 semanas desde la entrada del paciente en la VC hasta la aplicación del tratamiento,
tiempo aceptable según las guías desde el diagnóstico de una neoplasia hasta su tratamiento.
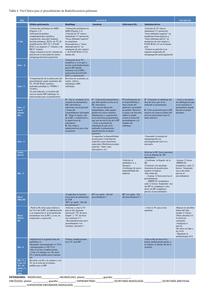
Table 4: Tabla 4. Vía Clínica para el procedimiento de Radiofrecuencia pulmonar.
Aclaraciones de la VC:
|
ATB: antibiótico
BAG : biopsia por aguja gruesa
ECG: electrocardiograma
HBPM: heparina de bajo peso molecular
HC: historia clínica
iv: intravenoso
MP: médico peticionario
PAAF: punción aspiración por aguja fina
RF: radiofrecuencia
Rx: radiografía
Sem: semana
SMD: sesión multidisciplinar
TC: tomografía computerizada
VEMS: volumen espiratorio máximo en un segundo
|
|
Los símbolos “–” o “+”,
por ejemplo “Sem – 4” ó “Día +1”,
hacen referencia al tiempo respecto al procedimiento,
en estos ejemplos,
4 semanas antes y un día después,
respectivamente
|
Acrónimos
VALORACIÓN PREVIA AL PROCEDIMIENTO DE RF:
En la sesión multidisciplinar se valora de forma preliminar la indicación (ver Fig. 2) y contraindicaciones (ver Fig. 3).
También se considerará la necesidad de realizar punción aspiración con aguja fina (PAAF) o biopsia con aguja gruesa (BAG),
posibilidad de retirar la anticoagulación oral (debe retirarse 4-5 días antes del procedimiento),
la antiagregación (aspirina ó clopidogrel,
que deben retirarse 5-7 días antes del procedimiento) y la heparina subcutánea de bajo peso molecular o derivados (en RF no complejas debe retirarse la dosis terapéutica-se administra cada 12 horas- previa al procedimiento; en RF complejas deben retirarse dos dosis previas).
El médico peticionario debe dejar constancia de ello en la petición.
Se recomienda que el manejo de la anticoagulación y la antiagregación sea consultado por los MP con los servicios de hematología y cardiología,
respectivamente.
Cuatro semanas antes del procedimiento se realiza la TC tóraco-abdominal de estadificación + la PAAF/BAG de la lesión.
Conviene dejar tiempo suficiente entre este procedimiento y la RF para que se reabsorba la probable hemorragia post-punción,
que limitaría la valoración del resultado inmediato de la RF.
La TC debe realizarse en el mes previo a la RF y aconsejamos citar en el mismo acto la TC y la PAAF o BAG,
3-4 semanas previas a la RF para no retrasar el proceso.
Una vez valorado el estudio de TC inmediatamente tras su realización,
si hay indicación de RF (ausencia de diseminación ganglionar y hematógena evidentes en la TC y de contraindicaciones según el resto de pruebas complementarias,
para cuya información puede contactar con el MP en ese momento),
se continuará con la PAAF/BAG.
La TC realizada servirá para planificar el abordaje de la lesión en la RF,
siendo aconsejable su valoración multiplanar.
Dos semanas antes del procedimiento,
el paciente tiene la consulta preanestésica.
Si es apto,
tras la consulta preanesetésica tendrá la entrevista con el radiólogo para realizar el consentimiento informado oral y escrito.
Seguidamente se citará al paciente y se elegirá la aguja.
Debe ablacionarse el tumor entero y aproximadamente un margen de 1 cm de tejido sano; se recomienda que la longitud de la punta activa de la aguja sea 1 cm mayor al diámetro mayor de la lesión.
Por ello,
en lesiones mayores a 2 cm debe considerarse realizar una ablación doble simultánea (con dos sistemas de RF),
más recomendable,
ó sucesiva (en un primer pase se ablaciona una mitad de la lesión y a continuación,
la otra mitad) o considerar emplear otra técnica como la ablación mediante microondas.
DÍA DEL PROCEDIMIENTO:
-ANTES DEL PROCEDIMIENTO:
- El radiólogo debe asegurarse que se dispone en la sala del procedimiento del set de drenaje torácico y de pleur-evac ® para tratar un posible neumotórax.
- Entre el anestesista y el radiólogo se decidirá la posición del paciente en la mesa de la TC.
- La antibioterapia intravenosa (iv) se iniciará 30 minutos antes del procedimiento.
Si existe insuficiencia renal con aclaramiento de creatinina < 10 ml/min,
la dosis máxima de ceftriaxona iv será de 2 gr/día.
-PROCEDIMIENTO DE RF:
- Una vez localizada la zona de entrada,
el abordaje se realizará generalmente con la opción para el radiólogo de activación de la adquisición de las imágenes de TC desde dentro de la sala.
- Infiltración con anestésico local de la zona elegida.
- Aproximación en la pared torácica a la lesión con la aguja de RF.
A veces este paso conlleva más tiempo del esperado e incluso la necesidad de recolocación de la aguja,
no siendo necesario que el paciente se encuentre sedado durante el mismo.
- Inicio de la sedación antes de atravesar la pleura.
- Llegada a la lesión.
- Una vez posicionada la aguja,
debiendo quedar la lesión en el centro de la punta activa,
sobrepasándola unos 0,5 cm por ambos extremos,
se comienza con la aplicación de la corriente (Figura 1).
La administración continua de suero a través de la aguja (excepto durante la retirada de la aguja) permite refrigerar el sistema.
Consideraciones con el sistema Cool-tipTM:
- En el primer ciclo se comienza refrigerando la aguja; si desde el principio se detecta una impedancia muy alta en la lesión (>164 ohms) debemos cambiar el sistema a modo manual, ir aumentando muy poco a poco la potencia y,
después de 2-3 minutos en este modo,
se debe activar la refrigeración y cambiar a modo de control de la impedancia que mantendremos durante los 9-10 minutos restantes del primer ciclo de corriente y durante el resto de ciclos.
- Se aplican uno,
dos o tres ciclos de corriente de 12-15 minutos,
midiendo la temperatura tras cada uno de ellos.
Cuando se alcancen 60º,
se finaliza con un último ciclo de 6 minutos.
Si en el tercer ciclo de 12-15 minutos no se llega a alcanzar dicha temperatura,
se da por finalizado,
terminando igualmente con un ciclo final de 6 minutos. Entre cada ciclo conviene realizar un control con TC para ver posibles complicaciones.
- Tras finalizar los ciclos,
se debe ablacionar el trayecto en la retirada de la aguja,
retirando poco a poco y sin refrigerar,
para evitar la siembra tumoral y la hemorragia,
enfriando la punta antes de atravesar la piel o retirando rápidamente justo antes de pasar la piel,
para evitar quemaduras.
- Debemos efectuar una TC sin contraste iv inmediatamente tras el procedimiento para valorar complicaciones y estado de la lesión ablacionada.
Lo ideal es la formación de un halo en vidrio deslustrado de 5-10 mm de espesor que rodee completamente la lesión.
-TRAS EL PROCEDIMIENTO:
El paciente va a la unidad de Reanimación.
Tras unas horas y según el criterio del anestesista,
regresa a la unidad de Hospitalización.
SEGUIMIENTO:
- Aunque no hay un protocolo claramente definido,
en nuestro centro se realizan revisiones al mes,
3 meses,
6 meses,
posteriormente cada 6 meses hasta los 2 años y tras ello,
anualmente hasta los 5 años.
La petición de TC la realizará el MP.
El protocolo será un TC de tórax sin y con contraste iv.
- La tomografía por emisión de positrones (PET)-TC (PET-TC) no debe pedirse hasta pasadas 4 semanas de la RF,
pues antes puede resultar positiva por cambios inflamatorios.
Algunos autores recomiendan realizar el seguimiento mediante PET-TC en lugar de mediante TC a partir de las 4-8 semanas desde la RF y otros,
combinando ambas técnicas,
debiéndose disponer para ello de una PET en el momento inicial.







