1.- INTRODUCCIÃN
2.- BRUCELOSIS DE LOCALIZACIÃN HEPÃTICA
3.- BRUCELOSIS DE LOCALIZACIÃN RENAL
4.- CASOS CLÃNICOS.
1.- INTRODUCCIÃN:
La brucelosis tambiÃĐn denominada fiebre ondulante,
mediterrÃĄnea o de Malta,
es una zoonosis transmisible a travÃĐs de diversas especies animales,
fundamentalmente vacas,
ovejas,
gallinas y perros,
con una distribuciÃģn mundial,
que se conoce desde hace aÃąos y que continua siendo un problema sanitario y econÃģmico de gran importancia.
La enorme diversidad de animales portadores de la bacteria,
ademÃĄs del hecho de que no sÃģlo se transmite por contacto directo con el animal sino tambiÃĐn por contacto y consumo de sus productos derivados hace muy difÃcil poner en marcha medidas preventivas efectivas.
AdemÃĄs,
la brucelosis no presenta un cuadro clÃnico caracterÃstico que permita una detecciÃģn precoz del infectado,
lo que favorece que evolucione a la cronicidad,
complicando el tratamiento y la curaciÃģn,
y empeorando por lo tanto,
el pronÃģstico de estos pacientes.
El gÃĐnero Brucella estÃĄ constituido por bacilos gram negativos pequeÃąos,
inmÃģviles y aerobios estrictos,
que crecen lentamente y que no poseen cÃĄpsulas ni forman esporas.
El gÃĐnero Brucella incluye seis especies diferentes: B.
melitensis,
B.
abortus,
B.
suis,
B.
canis,
B.
ovis,
B.
neotomae y B.
maris.
De las que las cuatro primeras pueden infectar al hombre.
La Brucella melitensis causa el 98% de las brucelosis en EspaÃąa.
Existe mucha variaciÃģn geogrÃĄfica en la incidencia y prevalencia de la brucelosis.
Las zonas de mayor prevalencia en las que la brucelosis se puede considerar endÃĐmica son la regiÃģn del MediterrÃĄneo,
penÃnsula ibÃĐrica,
Asia occidental,
algunas partes de Ãfrica,
AmÃĐrica central y AmÃĐrica del Sur.
La especie mÃĄs difundida es B.
melitensis,
seguida de B.
abortus y B.
suis.
La fuente de infecciÃģn estÃĄ constituida por los animales infectados a travÃĐs de los tejidos y productos de abortos,
de la leche y en menor medida de las secreciones genitales,
contaminando de esta forma el suelo,
los corrales,
el agua de rÃos,
canales y pozos cercanos.
AdemÃĄs,
es capaz de sobrevivir en el medio ambiente fuera del hospedador por perÃodos relativamente largos.
Las especies de Brucella son patÃģgenas intracelulares facultativas,
propiedad que las mantiene protegidas de la acciÃģn de los antibiÃģticos,
y de los mecanismos efectores dependientes de anticuerpos; esto justifica la naturaleza crÃģnica de la infecciÃģn ya que son capaces de adherirse,
penetrar y multiplicarse en una gran variedad de cÃĐlulas eucariotas tanto fagocÃticas como no fagocÃticas.
Tanto el cuadro clÃnico como la evoluciÃģn de la infecciÃģn varÃan en funciÃģn de la especie animal afectada.
En los mamÃferos rumiantes y en el ganado porcino la manifestaciÃģn clÃnica es el aborto.
En el hombre presenta una gran tendencia a la cronicidad y se caracteriza por fiebre y localizaciÃģn de las bacterias en distintos tejidos (articulaciones,
hueso,
endocardio,
sistema nervioso).
El diagnÃģstico de certeza se realiza aislando al microorganismo a partir de cultivos de sangre,
mÃĐdula Ãģsea u otros tejidos.
Los mÃĐtodos serolÃģgicos sÃģlo aportan un diagnÃģstico de presunciÃģn.
En el caso del hombre,
las vÃas de transmisiÃģn serÃan inoculaciÃģn conjuntival,
inhalaciÃģn,
cutÃĄnea y digestiva.
PrÃĄcticamente todas las infecciones ocurren como resultado de la exposiciÃģn directa o indirecta a los animales,
siendo lo mÃĄs frecuente la transmisiÃģn por ingestiÃģn de leche y productos lÃĄcteos no pasteurizados.
La transmisiÃģn directa humano-humano es muy rara,
pero se han descrito casos se transmisiÃģn vÃa sexual.
La brucelosis es una enfermedad sistÃĐmica que puede afectar a mÚltiples Ãģrganos y sistemas y que,
generalmente,
se autolimita o se vuelve crÃģnica.
En muchos casos la primoinfecciÃģn es asintomÃĄtica.
El perÃodo de incubaciÃģn varÃa de 10 a 20 dÃas,
pero la sintomatologÃa puede aparecer hasta varios meses despuÃĐs de la inoculaciÃģn.
La brucelosis en humanos se ha clasificado en varias categorÃas segÚn las manifestaciones clÃnicas: subclÃnica,
subaguda,
aguda,
recurrente y crÃģnica.
En general,
se considera por la mayorÃa de autores que se desarrolla fundamentalmente en dos fases: aguda y crÃģnica.
La etapa aguda se manifiesta con fiebre elevada,
escalofrÃos sudoraciÃģn de olor caracterÃstico,
dolores musculares y articulares.
En esta fase el diagnÃģstico es difÃcil ya que los signos y sÃntomas son inespecÃficos y comunes a otras enfermedades como salmonelosis,
fiebre tifoidea,
tuberculosis y leptospirosis.
Antes,
era tÃpica la fiebre ondulante,
pero actualmente debido al uso de antibiÃģticos este sÃntoma ya no es tan frecuente.
Otros sÃntomas menos frecuentes en la fase aguda son: tos seca o productiva,
estreÃąimiento,
diarrea,
hepatomegalia ligera o moderada,
esplenomegalia,
adenopatÃas,
erupciones papulonodulares en tronco y extremidades (de las se pueden aislar los microorganismos).
El termino brucelosis crÃģnica se reserva para los pacientes con un perÃodo de evoluciÃģn de la enfermedad de mas de 6 meses.
En las formas mÃĄs insidiosas se desarrolla enfermedad en localizaciones especÃficas,
formas localizadas,
como la osteoarticular,
cardiaca,
respiratoria,
genitourinaria y neuronal,
aunque existen otras localizaciones mucho mÃĄs raras que deben tenerse en cuenta como la afectaciÃģn hepatoesplenica y la renal.
Dado que los pacientes precisan tratamiento durante largos perÃodos de tiempo las recidivas no son raras,
fundamentalmente cuando ÃĐste se realiza de manera inadecuada o durante menos tiempo del necesario.
Las recidivas aparecen en un 15% de los casos hasta 3-6 meses despuÃĐs de acabado el tratamiento.
El diagnÃģstico de Brucella se sospecha en base a la historia clÃnica,
es decir,
pacientes con fiebre de origen desconocido y que refieren antecedentes de factores de riesgo para adquirir la infecciÃģn.
Generalmente,
los anÃĄlisis de laboratorio de rutina en estos pacientes no muestran ningÚn dato especÃfico,
y las pruebas de imagen solo muestran hallazgos en las formas localizadas.
En cuanto a los mÃĐtodos diagnÃģsticos,
el hallazgo de la bacteria por los mÃĐtodos directos es obviamente el diagnÃģstico de certeza.
No obstante,
pueden ser sustituidos por los indirectos que son los de uso masivo por su mayor simpleza y accesibilidad.
Para un correcto diagnÃģstico serolÃģgico de brucelosis humana es recomendable efectuar por lo menos una prueba de aglutinaciÃģn,
ya sea aglutinaciÃģn con Rosa de Bengala o aglutinaciÃģn en tubo,
y una prueba de Coombs o alguna prueba de interacciÃģn primaria (IFI o ELISA),
que permita la detecciÃģn de los distintos tipos de anticuerpos presentes,
y asà poder estimar el perÃodo de la infecciÃģn.
La aglutinaciÃģn con Rosa de Bengala es una prueba muy utilizada por ser rÃĄpida,
barata y con una sensibilidad alta (99%),
aunque su especificidad es baja (40%),
es Útil en ÃĄreas rurales,
donde no es posible realizar otras pruebas y cuando el tratamiento temprano es fundamental (neurobrucelosis,
artritis,
orquitis),
pero precisa de una confirmaciÃģn con otras pruebas.
La aglutinaciÃģn en tubo (SAT) detecta anticuerpos IgM e IgG contra la bacteria,
pudiendo permanecer positiva un tiempo prolongado,
con esta tÃĐcnica se puede determinar en el momento se la infecciÃģn nos encontramos,
sobre todo si la asociamos a la prueba de Coombs.
La prueba de inmunoabsorciÃģn indirecta ligada a enzimas (ELISA) tambiÃĐn detecta y cuantifica los anticuerpos IgG,
IgM e IgA,
y es el mÃĐtodo mÃĄs sensible y especÃfico,
recomendÃĄndose en ÃĄreas endÃĐmicas y en individuos con recidivas.
La prueba de reacciÃģn en cadena de la polimerasa (PCR) es un mÃĐtodo diagnÃģstico rÃĄpido par detectar la Brucella en muestras de sangre,
y permite ademÃĄs diferenciar las diferentes especies.
La PCR mediante ELISA en el mÃĐtodo de elecciÃģn para el diagnÃģstico por su elevada especificidad y sensibilidad,
y ademÃĄs se ha demostrado en estudios recientes que tiene un valor pronÃģstico.
El pronÃģstico de la brucelosis es en general bueno (mortalidad del 3%).
Con frecuencia aparecen recidivas,
con el consiguiente deterioro de la calidad de vida de los pacientes,
y de ahà la importancia de una detecciÃģn precoz de la enfermedad,
para instaurar un tratamiento efectivo.
Existen factores de riesgo que se relacionan con la recidiva de la Brucella: genero masculino,
plaquetopenia,
duraciÃģn de los sÃntomas menos de 10 dÃas antes de iniciar el tratamiento,
fiebre de mÃĄs de 38.3šC y el uso de antibiÃģticos no adecuados.
Las complicaciones osteoarticulares de la brucelosis son frecuentes,
y la regiÃģn lumbar es la mÃĄs frecuentemente afectada por la espondilodiscitis brucelosa,
siendo muy rara la afectaciÃģn a nivel cervical.
La complicaciÃģn osteoarticular mas frecuente es la sacroileitis,
seguida de la espondilodiscitis,
bursitis y osteomielitis.
En los casos de espondilodiscitis brucelar la radiologÃa puede ser completamente normal sobre todo en estadios iniciales de la enfermedad,
y el diagnÃģstico temprano suele ser difÃcil,
debido al largo perÃodo de latencia de la misma.
La gammagrafÃa osea es una importante herramienta diagnÃģstica para detectar las localizaciones osteroarticulares afectadas por Brucella.
La RM es el mÃĐtodo de elecciÃģn para el diagnÃģstico de la espondilodiscitis,
abscesos epidurales y paraespinales,
y compresiones espinales o radiculares relacionadas con la brucelosis,
especialmente en las fases iniciales de la espondilodiscitis.
Los cambios de intensidad de seÃąas de los cuerpos vertebrales,
sin cambios morfolÃģgicos y la captaciÃģn de contraste en las facetas articulares tras la inyecciÃģn de gadolinio se han identificado como datos especÃficos de espondilitis brucelar.
Sin embargo,
los hallazgos de la espondilitis tuberculosa son muy similares a los de la brucelosis en humanos,
afirmando mÚltiples estudios que la participaciÃģn de mÚltiples cuerpos vertebrales y la afectaciÃģn no continua sugieren la afectaciÃģn tuberculosa.
La distinciÃģn de ambos cuadros es fundamental para iniciar el tratamiento mÃĄs adecuado,
y para ello es importante tanto la historia previa de ambas enfermedades,
como un estudio serolÃģgico que pueda orientar el diagnÃģstico.
2.- BRUCELOSIS DE LOCALIZACIÃN HEPÃTICA
La afectaciÃģn hepÃĄtica de la brucelosis es frecuente debido a la afinidad de estos microorganismos por el sistema reticuloendotelial,
apareciendo en,
al menos,
la mitad de los casos.
Lo mÃĄs frecuente es que Únicamente se produzca un discreto aumento de las transaminasas autolimitado durante la fase aguda,
debido a una hepatitis granulomatosa reactiva inespecÃfica.
La forma de presentaciÃģn crÃģnica con apariciÃģn de necrosis y supuraciÃģn en forma de abscesos hepÃĄticos Únicos o mÚltiples es mucho mÃĄs rara.
Los brucelomas hepÃĄticos y esplÃĐnicos son generalmente una reactivaciÃģn de lesiones granulomatosas generalmente producidas muchos aÃąos antes.
En la mayorÃa de casos el diagnÃģstico se realiza por la existencia de un cuadro clÃnico sugerente,
una serologÃa compatible y una evoluciÃģn posterior favorable tras el tratamiento mÃĐdico o quirÚrgico,
con alivio sintomÃĄtico y disminuciÃģn de los tÃtulos de anticuerpos.
En pocos casos se obtiene un cultivo positivo para el microorganismo en las muestras,
sobre todo en las formas crÃģnicas de larga evoluciÃģn.
La fiebre y los sÃntomas constitucionales suelen dominar el cuadro clÃnico y suelen ser prolongadas en el tiempo,
quedando en segundo plano los sÃntomas locales,
como dolor en hipocondrio derecho y hepatomegalia.
Los hallazgos en las pruebas de imagen son:
RadiografÃa simple:
La radiografÃa de tÃģrax no suele aportar ningÚn dato.
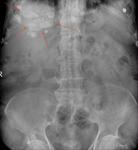
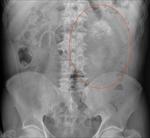
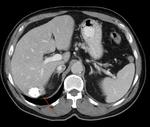
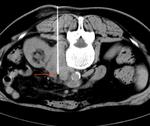
En la radiografÃa de abdomen se ha descrito la existencia de calcificaciones en hipocondrio derecho en hasta el 60% de los pacientes Fig. 1.
Estas calcificaciones suelen ser Únicas e irregulares en cuanto a forma y tamaÃąo,
y en algunos casos se han descrito calcificaciones mÚltiples.
Estas calcificaciones pueden ser claves para el diagnÃģstico,
fundamentalmente si se presentan como calcificaciones grandes y estratificadas.
EcografÃa y TC:
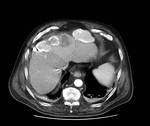
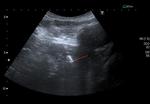
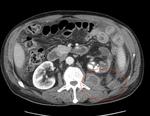
En ambas pruebas de imagen el absceso hepÃĄtico brucelar se presenta como una lesiÃģn ocupante de espacio frecuentemente Única,
hipoecogÃĐnica/hipodensa Fig. 2 Fig. 13 ,
predominantemente sÃģlida pero de contenido heterogÃĐneo,
que puede contener pequeÃąas ÃĄreas quÃsticas,
de paredes gruesas Fig. 16,
y tamaÃąo variable,
que puede ir de 1.5 a 15 cm.
aproximadamente,
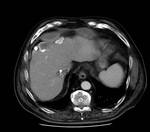
con bordes irregulares Fig. 3 y mal definidos.
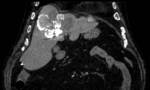
En algunos casos estas lesiones pueden ser mÚltiples y confluentes Fig. 4.
Es muy frecuente la visualizaciÃģn tanto en ecografÃa como en TC de una calcificaciÃģn Única central o perifÃĐrica,
grosera Fig. 2 Fig. 13 Fig. 14 que en algunos casos puede no ser visible en la radiologÃa simple,
aunque tambiÃĐn se puede presentar en forma de pequeÃąas calcificaciones mÚltiples confluentes Fig. 4 Fig. 17.
La presencia de estas calcificaciones es un dato diagnostico clave fundamentalmente cuando es una calcificaciÃģn redondeada de mÃĄs de un centÃmetro de diÃĄmetro y con una calcificaciÃģn central rodeada de una zona hiperlucente y un reborde exterior calcificado.
La presencia de calcificaciones en el interior del absceso producido por Brucella se correlaciona con una evoluciÃģn clÃnica mÃĄs prolongada.
En casos mÃĄs raros se ha descrito afectaciÃģn transdiafragmÃĄtica con invasiÃģn pulmonar por el bruceloma Fig. 15.
Este diagnÃģstico en ocasiones se puede confirmar mediante la punciÃģn y obtenciÃģn de muestras del mismo Fig. 5,
aunque como se ha comentado previamente no siempre se obtiene un resultado positivo en los cultivos,
y se recomienda que se mantenga al menos 6 semanas antes de considerarlo estÃĐril.
Esta punciÃģn-drenaje que se realiza con fines diagnÃģsticos,
para obtener muestras de cultivo,
puede tambiÃĐn ser terapÃĐutica,
en algunos casos.
Dado que existen pocos casos publicados en la literatura,
no existe una pauta de tratamiento estÃĄndar basada en resultados clÃnicos,
pero en general se recomienda que ante el diagnÃģstico,
confirmado o de sospecha,
de un absceso hepÃĄtico por Brucella el abordaje inicial sea conservador con tratamiento antibiÃģtico,
siendo la combinaciÃģn mÃĄs utilizada en los casos resueltos con ÃĐxito la de doxiciclina 100 mg/12 horas (o tetraciclina 500mg /6 horas ),
y rifampicina 600-900 mg/dÃa, debiendo mantenerse al menos durante 2-3 meses.
Si el paciente a pesar del tratamiento adecuado,
no evoluciona de forma favorable en un tiempo prudencial (4-6 semanas) o empeora durante el tratamiento se debe plantear la evacuaciÃģn del absceso ya sea mediante cirugÃa abierta o mediante punciÃģn guiada por tÃĐcnicas de imagen,
siendo razonable comenzar con esta segunda opciÃģn dada su menor agresividad y continuar con cirugÃa si esto no funciona.
Se recomienda en cualquier caso continuar con el tratamiento antibiÃģtico hasta 2-3 meses despuÃĐs del drenaje.
Se ha descrito tras el tratamiento la reversiÃģn de la hepatomegalia cuando esta fue la Única manifestaciÃģn,
y desapariciÃģn de la lesiÃģn abscesificada,
aunque las calcificaciones centrales suelen persistir a pesar de la curaciÃģn de la lesiÃģn Fig. 6.
El diagnostico diferencial radiolÃģgico es amplio sin una sospecha clÃnica adecuada.
Hay que tener en cuenta que los granulomas hepÃĄticos calcificados tambiÃĐn aparecen en la histoplasmosis y en la tuberculosis Fig. 18 Fig. 19 Fig. 20 pero en ambos casos raramente exceden 1 cm.
de diÃĄmetro,
son generalmente mÚltiples y afectan a toda la lesiÃģn.
En el caso de los quistes hidatÃdicos que tambiÃĐn pueden producir calificaciones,
estos suelen ser mayores de 10 cm.,
y pueden distinguirse de los brucelomas calcificados por la ausencia de la apariencia laminar y por la presentaciÃģn tÃpica del quiste hidatÃdico que puede mostrar mÚltiples focos ecogÃĐnicos correspondientes a la arena hidatÃdica (âsnow flake signâ signo de los copos de nieve) y que se visualiza mejor si cambiamos la posiciÃģn del paciente durante la exploraciÃģn ecogrÃĄfica moviÃĐndose hacia la zona mas declive del quiste (signo de la tormenta de nieve âsnowstorm signâ).
El diagnÃģstico diferencial de los brucelomas hepÃĄticos incluye hemangioma cavernoso,
carcinoma fibrolamelar (ambos con calcificaciÃģn central) y tumores hepÃĄticos primarios,
epiteliales y mesenquimales,
ya que tanto tumores benignos como malignos pueden presentar calcificaciones groseras en un interior.
Otras lesiones hepÃĄticas calcificadas pueden ser metÃĄstasis de neoplasias productoras de mucina,
condrosarcoma o secuelas de tratamiento con radioterapia o quimioterapia sistÃĐmica.
3.- BRUCELOSIS DE LOCALIZACIÃN RENAL
Aunque la brucelosis es una enfermedad sistÃĐmica,
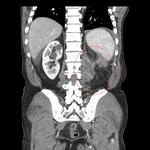
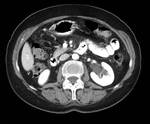
los brucelomas renales o abscesos renales por Brucella Fig. 7,
son una manifestaciÃģn muy rara de la enfermedad.
Se puede presentar como pielonefritis,
glomerulonefritis o nefropatÃa IgA con proteinuria,
y mucho mÃĄs raramente como absceso renal.
En mÃĄs de un 20% de los casos existe afectaciÃģn de otras zonas del tracto genitourinario,
fundamentalmente orquitis o epididimitis.
Aunque la Brucella tiene tendencia a formar abscesos cuando afecta a Ãģrganos sÃģlidos,
bazo e hÃgado fundamentalmente,
el riÃąÃģn es una localizaciÃģn rara para esta afectaciÃģn Fig. 9 .
En los abscesos renales y perirrenales Fig. 10 el diagnÃģstico se basa en primer lugar en una historia clÃnica y exploraciÃģn asà como una analÃtica y radiologÃa compatibles.
El agente etiolÃģgico generalmente se determina despuÃĐs de la exploraciÃģn quirÚrgica,
ya que las pruebas serolÃģgicas y los cultivos pueden ser negativos,
sobre todo en la fase crÃģnica.
Los hallazgos radiolÃģgicos de los brucelomas renales son muy similares a los apreciados a nivel hepÃĄtico,
es decir lesiones hipodensas con realce de pared Fig. 9 y posibilidad de calcificaciones Fig. 8 visibles tanto en radiologia simple Fig. 7 como en ecografÃa y TC; y hay que tener en cuenta la posibilidad de la extensiÃģn de la enfermedad a otras localizaciones regionales,
como pueden ser la afectaciÃģn perirrenal,
mÚsculo psoas,
etc Fig. 10.
Al igual que en el caso de los abscesos hepÃĄticos por brucela,
cuando aparecen a nivel renal tambien debe hacerse un diagnostico diferencial con otras lesiones que pueden producir abscesos a ese nivel,
y entre ellas la fundamental por su similitud en los hallazgos de imagen es la tuberculosis.
4.- CASOS CLÃNICOS
CASO CLÃNICO 1: BRUCELOSIS HEPÃTICA CONFIRMADA (FIG.
1-6):
Paciente varÃģn de 76 aÃąos con antecedente segÚn refiere el paciente de âquistes hepÃĄticosâ de 30 aÃąos de evoluciÃģn,
que acude a urgencias de nuestro hospital por presentar dolor en flanco izquierdo,
fiebre,
astenia y anorexia.
Se ingreso para completar estudio encontrando analÃtica general sin hallazgos significativos.
RadiografÃa simple de abdomen: ImÃĄgenes calcificadas en hipocondrio derecho Fig. 1.
EcografÃa abdominal: Quiste hepÃĄticos parcialmente calcificados.
Probablemente quistes hidatÃdicos.
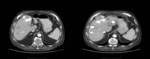
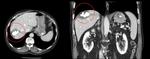
TC abdominopÃĐlvico con CIV: El hÃgado presenta mÚltiples lesiones dispersas por ambos lÃģbulos,
densas e irregularmente calcificadas (unas en el centro y otras en la periferia),
entre las que destaca el conglomerado de la cÚpula,
de 9,5x7,5 cm.
Fig. 2 Fig. 3 Fig. 4.
No se observan gas ectÃģpico ni lÃquido libre,
pero sà unas lesiones hipodensas inmediatamente por delante del hÃgado y adyacentes a las lesiones que podrÃan estar en relaciÃģn con sobreinfecciÃģn de los quistes.
ConclusiÃģn: Posible afectaciÃģn granulomatosa hepÃĄtica (brucelosis,
tuberculosis),
sin poder descartar metÃĄstasis (carcinoma mucinoso,...) o tumor primario (angiosarcoma).
Se sugiere estudio citohistolÃģgico y anÃĄlisis microbiolÃģgico de la muestra obtenida mediante PAAF/BAG guiada por TC (sobre las ÃĄreas no calcificadas presentes en la formaciÃģn de mayor tamaÃąo).
Se realiza PAAF de las lesiones hepÃĄticas guiada por ecografÃa: Con aguja de 22G se realiza punciÃģn de nÃģdulo hepÃĄtico realizando un Único pase Fig. 5 y extrayendo una pequeÃąa cantidad de lÃquido purulento que se remite a AnatomÃa PatolÃģgica y microbiologÃa para su estudio.
Resultado del cultivo de la biopsia hepÃĄtica: Escherichia coli.
No se observan BAAR.
SerologÃa: Rosa Bengala: Positivo; Coombs Brucella: titulo 1/640 AglutinaciÃģn Brucella: Negativo.
Tras la confirmaciÃģn serolÃģgica de que se trata de una brucelosis hepÃĄtica se inicia tratamiento para la misma y para la sobreinfeccion por E.
Coli con buena evoluciÃģn del paciente no precisando drenaje de las colecciones perihepÃĄticas.
Se realiza un control con TC un aÃąo despuÃĐs en el que aprecia desapariciÃģn completa de la colecciÃģn localizada anterior al segmento lateral del lÃģbulo hepÃĄtico izquierdo,
permaneciendo sin cambios la localizada anterior al lÃģbulo cuadrado Fig. 6.
CASO CLÃNICO 2: BRUCELOSIS RENAL CONFIRMADA EN PIEZA DE NEFRECTOMÃA (FIG.
7-12):
Paciente varÃģn de 63 aÃąos con antecedentes de riÃąÃģn izquierdo atrÃģfico y calcificado que acude a urgencias por presentar dolor lumbar izquierdo y fiebre.
A la exploraciÃģn sÃģlo presenta puÃąo percusiÃģn renal positiva.
Pruebas complementarias:
RadiografÃa simple de abdomen: CalcificaciÃģn irregular sobre la zona renal izquierda,
sin otras alteraciones Fig. 7.
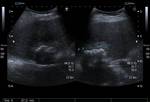
EcografÃa abdominal: En la fosa renal izquierda se identifica un ÃĄrea ecogÃĐnica con sombra acÚstica posterior compatible con calcificaciÃģn sin visualizarse estructura renal normal.
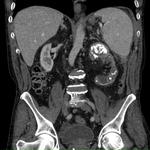
TC abdominal: Se aprecia un riÃąÃģn izquierdo de tamaÃąo y morfologÃa normal,
con aparentes caliectasias y atrofia parenquimatosa,
sin dilataciÃģn pÃĐlvica y con mÚltiples calcificaciones amorfas parenquimatosas,
especialmente en el polo superior Fig. 8.
ColecciÃģn con pared hipercaptante en el mÚsculo psoas izquierdo de 31x71mm,
ejes transversal y crÃĄneocaudal respectivamente,
y en el espacio peri/pararrenal posterior de unos 35 mm de eje transverso Fig. 9 Fig. 10.
PequeÃąa cantidad de lÃquido libre intraperitoneal y aumento de atenuaciÃģn de la grasa omental.
AdenopatÃa probablemente reactiva de 12 mm paraortica izquierda.
Esplenomegalia homogÃĐnea con eje mayor de 14,5cm.
ConclusiÃģn: Probable TBC renal izquierda con absceso en el psoas y espacio peri/pararrenal posterior.
Se decide ante la duda diagnÃģstica punciÃģn y drenaje percutÃĄneo de la colecciÃģn en psoas.
Drenaje percutÃĄneo: Mediante guÃa TC y con tÃĐcnica de punciÃģn directa se realiza punciÃģn y drenaje de absceso en el mÚsculo psoas izquierdo extrayendo aproximadamente 20 ml.
de lÃquido purulento espeso y dejando un catÃĐter tipo Pig-Tail 8,5 F Fig. 11.
Se remiten dos muestras para su anÃĄlisis.
Siendo todos los resultados negativos salvo el Rosa de Bengala positivo,
C de Brucella 1/5120.
Aglutinaciones de Brucella 1/320,
en la baciloscopia del exudado de absceso del psoas no se observan BAAR,
por lo que se descarta que se trate de un proceso tuberculoso y ante de la sospecha de que se trate de brucelosis complicada con un absceso y dado que este ya se ha drenado percutaneamente se decide inicialmente tratamiento conservador y control con TC despuÃĐs de 3 meses en el que ante la persistencia de la colecciÃģn del mÚsculo psoas sin cambios se decide cirugÃa para nefrectomÃa y drenaje de colecciÃģn.
Se realizando nefrectomÃa izquierda mediante lumbotomÃa izquierda subcostal y drenaje las colecciones perirrenales y en psoas.
El resultado anatomopatolÃģgico es de pieza de nefrectomÃa izquierda que muestra destrucciÃģn y desestructuraciÃģn prÃĄcticamente total,
del parÃĐnquima renal.
Lo que queda de ÃĐl muestra pielonefritis crÃģnica severa.
Los nÃģdulos muestran una gruesa cÃĄpsula fibrosa y tejido de granulaciÃģn,
con un centro necrÃģtico,
con inflamaciÃģn aguda y calcificaciones en su interior.
Granulomas necrotizantes con inflamaciÃģn aguda (Zielh-Nielsen (-); PAS (-),
sugestivo de brucelosis renal.
La evoluciÃģn posterior es favorable con un TC de control 2 aÃąos despuÃĐs donde se sigue apreciando riÃąÃģn derecho Único de tamaÃąo y morfologÃa normal; engrosamiento de los mÚsculos psoas y del flanco izquierdo,
asà como de los planos faciales con alguna calcificaciÃģn y borrosidad de la grasa en relaciÃģn con cambios inflamatorios Fig. 12.
Se observa una colecciÃģn con captaciÃģn de su pared compatible con absceso de 1 cm.
de grosor aproximadamente que se extiende desde el psoas izquierdo hasta la musculatura del flanco pasando por el borde inferior del bazo donde existe una pequeÃąa cantidad de lÃquido libre.
Se instaura entonces tratamiento antibiÃģtico con mejorÃa posterior.
CASO CLÃNICO 3: BRUCELOSIS HEPÃTICA (FIG.
13-14).
Paciente varÃģn de 55 aÃąos que acude a revisiÃģn en consulta por bruceloma hepÃĄtico confirmado,
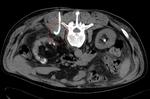
refiriendo discretas molestias y febrÃcula por lo que se realiza TC de control en el que se aprecia persistencia granuloma calcificado a nivel perifÃĐrico del segmento VI del hÃgado,
con ÃĄrea adyacente hipodensa que en la actualidad mide 4 cm.
de diÃĄmetro por lo que no se ha modificado en relaciÃģn al TC previo Fig. 13.
Sin embargo,
a pesar de que no hay cambios respecto a estudio previo se decide dada la clÃnica del paciente iniciar tratamiento para brucelosis,
con buena evoluciÃģn posterior.
Se realiza TC de control en 2009 en el que se observa una prÃĄctica desapariciÃģn de la hipodensidad hepÃĄtica adyacente al granuloma brucelar visualizado en estudios anteriores Fig. 14.
CASO CLÃNICO 4: BRUCELOSIS HEPÃTICA ACTIVA CON EXTENSIÃN DIAFRAGMÃTICA (FIG.
15).
Paciente de 84 aÃąos de edad que acude a urgencias por astenia,
anorexia y pÃĐrdida de peso.
A la exploraciÃģn Únicamente presenta una hepatomegalia no dolorosa.
La analÃtica inicial es normal.
En la radiologÃa simple de tÃģrax se aprecia a nivel subdiafragmÃĄtico derecho una imagen calcificada.
Se realiza ecografÃa abdominal en la que se aprecian dos lesiones sÃģlidas en segmento VII hepÃĄtico,
de aproximadamente 4.5 y 3 cm Fig. 15.
Ambas presentan un anillo hiperecogÃĐnico perifÃĐrico y externamente a este una zona hipoecoica,
produciendo sombra acÚstica,
compatible con presencia de calcificaciÃģn.
Ante la sospecha de brucelosis hepÃĄtica se decide completar estudio con TC confirmÃĄndose la presencia a nivel del segmento 7 hepÃĄtico de una calcificaciÃģn grosera en forma de diana de 3.8 cm.
de diÃĄmetro,
muy sugestiva de calcificaciÃģn de granuloma brucelÃģsico,
teniendo en cuenta sus antecedentes de fiebre de malta.
En los cortes mas craneales aparece una hipodensidad perifÃĐrica al calcio que se asocia a otra imagen nodular redondeada tambiÃĐn hipodensa respecto al resto del parÃĐnquima hepÃĄtico,
que resultan al menos sospechosas de posible actividad con una zona de hepatitis local,
que pudiera corresponder a brucelosis activa Fig. 15.
Se asocian a otra en cavidad intratorÃĄcica,
con contenido hipodenso,
y que se asocia a consolidaciÃģn pulmonar en relaciÃģn con infiltrado atelectasia pulmonar,
con discreta cantidad de lÃquido pleural perifÃĐrico,
siendo en conjunto sospechosos de actividad,
por lo que se recomienda estudio analÃtico de brucelosis.
A pesar de no ser confirmado este diagnostico con las pruebas serolÃģgicas,
se inicia tratamiento para brucela con buena evoluciÃģn posterior y con un TC realizado un mes despuÃĐs de iniciado el tratamiento en el que se aprecia disminuciÃģn de la lesiÃģn en cavidad torÃĄcica derecha,
asà como disminuciÃģn del granuloma localizado en segmento VII hepÃĄtico.
CASO CLÃNICO 5: BRUCELOSIS HEPÃTICA (FIG.
16-17).
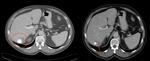
Paciente de 84 aÃąos sin antecedentes de interÃĐs que se realiza ecografÃa por molestias abdominales inespecÃficas encontrando en el segmento VII hepÃĄtico una lesiÃģn sÃģlida,
de aproximadamente 4'7 cm.,
que muestra una periferia hiperecogÃĐnica y un centro marcadamente calcificado,
de aspecto grosero; la imagen ecogrÃĄfica podrÃa corresponder a un bruceloma hepÃĄtico Fig. 16 por lo que se recomiendo la realizaciÃģn de un TC para su caracterizaciÃģn.
La TC nos muestra la existencia de una lesiÃģn focal hepÃĄtica,
de gran tamaÃąo (de aproximadamente 5 cm.
de eje mayor),
situada en el segmento VII y en contacto amplio con cÃĄpsula hepÃĄtica.
Esta lesiÃģn muestra una calcificaciÃģn central,
de aspecto grosero,
que estÃĄ rodeada de contenido hipodenso (visualizado en estudio ecogrÃĄfico como hiperecogÃĐnico) Fig. 17.
Desde el punto de vista tomogrÃĄfico estamos ante una lesiÃģn que puede corresponder tanto a una lesiÃģn tumoral (tumor mesenquimal o epitelial) como a una lesiÃģn granulomatosa,
entre las que incluirÃamos la brucela.
Se realizan serologÃas que son positivas para brucela,
confirmandose dicho diagnÃģstico e iniciandose tratamiento.
CASO CLÃNICO 6: TUBERCULOSIS.
ABSCESO DE PSOAS (FIG 18-20)
Mujer de 71 aÃąos de edad,
con antecedentes de cÃģlicos nefrÃticos que acude a urgencias por presentar dolor a nivel de fosa renal izquierda de un mes de evoluciÃģn,
que se irradia a regiÃģn glÚtea y a miembro inferior,
asociado a anorexia y perdida de peso.
La exploraciÃģn es anodina.
La analÃtica es normal salvo: PCR 19.2, Mantoux a las 48 horas con induraciÃģn de 1 cm.
y orina de 12 horas con BAAR.
EcografÃa abdominal: Lesiones hipodensas compatibles con adenopatÃas patolÃģgicas retroperitoneales (para-aÃģrticas izquierdas),
a la altura del hilio renal,
la mayor de aproximadamente de 2,5 cm.
Resto sin hallazgos significativos.
Sin lÃquido libre.
TC abdominopÃĐlvico: A nivel de retroperitoneo perivascular izquierdo en vecindad a la aorta abdominal se observan conglomerados de adenopatÃas que no presentan soluciÃģn de continuidad con el psoas ipsilateral donde aparece una zona hipodensa con realce de paredes muy sugestiva de pequeÃąo absceso del mÚsculo psoas izquierdo.
En vecindad con la pelvis renal izquierda sin otros hallazgos asociados Fig. 18.
RiÃąÃģn derecho normal.
Resto del estudio normal salvo algÚn pequeÃąo ganglio mesentÃĐrico en relaciÃģn con discreta paniculitis mesentÃĐrica.
Se decide realizar PAAF de la colecciÃģn en psoas Fig. 19 con el resultado de mÃĄs de 100 BAAR / lÃnea,
en anatomÃa patolÃģgica informan de citologÃa quÃstica con hematÃes,
leucocitos polimorfonucleares y cÃĐlulas linfoides activadas,
hay zonas granulomatosas,
no se distinguen cÃĐlulas gigantes multinucleadas,
Zielh Nielsen positivo,
compatible con lesiÃģn tuberculosa a nivel del psoas.Se decidiÃģ iniciar tratamiento tuberculostÃĄtico con 3 drogas con buena evoluciÃģn.
En TC de control un aÃąo despuÃĐs nos muestra un mÚsculo psoas izquierdo de apariencia tomogrÃĄfica normal.
No hay imagen de colecciÃģn ni cambios que indiquen reacciÃģn inflamatoria de los tejidos adyacentes Fig. 20.