La tuberculosis es una enfermedad producida por Mycobacterium tuberculosis.
Este patógeno es un bacilo ácido alcohol resistente,
que se transmite vía aérea a través de las gotas de Pflügge exhaladas por parte de un paciente bacilífero (baciloscopia en esputo positiva).
Los niños enfermos son poco bacilíferos,
por lo que es difícil que transmitan la infección.
Por lo tanto,
un niño con enfermedad tuberculosa probablemente haya sido infectado por un adulto bacilífero de la comunidad.
Los niños que han tenido contacto con el bacilo,
es muy importante clasificarlos en expuestos,
infectados o enfermos.
Estos tipos de afectación dependen del grado de contacto íntimo con el adulto bacilífero,
la cuantía de bacilos inhalados,
la duración de la exposición,
el estado inmune del niño y su edad (los niños de menor edad tienen mayor riesgo de sufrir una primoinfección así como de padecer las formas más graves).
En España hay una incidencia aproximada de 25/100.000 habitantes.
En la población pediátrica,
se estima que en niños de 0-4 años tiene una incidencia de 13/100.000 habitantes,
y en niños de 5-14 años,
de 5/100.000 habitantes.
La prueba de la tuberculina en un niño tiene el fin de detectar los casos de enfermedad tuberculosa,
la detección precoz de las infecciones latentes para evitar su progresión a enfermedad y como medida de control para niños expuestos no infectados.
Esta prueba tiene un período de ventana de 2-3 meses tras la infección,
haciendose positiva una vez que se haya desarrollado la inmunidad frente al patógeno. En los casos en que el niño haya estado en contacto con el bacilo,
a las 72 horas se producirá la llamada dermorreacción de Mantoux,
la cual indica tan sólo infección.
Una vez que se ha detectado infección,
se realizarán pruebas complementarias para descartar enfermedad activa: clínica acompañada de alteraciones radiológicas,
alteración de los parámetros analíticos,
confirmación anatomopatológica y microbiológica.
El diagnóstico de certeza se realiza con una PCR positiva para Mycobacterium tuberculosis (aunque en niños son frecuentes las formas paucibacilares).
En este punto ya podremos clasificar a los niños:
- Expuestos:
- Contacto reciente e íntimo con un enfermo de tuberculosis.
- Mantoux negativo.
- Asintomático con radiografía de tórax normal.
- Infectados:
- Asintomáticos con Mantoux positivo.
- Enfermos:
- Cuadro clínica y radiológicamente compatible.
También puede haber alteraciones analíticas,
anatomopatológicas y microbiológicas que lo sugieran.
Aunque son raros,
hay casos en los que las formas iniciales o las diseminadas,
pueden tener el Mantoux negativo,
y que junto a las formas paucibacilares,
puede ser difícil el diagnóstico analítico-microbiológico.
En estos casos el papel de la historia clínica,
la clínica y la radiología,
es fundamental para el diagnóstico.
La clínica es muy variable,
pudiendo encontrarse síntomas constitucionales,
respiratorios o por afectación de otros órganos diferentes de la vía aérea.
Una vez realizada una adecuada historia clínica intentando caracterizar el grado de exposición y la fuente de contagio,
y tras la realización de analítica y la prueba de la tuberculina,
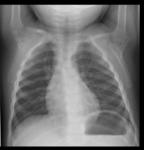
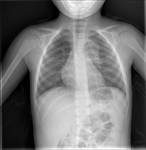
es fundamental la realización de una radiografía de tórax,
sin que exista un patrón característico,
pudiendo incluso ser normal (Fig. 3 ).
La inoculación de los bacilos suele ocurrir en un punto del parénquima pulmonar,
que no suele ser visible en la radiografía simple.
En raros casos,
en este punto pueden surgir complicaciones en forma de neumonitis y condensación secundaria,
o necrosis caseosa que puede incluso cavitarse en casos de tuberculosis primaria progresiva,
pudiendo originar una diseminación endobronquial.
Desde el punto de inoculación,
si no es controlada la infección por el sistema inmune,
los bacilos se reproducen y propagan vía linfática o hematógena,
esta última muy raramente.
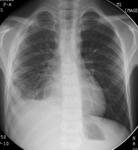
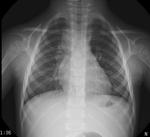
En la diseminación linfática,
se producirá un engrosamiento intersticial que puede ser visible en radiología simple,
debido a la ocupación de los vasos linfáticos por los bacilos,
o bien,
por la dificultad del drenaje linfático secundario a dicha ocupación (Fig. 1) .
Vía linfática la diseminación llegará hasta los ganglios linfáticos hiliomediastínicos (los lóbulos superiores drenan a los ganglios paratraqueales,
y los lóbulos medio e inferiores drenan a los ganglios hiliares y subcarinales),
que provocará un aumento de tamaño de los mismos.
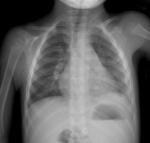
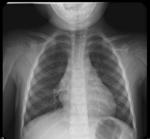
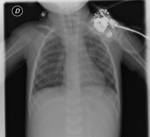
En la radiografía simple se podrá visualizar un engrosamiento de la línea paratraqueal derecha (Fig. 4 ),
aumento de tamaño y densidad hiliares (Fig. 2 ),
ensanchamiento mediatínico (Fig. 5 ),
afilamiento de los bronquios principales ( Fig. 2 ) y desplazamiento traqueal.
En caso de duda puede ser útil la radiografía lateral de tórax,
que facilita la visualización de las adenopatías de localización posterior al bronquio intermediario y subcarinales ( esta es una de las pocas indicaciones de la radiografía lateral de tórax en pediatría).
Las adenopatías hiliomediastínicas pueden provocar una compresión extrínseca bronquial (afilamiento bronquial),
que si es muy acusada puede incluso ocasionar un enfisema valvular secundario,
y si es completa una atelectasia.
Si las adenopatías sufren necrosis caseosa,
pueden erosionar la pared bronquial y formar un granuloma que ocluya la luz bronquial,
y provocar también un enfisema valvular secundario,
con la salvedad de que en estos casos,
la permeabilidad de la vía aérea se puede recuperar con la broncoscopia.
También pueden asociarse condensaciones pulmonares o derrame pleural debido al proceso neumónico.
En raros casos,
pueden verse cavitaciones,
más frecuentemente en casos de TBC postprimaria en adolescentes,
aunque también muy raramente pueden aparecer en la enfermedad primaria progresiva (Fig. 7 ).
La diseminación hematógena,
origina un patrón milliar difuso (Fig. 6 ),
de predominio en los lóbulos inferiores y medio,
con una mayor incidencia en los tres primeros meses de la enfermedad.
En estos casos es fundamental realizar pruebas complementarias,
pero no para caracterizar las imágenes torácicas,
sino para descartar una siembra hematógena cerebral,
ya sea mediante TC o RM.
La radiología simple también es útil en el seguimiento evolutivo,
teniendo en cuenta la discordancia clinicoradiológica,
siendo mucho más lenta la evolución radiológica que la clínica.
La TC torácica se reserva para casos en que haya dudas diagnósticas,
o casos en los que haya una fuerte sospecha de enfermedad tuberculosa sin alteraciones visibles en la radiografía de tórax.
La clasificación en grupos es de nuevo fundamental para establecer un tratamiento adecuado.
- Expuestos. Evitar contagio.
- Infectados.
Evitar que desarrollen enfermedad.
- Enfermos.
Eliminación de los bacilos.