La enfermedad de Crohn (EC) es una enfermedad inflamatoria crónica de etiología desconocida que suele cursar a brotes,
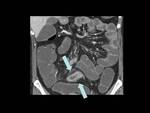
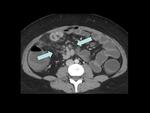
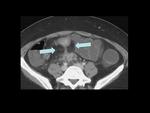
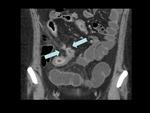
que puede presentarse en cualquier tramo del intestino (figuras 34-37) pero que suele afectar al intestino delgado (en el 80 % de casos) y especialmente al ileon terminal,
que a menudo se asocia a manifestaciones extraintestinales.
La afectación del intestino delgado es típicamente transmural,
con presencia de lesiones salteadas (“skip lesions”) y tramos intermedios de intestino indemne.
La TC-enterografía requiere la administración de un contraste oral negativo que en nuestro caso es polietilenglicol disuelto en agua (figura1).
La utilidad de la TC-enterografía en pacientes con sospecha de EC es detectar los signos mas característicos de esta enfermedad,
mientras que en pacientes ya diagnosticados de EC el objetivo fundamental es distinguir entre estenosis inflamatorias activas de estenosis fibróticas,
para permitir el tratamiento mas adecuado (medico o quirúrgico,
respectivamente).
Es importante conseguir una adecuada distensión de las asas intestinales ya que un segmento intestinal poco distendido puede simular hipercaptación mucosa de contraste o bien un engrosamiento de su pared,
condicionando un falso diagnóstico de EC.
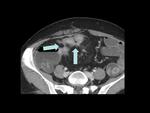
Los hallazgos radiológicos más característicos de la EC en fase activa son: hipercaptación mural (mucosa) de contraste,
estratificación y engrosamiento de la pared (grosor > de 3 mm.),
ingurgitación vascular de los vasa recta (signo del peine o “comb sign”),
así como existencia de cambios inflamatorios perientéricos: estratificación grasa mesentérica,
adenopatías inflamatorias,
o complicaciones asociadas: obstrucción intestinal,
fístulas (figuras 21-26),
abscesos (figuras 27-31),….
-engrosamiento mural:
Es el indicador mas sensible de EC activa aunque no es específico.
Se debe a la existencia de edema (sobretodo en fase aguda) y/o a depósitos de fibrina (predominante en fases no activas).
Un grosor de pared mayor de 3 mm.
en un asa intestinal adecuadamente distendida es patológica (figuras 4 y 5).
En pacientes con EC la pared intestinal suele tener un grosor de 5-10 mm.
Se ha observado buena correlación entre el grado de engrosamiento con la severidad del brote de EC por endoscopia o por anatomía patológica.
El edema y depósito de células inflamatorias que condicionan el engrosamiento mural se localiza en la submucosa.
El engrosamiento mural puede observarse también en fases fibróticas tardías de la enfermedad aunque no se da siempre y en este caso no hay correlación entre la fibrosis y el grado de engrosamiento.
-estratificación de la pared
En pacientes con EC en fase activa,
la hipercaptación de contraste en la mucosa y en la serosa así como el edema submucoso,
puede dar lugar a una imagen estratificada de la pared intestinal afecta (figuras 6 y 7).
En pacientes con EC de largo tiempo de evolución,
se pueden observar depósitos de grasa intramural submucosa.
Estos depósitos pueden dar a la pared intestinal un aspecto estratificado,
conocido como el “signo del halo” (figuras 8 y 9).
-hipercaptación mucosa de contraste
El aumento de la captación de contraste que se observa comparando las asas afectas con las asas adyacentes que tengan un grado similar de distensión,
es uno de los primeros radiológicos de inflamación activa (figuras 4 y 5).
Histológicamente la hipercaptación se asocia a discreto/moderado edema y se acompaña de un aumento del número de capilares submucosos ectásicos.
El uso de contraste oral negativo facilita la valoración de la hipercaptación,
mientras que los contrastes orales positivos ocultarían esta hipercaptación,
por lo que están contraindicados en la TC-enterografía para estudio de EC.
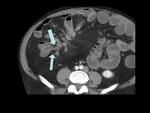
-ingurgitación vascular
La prominencia de los vasa recta adyacentes al asa intestinal afecta es conocida como el “signo del peine” (“comb sign” en inglés,
figuras 12 y 16).
Este signo junto al aumento de la atenuación de la grasa mesentérica constituye uno de los hallazgos por TC más específicos de EC activa y se asocian a niveles elevados de proteína-C reactiva.
Estos vasos penetran en la pared intestinal de forma perpendicular a la luz intestinal (figuras 13-15).
-estratificación grasa mesentérica
La proliferación fibrograsa puede ocurrir en el borde mesentérico de los segmentos intestinales afectos por EC.
Este hallazgo es un signo de Enfermedad de Crohn y no desaparece en fases no activas de la enfermedad (figuras 17 y 18).
-adenopatías inflamatorias
Las adenopatías se observan a menudo en paciente con EC en fase activa si bien no constituyen un criterio diagnóstico de la misma (figuras 19 y 20).
La actividad de la EC se ha establecido en la práctica clínica mediante criterios clínicos (CDAI) o bien mediante criterios endoscópicos (CDEI).
Diversos investigadores han intentado establecer criterios radiológicos mediante US.
TC o RM con contraste EV para valorar la actividad de esta enfermedad,
si bien todavía no se ha consensuado ninguno.
Para ello se deberán estandarizar los protocolos de adquisición de imagen y la preparación de los pacientes,
así como establecer índices semicuantitativos (menos complejos de determinar que los cuantitativos) que ofrezcan información relevante sobre la actividad de la enfermedad,
además de ser precisos y reproducibles.