Desde que se implantó la técnica de ERM en nuestro hospital (2011) hemos llevado a cabo más de 100 exploraciones.
Algunos pacientes fueron estudiados por dolor abdominal inespecífico,
suboclusiones de repetición o por sospecha de tumor de intestino delgado,
pero su indicación estrella es la EC de la que fundamentalmente es necesario conocer el estado y extensión actual de la enfermedad en el TGI,
la severidad del brote inflamatorio,
la presencia de complicaciones,
confirmar la sospecha de fibrosis o realizar una valoración objetiva por imagen de la respuesta al tratamiento.
DESCRIPCIÓN DE LA TÉCNICA
El paciente debe acudir al Servicio de Rayos en ayunas con al menos 1 hora de antelación si la ERM se realiza a primera hora de la mañana.
Cuando la exploración se lleve a cabo en cualquier otro momento de la jornada,
acudirá habiendo realizado un ayuno mínimo de 4 horas.
No consideramos necesaria la preparación intestinal 24h antes para obtener resultados satisfactorios.
Durante aproximadamente 45’ antes de la exploración el paciente ingiere una solución evacuante de PEG (polietilenglicol),
4 sobres de 15 gr diluidos en 1.5 l de agua.
Si previamente ha sido sometido a una resección de intestino delgado es conveniente que lo haga en 25-30’.
Tampoco consideramos indispensable administrar metoclopramida previo a la ingestión del contraste para evitar las náuseas y/o vómitos,
sin embargo en nuestra experiencia sí que resulta tremendamente efectivo explicar al paciente cómo se realizará el estudio,
el tiempo que durará la exploración y la necesidad de ingerir un volumen adecuado de solución oral que favorezca la distensión intestinal óptima para la interpretación de las imágenes.
Es importante también antes de entrar en la sala de RM que el paciente vacíe su vejiga para no vernos obligados a interrumpir el estudio por la necesidad de orinar y que beba 1-2 vasos de agua para ayudar al contraste oral retenido en la cavidad gástrica a avanzar en el TGI.
En la sala de RM el paciente se colocará en decúbito supino con elevación de brazos.
La posición en decúbito prono queda reservada a personas con obesidad troncular ya que la compresión abdominal en prono reduce el diámetro AP del abdomen y en consecuencia el FOV.
El protocolo empleado con un equipo de 1.5T y las características de cada secuencia se adjuntan en la siguiente imagen.

Fig. 1: Protocolo de secuencias empleado en nuestro centro para el estudio de ERM.
Normalmente utilizamos antenas phase array multicanal,
de CARDIO-RM o de BODY (8 canales) en pacientes más corpulentos.
La duración media del estudio es de aproximadamente 25-35’.
Inicialmente con las secuencias localizadoras en tres planos comprobamos que existe señal de resonancia desde el diafragma hasta la sínfisis del pubis,
que el contraste oral ha alcanzado el colon derecho,
que la distensión intestinal es adecuada,
que la vejiga está vacía y que no hay artefactos en la imagen.

Fig. 2: El contraste oral aún no ha llegado al colon y el íleon terminal no es valorable. Es necesario posponer la exploración. Además la señal de resonancia es insuficiente a nivel de la pelvis.

Fig. 3: La distensión intestinal es adecuada pero si la vejiga está llena al comienzo del estudio el paciente no tolerará la exploración.

Fig. 4: Plano coronal demasiado oblícuo. Corregir la orientación en el localizador sagital.
Aunque no es indispensable,
la visualización directa del estudio junto con el personal técnico,
permite ajustar mejor el FOV a cada paciente e identificar la válvula ileocecal con tiempo suficiente para diseñar la exploración.
Comenzamos con los planos coronales en secuencias balance y espin eco T2 sin y con supresión grasa.
Son planos oblícuos para optimizar el FOV en la pelvis.

Fig. 5: Planos coronales oblícuos sobre el localizador sagital. La región más posterior de la pelvis se estudia en el plano axial.
Las mismas secuencias descritas se adquieren en el plano axial,
en dos series diferentes para cada secuencia,
una superior que abarque el abdomen y otra inferior que incluya la pelvis y generalmente la unión ileocólica.
Es importante que la válvula ileocecal no se observe “a caballo” entre las dos series para evitar errores de interpretación.

Fig. 6: Planos axiales en hemiabdomen superior (izquierda) y pelvis (derecha). La válvula ileocecal se incluye en la adquisición axial inferior.
Las secuencias ecoplanares (DW) y CINE (T2 FAT) no se realizan de rutina en nuestro centro,
únicamente en aquellos estudios en los que se observa patología.
La difusión con un valor b=700 generalmente se adquiere en el hemiabdomen inferior.
La secuencia CINE se obtiene de la repetición de una imagen axial o coronal T2 FAT con un grosor de corte de aproximadamente 20-40 mm en función del diámetro del asa objeto de estudio.
La misma imagen adquirida 6-8 veces permite valorar la motilidad de un segmento o segmentos patológicos.
Una vez finalizado el estudio morfológico,
procedemos a realizar el estudio dinámico con secuencias 3D T1 SPGR sin y con CIV (gadolinio 0.2 mmol/kg,
inyección manual),
con sincronización respiratoria.
La mayor parte de las veces la adquisición se hará en el plano coronal.
Previamente hemos administrado al paciente 20 mg iv de Butilescopolamina para inhibir la peristalsis,
teniendo en cuenta sus posibles contraindicaciones.
Con la primera adquisición en la fase basal (sin CIV) comprobamos que el paciente está tranquilo y que la imagen es adecuada.
Tras la inyección MANUAL del CIV adquirimos 4 secuencias en el plano coronal aproximadamente a los 20’’,
45’’,
70’’ y 120’’.
Aunque puede resultar innecesario realizar 4 adquisiciones,
con las apneas que exige la secuencia y a “estas alturas” de la exploración,
el paciente suele estar más inquieto y alguna serie podría resultar artefactada por el movimiento.
Por último,
adquirimos dos series en el plano axial del hemiabdomen superior e inferior.
PROCESAMIENTO DE LAS IMÁGENES
Hemos obtenido un promedio de 600 imágenes que deben ser interpretadas cuidadosamente y cada hallazgo patológico debe ser demostrado en el resto de secuencias para evitar posibles pitfalls y artefactos que se detallarán más adelante.
La valoración de todas las imágenes requiere tiempo y paciencia.

Fig. 7: Receta para un estudio de EnteroRM
Para facilitar la lectura es útil crear series axiales únicas resultado de la sumación de las imágenes axiales del hemiabdomen superior y del hemiabdomen inferior.
En la estación de trabajo y con un programa de comparación de imágenes,
también es posible valorar de forma conjunta casi todas las secuencias en un mismo plano.

Fig. 8: Los programas de comparación de imágenes permiten sincronizar todas las series y visualizar el estudio de forma global.
INTERPRETACIÓN DEL LAS IMÁGENES
- ENGROSAMIENTO MURAL. El proceso inflamatorio en la pared intestinal condiciona un engrosamiento difuso que se considera patológico a partir de 3mm.
Un grosor mayor de 4 mm tiene una sensibilidad y especificidad del 88% y 75% respectivamente para la predicción de actividad inflamatoria. Debe ser medido en las secuencias T2,
en un plano ortogonal y en distensión máxima.
La disminución del grosor parietal es útil para valorar respuesta al tratamiento (Van Assche).

Fig. 9: El engrosamiento parietal debe ser medido en el plano axial y en secuencias T2 o T2 con saturación grasa.
Aunque en los brotes agudos de la EC el agente causal es la inflamación,
hay que tener en cuenta que la pared también puede verse engrosada por depósito submucoso de tejido fibroso o de tejido graso.
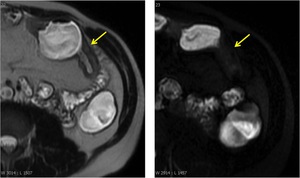
Fig. 10: En la imagen de la izquierda (T2) se aprecia un depósito submucoso hipertenso que puede corresponderse con edema o tejido graso. En la imagen de la derecha (T2 con saturación grasa) se comprueba que se trata de depósito graso submucoso.
- GRADO DE REALCE MURAL. En segmentos afectados es significativamente mayor que en el resto de la pared intestinal. Es considerado el parámetro que mejor se relaciona con el grado de inflamación aguda aunque con falsos positivos ya que el tejido fibroso también presenta realce de civ.
El grado de realce mural también se correlaciona con los índices clínicos de actividad inflamatoria y con la respuesta al tratamiento.

Fig. 11: Ileítis terminal en dos pacientes distintos con realce moderadamente intenso en la imagen superior y realce severo en la imagen inferior.
- PATRÓN DE REALCE. No sólo la intensidad del contraste en un segmento inflamado es indicativo de actividad.
Generalmente un pico de realce temprano o su distribución en capas también se observa en inflamación activa (Rimola).
El “signo de la diana” es el resultado de la disposición estratificada del contraste debido a la captación de la mucosa y de la serosa por hiperemia.
El edema submucoso entre ambas capas es avascular y no presenta realce.
Se debe tener en cuenta que esta distribución del contraste también es observada en segmentos con fibrosis submucosa,
por lo que es muy importante la interpretación conjunta de los hallazgos.
El “signo del halo” es muy similar pero no es el edema si no el depósito submucoso de tejido graso o fibroso lo que representa la capa intermedia entre mucosa y serosa. Los otros dos tipos de realce son el mucoso o laminar y el realce difuso con captación transmural.

Fig. 12: Patrones de realce en secuencias 3D T1.
1. Mucoso, con captación de la capa más interna.
2. Estratificado, con realce de la mucosa y la serosa.
3. Difuso, transmural, de todas las capas del intestino.
- EDEMA SUBMUCOSO.
El tejido edematoso se observa hiperintenso en las secuencias T2 sin y con saturación de la grasa.
Se ha demostrado una buena correlación entre la señal T2,
la actividad inflamatoria (Maccioni) y la respuesta al tratamiento.
Una forma relativa de medir la intensidad de la señal T2 sería respecto al músculo psoas o al LCR del saco dural.
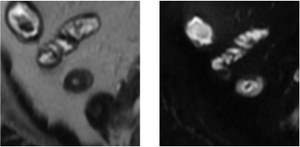
Fig. 13: Depósito submucoso hipertenso en secuencias T2 (izquierda) y T2 con supresión grasa (derecha) compatible con EDEMA.
- ALTERACIONES MUCOSAS.Son el parámetro más sensible de actividad inflamatoria.
En el colon las úlceras aftosas progresan longitudinal y transversalmente resultando en el típico “patrón en empedrado” de la EC.
Un “sinus tract” es una úlcera mucosa profunda que atraviesa la mucosa y submucosa,
y que protruye en la serosa.
Se observa en EC con un comportamiento penetrante,
previo al desarrollo de fístulas.

Fig. 14: Imagen axial en secuencias 3DT1 con CIV. Ulceración mucosa en íleon terminal.

Fig. 15: Ulceraciones mucosas con extensión transmural protruyendo en la serosa intestinal.
- DISTENSIBILIDAD Y PERISTALSIS. La valoración de la motilidad intestinal en las secuencias CINE permite valorar la función de la válvula ileocecal,
diferenciar los espasmos transitorios de los segmentos fijos patológicos,
detectar otras causas de obstrucción intestinal y en algunos casos nos ayuda a reconocer estenosis de carácter fibroso.
- FIBROPROLIFERACIÓN DE LA GRASA MESENTÉRICA. Es una hipertrofia mesentérica reactiva al proceso inflamatorio que condiciona efecto de masa desplazando asas y estructuras vasculares.
Representa un signo muy específico de la EC aunque normalmente aparece en procesos inflamatorios estables y/o de tiempo de evolución.

Fig. 16: Fibroproliferación del tejido graso perientérico como respuesta crónica al proceso inflamatorio. Nótese también la presencia de estrías de líquido intraperitoneal y el severo engrosamiento mucoso del asa ileal en FID.
- ADENOPATÍAS. Su presencia con realce de contraste es indicativa de inflamación y se observa en el 100% de episodios agudos pero lamentablemente también están presentes en el 50% de pacientes con enfermedad crónica.
El tamaño de las mismas tampoco es un buen indicador de actividad.

Fig. 17: Adenopatías en raiz mesentérica con intenso realce de CIV en un paciente con EC de tiempo de evolución. Nótese la llamativa distensión de asas de delgado en hipocondrio y vacío izquierdos.
- PROLIFERACIÓN DE LA VASA RECTA. En el borde mesentérico de los segmentos patológicos de la EC se observa un incremento de la vascularización que adopta una morfología “en peine”. Puede acompañar tanto a estenosis inflamatorias como a estenosis fibrosas y normalmente se asocia a hipertrofia y edema de la grasa mesentérica.

Fig. 18: Imágenes FIESTA y 3DT1 con CIV. Disposición de la "vasa recta" en torno a una fibroestenosis en paciente con EC muy evolucionada. Nótese también la significativa dilatación del íleon proximal a la estenosis.
- ABSCESOS Y FÍSTULAS. Constituyen la complicación que mejor se correlaciona con el patrón penetrante de la EC y son específicos de enfermedad activa.
Su detección precoz es importante ya que contraindica ciertos tratamientos inmunomoduladores por la posibilidad de desarrollar sepsis.

Fig. 19: Absceso intraperitoneal en secuencias T1 con CIV, T2 y DW.

Fig. 20: Fístula enterocólica en secuencias T1 con CIV, DW y FIESTA. El intenso realce de contraste perfilando las paredes de la fístula es indicativo de actividad.
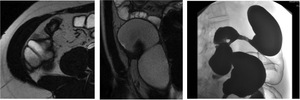
Fig. 21: Fístula enterocólica, enterocutánea y colocólica de aspecto crónico en tres pacientes con EC.
VALORACIÓN GLOBAL DE LOS HALLAZGOS
Clínicamente la EC se clasifica en tres categorías (Clasificación de Montreal): INFLAMATORIO,
FIBROESTENOSANTE Y FISTULIZANTE,
determinadas por sus manifestaciones,
síntomas,
localización y complicaciones.
Un EC puede permanecer en una misma categoría durante años o bien progresar desde un estado inflamatorio a enfermedad estenosante o a enfermedad penetrante-fistulizante.
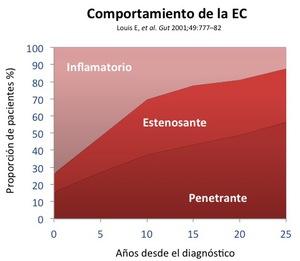
Fig. 22: Gráfico en el que se demuestra que un EC puede permanecer en una misma categoría durante años o bien progresar con el tiempo desde un estado inflamatorio puro a enfermedad estenosante o penetrante-fistulizante.
References: Louis E, et al. Gut 2001;49:777-82
Aunque esta clasificación inicialmente se estableció para estudios clínicos hoy día también se emplea para tomar decisiones en el manejo terapéutico.
Una vez analizadas las imágenes y caracterizados los hallazgos debemos determinar el grado del brote INFLAMATORIO.
Para ello empleamos el índice MaRÍA (Rimola) que valora la severidad de la actividad,
en el que se tienen en cuenta la presencia de edema,
la intensidad del realce a los 70’’ (RCE),
el grosor de la pared y la presencia de úlceras.
1.5xEngrosamiento mural + 0.02xRCE + 5xEdema + 10xÚlceras.
Como se puede deducir de la fórmula,
la presencia de úlceras y el edema son determinantes en la severidad del proceso inflamatorio.
Un índice ≥7 es indicativo de inflamación e índices ≥11 se observan en casos de actividad severa.
El patrón PENETRANTE-FISTULIZANTE se establece por la presencia de sinus tracts,
fístulas y abscesos.
El diagnóstico de enfermedad FIBROESTENOSANTE es hoy día controvertido ya que el tejido fibrótico en la submucosa casi nunca se detecta en ERM a pesar de que los estudios histológicos confirmen su existencia.
Es por lo que el diagnóstico de fibrosis debe realizarse en base a signos radiológicos indirectos como la ausencia de úlceras,
de edema o la dilatación previa a un segmento patológico,
entre otros (Yacoub).
La técnica de TRANSFERENCIA DE MAGNETIZACIÓN está actualmente en fase de experimentación por su potencial capacidad para detectar fibrosis.
También se han obtenido resultados satisfactorios en el estudio dinámico con contraste con adquisiciones a los 5-8’ que demuestran el realce del tejido fibrótico en fases tardías,
similar al realce tardío del infarto de miocardio.
En nuestra experiencia hemos observado un número no despreciable de pacientes (33%) con un comportamiento fibroinflamatorio mixto,
en el que coexisten signos de inflamación y signos indirectos de fibrosis.
Este hallazgo puede explicarse por el tiempo de evolución de los EC estudiados en nuestro centro en los que la elevada recurrencia del proceso inflamatorio induce a la formación de fibrosis de la submucosa.
ARTEFACTOS Y PITFALLS
Para evitar errores de interpretación los hallazgos de imagen deben ser valorados en la secuencia adecuada.
- Las imágenes "balance" por ser eco de gradiente,
son rápidas y muy susceptibles,
por lo que en ellas no realizaremos mediciones,
únicamente valoraremos la anatomía,
el grado de distensión,
la presencia de adenopatías y la prominencia de la vasa recta.
- Las secuencias largas T2 sin saturación grasa son muy anatómicas,
robustas y con buena definición,
ideales para medir el engrosamiento mural y la señal T2 del tejido edematoso.
- Con las secuencias T2 con saturación de la grasa detectamos el edema mesentérico,
el edema submucoso (hiperintenso) y el depósito graso (hipointenso).
- Las secuencias de DW detectan colecciones abscesificadas e inflamación de la mucosa.
Los valores umbrales de ADC para valorar el grado de inflamación están siendo contrastados en trabajos recientemente publicados (Buisson).
- El estudio dinámico con secuencias 3D T1 sin y con civ permite valorar también la vascularización,
las adenopatías,
las fístulas y abscesos,
y el realce parietal.
A continuación les facilitamos algunos consejos a tener en cuenta al enfrentarse a un estudio de ERM:
1.
Las secuencias "Balance"sobreestiman el engrosamiento mucoso por el artefacto de “borde negro”.
La presencia de aire endoluminal también condiciona artefactos de susceptibilidad.

Fig. 23: Las secuencias FIESTA en la imagen izquierda sobrestiman el grosor de la pared. Es conveniente realizar las mediciones en secuencias menos susceptibles tipo SSFSE sin supresión grasa como en la imagen derecha.

Fig. 24: Segmento patológico de íleon distal en el que el aire endoluminal puede simular engrosamiento mucoso.
2.
Las secuencias T2 pueden provocar artefactos de flujo intraluminal que a veces simulan lesiones.

Fig. 25: Artefacto de flujo intraluminal en secuencias T2 sin saturación grasa.
3.
En ocasiones podemos observar un falso edema si la supresión grasa no es adecuada.
Tratad de reconocer otros artefactos de antena en el resto de la imagen.

Fig. 26: Artefacto de antena en secuencias T2 con saturación de la grasa. Una supresión grasa subóptima podría simular inflamación de la grasa mesentérica. Obsérvese que la grasa del tejido subcutáneo tampoco muestra la hiposeñal típica de las secuencias FAT SAT.
4.
Permaneced atentos a los cambios de posición de los segmentos patológicos.
En ocasiones la progresiva repleción vesical modifica la anatomía intestinal.
5.
Una distensión incompleta puede simular engrosamiento mucoso.

Fig. 27: Válvula ileocecal abierta y cerrada en dos secuencias diferentes. En la imagen de la derecha la mucosa del íleon se aprecia más engrosada que en la imagen de la izquierda debido a un espasmo transitorio.
6.
La anastomosis ileocólica en pacientes intervenidos muestra un realce muy sutil que no debe ser confundido con actividad inflamatoria.
Resulta útil valorar la función de la neoválvula en las secuencias CINE.

Fig. 28: Realce transmural a nivel de la anastomosis ileocecal.
7.
En cuadros obstructivos,
no todo son fibroestenosis. Buscad también posibles adherencias en forma de cambios bruscos en el calibre de las asas sin engrosamiento mucoso asociado.

Fig. 29: Obstrucción brusca yeyunoileal por presencia de adenocarcinoma.
8.
Si observáis asas dilatadas en ausencia de cambios bruscos de calibre,
pensar en una alteración funcional que no se beneficiará del tratamiento quirúrgico.
9.
El “signo de la diana” tras la administración de CIV también puede estar presente en procesos infecciosos,
vasculitis,
isquemia y en pacientes tratados con RT.
ELABORACIÓN DEL INFORME RADIOLÓGICO
Para la redacción del informe radiológico es indispensable que la información clínica recogida en el volante de petición sea completa,
con datos relativos al motivo de consulta,
sintomatología actual,
tratamientos previos,
antecedentes de cirugía de la EC,
clasificación de MONTREAL (edad al diagnóstico,
localización y patrón de comportamiento),
complicaciones antiguas y/o recientes e informes de estudios de imagen previos.
El radiólogo una vez analizadas las imágenes estará en condiciones de elaborar un informe en el que se describa:
- Localización y extensión.
- Afectación discontinua (parcheada) o continua.
- Clasificación radiológica (Clasificación de Montreal)
- Mejoría o empeoramiento respecto a estudios de imagen previos.
- Complicaciones extraparietales.
- Estenosis inflamatoria vs fibrótica.
- Alteraciones de la distensibilidad y peristaltismo.
- Índice de Actividad y severidad del brote (MaRIA).
- Otros hallazgos no relacionados con la EC.






























